Haurrak eta nerabeak 2 motako diabetesa diagnostikatzeko eta tratatzeko jarraibide kliniko federalak espezialitateko artikulu zientifiko baten testua - Medikuntza eta Osasun Laguntza
 Diabetes mellitus haurtzaroan gero eta gehiago diagnostikatzen da eta bigarren mailan kokatzen da haurren gaixotasun kronikoen artean.
Diabetes mellitus haurtzaroan gero eta gehiago diagnostikatzen da eta bigarren mailan kokatzen da haurren gaixotasun kronikoen artean.
Patologia sortzetiko eta sendaezin hori karbohidratoen metabolismoaren narriadura da eta odol-plasmako azukrearen kontzentrazioa handitzea da.
Paziente txikiaren osasuna eta konplikazio larriak garatzeko aukera diagnostiko eta tratamendu puntualen araberakoak dira.
Gaixotasunen sailkapena
Gaixotasunaren patogenesia organikoen zeluletan glukosa xurgatzeko zailtasuna da eta horrek odolean metatzea eragiten du. Hori gerta daiteke intsulinaren sintesi nahikoa dela eta zelulen hartzaileek hormonarekiko sentikortasuna galtzen dutenean.
Gaixotasuna garatzeko mekanismoan dauden desberdintasunak kontuan hartuta, diabetes mellitus hainbat motatan dago banatuta:
- 1 motako diabetesa intsulinaren menpeko diabetesa da.
 Intsulinaren produkzioaz arduratzen den pankreako ehuna suntsitzearen ondorioz garatzen da. Ondorioz, hormona kopuru nahikoa sortzen da eta odol plasmako glukosa maila handitzen hasten da. 1 motako diabetesa sortzetiko gaixotasuna da eta batez ere haurren eta nerabeen artean diagnostikatzen da jaiotzatik 12 urtera.
Intsulinaren produkzioaz arduratzen den pankreako ehuna suntsitzearen ondorioz garatzen da. Ondorioz, hormona kopuru nahikoa sortzen da eta odol plasmako glukosa maila handitzen hasten da. 1 motako diabetesa sortzetiko gaixotasuna da eta batez ere haurren eta nerabeen artean diagnostikatzen da jaiotzatik 12 urtera. - 2 motako diabetesa intsulinarekiko independentea den patologia da. Kasu honetan, ez da intsulina falta, baina zelulak hormonarekiko immunitate bihurtzen dira eta ehunean glukosa xurgatzea zaila da. Gainera, gorputzean azukrea handitzea dakar. 2. motako diabetesa haurtzaroan ez da ia antzematen eta garatzen da bizitza osoan. 35-40 urte baino zaharragoak diren gaixoek gaixotasuna jasaten dute.
Patologia ikastaroaren larritasunaren arabera sailkatzen da:
- Gradu 1 - forma arina, plasma azukre egonkorra 8 mmol / l gainditzen ez duena,
- 2 gradu - baldintza moderatua egunean zehar glukosa adierazleen aldaketarekin eta kontzentrazioa 14 mmol / l-raino iristen da;
- 3. maila. Forma larria, 14 mmol / L-tik gorako glukosa-maila handitzen duena.
Tratamenduari erantzuteko, diabetesa faseetan desberdintzen da:
- konpentsazio fasea - terapia garaian, azukre adierazleak estandar onargarrien mailan mantentzen dira;
- azpipentsazio fasea - glukosaren gehiegizko arina tratamenduaren ondorioz;
- deskonpentsazio fasea - gorputzak ez du etengabeko terapiari erantzuten eta azukre balioak nabarmen gainditzen dira.
Patologiaren kausak
Gaixotasunaren etiologia desberdina da patologia motaren arabera.
Horregatik, intsulinaren menpeko forma garatzea eragin duten arrazoiak hauek dira:
- pankrearen patologia,
- estresa luzea
- elikadura artifiziala jaioberrietan,
- gaixotasun birikoak
- substantzia toxikoengatik toxikotasun larria,
- pankrearen sortzetiko malformazioak.
2. motako diabetesa horrelako faktoreengatik garatzen da:
- predisposizio genetikoa
- gizentasun maila desberdinak,
- haurdunaldi goiztiarra
- bizimodu sedentarioa
- elikadura arazoak
- hormonak dituzten drogak hartzea
- nerabezarora,
- sistema endokrinoko gaixotasunak.
Gehienetan, haurrengan diabetearen agerpena ezin da saihestu, helduetan egin daitekeen moduan, karbohidratoen metabolismoa bizitzatik urratzea eragin dezaketen faktoreak kenduta.
Diabetesaren sintomak haurrengan
Jaioberrian patologia klinika honako sintomek osatzen dute:
- argitu gabeko pisua galtzea
- gernu eta gernu kantitate handiak askatzea,
- egarri bizia
- gernu arina eta gardena,
- jateko gogoa
- tentsioa pixka bat izateko eta abscess rash itxura,
- arropa eta pixoihaletan almidoi lekuak agertzea,
- oietako gaixotasuna
- letargia eta malkortasuna,
- gaixotasun birikoak eta infekziosoak izateko suszeptibilitate handia.
Adin handiagoan, horrelako seinaleei arreta jarri diezaiekezu:
- nekea,
- errendimendu eskasa eta eskola errendimendua,
- ikusmen-akutasuna gutxitu,
- eguneko lo eta insomnioa,
- larruazal lehorra eta aho-mukosa,
- azkura agertzea
- izerdia handitu
- pisu igoera
- suminkortasuna,
- onddoen eta bakterioen aurkako infekzioak.
Haurraren jarraipen zaindua ahalbidetuko du lehen sintomak kezkagarriak garaiz antzematea eta gaixotasuna diagnostikatzea eraketa fase goiztiarretan. Hasitako tratamendu puntualak konplikazioak garatzen eta gaixoaren txikiaren ongizatea mantentzen lagunduko du.
Komarovsky doktorearen bideoa azukrearen gaixotasunaren kausen eta sintomen inguruan:
Konplikazioak
Odolean azukrearen kontzentrazio handitzeak konplikazio akutu eta kronikoen garapena dakar. Ondorio akutuak egun eta ordu batzuen buruan sortzen dira, eta, kasu honetan, larrialdiko laguntza medikoa behar da, bestela, heriotza arriskua handitzen da.
Konplikazio horien artean honako baldintza patologikoak daude:
- Hiperglizemia - glukosa-mailaren gorakada zorrotzaren ondorioz gertatzen da. Urinazio bizkorra eta egarri berkaezina ikusten dira. Umea letargia eta umoretsu bihurtzen da. Atsekabeak gertatzen dira, ahultasuna gero eta handiagoa da. Umeak buruko mina du kexu. Etorkizunean pultsuak azkartu egiten dira eta presioa igo egingo da. Laguntza garaiz ematen ez bada, egoera precompatoso bat garatzen da, orduan kontzientzia galtzen da eta koma bat sortzen da.
- Koma ketoakidotikoa egoera arriskutsua da, presio eta sabeleko mina gutxitzearekin batera. Haurraren aurpegia gorri bihurtzen da, mihia mugurdia bihurtzen da eta estalki zuri lodi batekin estaltzen da. Azetona usain bat agertzen da ahotik, eta haurra azkar ahultzen da. Hitz egitea zaila da, arnas zaratatsua agertzen da. Kontzientzia hodeitsu bihurtzen da eta lausoak gertatzen dira.
- Koma hipogluzemikoa: plasma azukrearen kontzentrazioaren beherakada nabarmen bihurtzen da hipogluzemiaren kausa. Haurraren egoera emozionala ezegonkorra da. Letargiko eta letargiko bihurtzen da, orduan ilusio handiz. Gose eta egarria areagotzen da. Larruazala heze bihurtzen da, ikasleak dilatatu egiten dira, ahultasuna sortzen da. Egoera geldiarazi daiteke gaixoari zuku gozoa edo txokolate zati bat emanez eta premiazkoa anbulantzia batera deituz. Bestela, egoera prekario bat garatzen da eta haurrak konortea galtzen du.
Glukosa maila altuek odolaren osaera eta propietateak aldatzen dituzte eta zirkulazio nahasteak sortzen dituzte. Oxigeno gosea dela eta, gorputzaren barne sistemak kaltetuta daude eta organoen gaitasun funtzionala murriztu egiten da.
Horrelako aldaketa patologikoak denbora luzez garatzen dira, baina koma baino konplikazio arriskutsuagoak ez dira.
Askotan diabetearen hondoan, gaixotasun hauek sortzen dira:
- Giltzurruneko porrotaren garapena eragiten duen giltzurruneko lesio larria da nefropatia. Gaixoaren bizitza arriskuan jartzen duen konplikazio arriskutsua eta kaltetutako organoaren transplantea behar du.
- Espongiforme
 - ezegonkortasun emozionalak lagunduta eta tratamendu puntualik gabe buruko nahasteak eramaten ditu.
- ezegonkortasun emozionalak lagunduta eta tratamendu puntualik gabe buruko nahasteak eramaten ditu. - Oftalmopatia - nerbio-bukaeretan eta begien odol hodietan kalteak sortzen ditu eta horrek katarata, estrabismoa eta ikusmen urritasuna eragiten ditu. Arrisku nagusia erretinako urruntze probabilitate handia da eta horrek itsutasuna ekarriko du.
- Artropatia - konplikazio baten ondorioz, artikulazioen mugikortasuna gutxitzen da eta mina sindrome nabarmenagoa gertatzen da.
- Neuropatia - kasu honetan nerbio-sistema pairatzen du. Hanketan mina eta numbness, gorputz-adarren sentsibilitatea jaitsi daiteke. Digestio eta sistema kardiobaskularreko nahasteak gertatzen dira.
Konplikazioen probabilitatea eta ondorioen larritasuna diabetesa tratatzen den eta terapia zenbateraino aukeratzen den araberakoa da. Zenbat eta handiagoa izan gorputzean gehiegizko glukosa konpentsatzen da, orduan eta litekeena da barruko organoei kalteak murriztea eta koma garatzea.
Diagnostiko
Erizaintzako prozesuak garrantzi handia du jada haurrengan diabetesa diagnostikatzeko hasierako faseetan.
Erizainak gaixotasunaren balizko arrazoien argazki argia biltzen laguntzeko beharrezkoak diren datuak biltzen laguntzen du, paziente txikia laborategi eta tresna instrumentaletarako prestatzen parte hartzen du eta terapia garaian ospitalean eta etxean ematen ditu erizainak.
Erizainak gurasoengandik jakin du haurren gaixotasun konbozienteak eta aurreko gaixotasunak, haietan diagnostikatutako diabetesa edo haien berehalako familiari buruz. Kexak, haurraren egunerokotasunaren ezaugarriak eta elikaduraren inguruko gauzak ikasten ditu. Gaixoaren fisikoa aztertzen du, larruazala eta gomak ebaluatzen ditu, presioa eta pisua neurtzen ditu.
Hurrengo urratsa azterketa diagnostikoak egitea da:
- Gernuaren eta odolaren azterketa kliniko orokorra.
- Azukrearen odol azterketa. 5,5 mmol / L gainditzea diagnostikoa berresten du.
- Glukosaren tolerantzia proba. Bi odol azterketa egiten dira, urdail huts batean eta ordu batzuk lehenago gaixoari glukosa irtenbide bat emanez. Azukre mailak 11 mmol / L-tik gorako diabetesa adierazten du.
- Intsulina eta glukosilatutako hemoglobina lortzeko odol-proba. Intsulina tasa altuak 2 gaixotasun motaren agerraldia adierazten du.
- Pankrearen ultrasoinu azterketa. Organoaren egoera ebaluatzeko eta guruineko hondatutako zonak hautemateko aukera ematen du.

Intsulina, tirosina fosfatasa edo glutamato decarboxylasearen aurkako antigorputzak presentzia egitean odolean pankrea suntsitzeko datuekin batera 1. motako diabetesa baieztatzen da.
Terapia metodo
Haurren diabetesa lortzeko gomendio klinikoak diagnostikatutako gaixotasun motaren araberakoak dira.
Tratamendu puntu garrantzitsuak hauek dira:
- droga terapia
- dieta elikagaiak
- jarduera fisikoa handitu,
- fisioterapia.
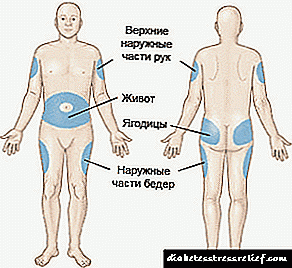 1. motako patologiarekin, terapiaren oinarria intsulina terapia da. Injekzioak larruazalaren azpian intsulina xiringa edo ponpa batekin egiten dira. Larruazala aurrez garbitzen da alkoholik gabeko prestaketa batekin.
1. motako patologiarekin, terapiaren oinarria intsulina terapia da. Injekzioak larruazalaren azpian intsulina xiringa edo ponpa batekin egiten dira. Larruazala aurrez garbitzen da alkoholik gabeko prestaketa batekin.
Hormona poliki-poliki administratu behar da eta injekzio gunea txandakatu behar da, gorputzaren eremu berean sartzea ekidinez.
Injekzioak sabelaldeko tolesketan egin daitezke, eskualde umbilikoan, izterretik, besaurrean eta sorbaldan.
Medikuak eguneroko injekzioen dosia eta kopurua kalkulatzen ditu eta intsulina administratzeko egutegia zorrotz bete behar da.
Gainera, horrelako drogak preskribatu daitezke:
- azukrea jaisteko eragileak,
- esteroide anabolikoak
- antiinflamatorioak eta bakterioak,
- presioa murrizteko agenteak
- sulfonilurea prestaketak
- bitamina konplexua
- elektroforesi,
- akupuntura,
- magnetoterapia,
- estimulazio elektrikoa
- masajea.
Dieta betetzea baldintza ezinbestekoa da gaixo txikien bizitzarako.
Dietaren printzipio nagusiak hauek dira:
- hiru bazkari nagusi eta hiru pintxo egunero
- karbohidrato gehienak eguneko lehen erdialdean daude;
- azukrea erabat kendu eta edulkoratzaile naturalekin ordezkatu,
- karbohidrato azkarrak, gozokiak eta gantz-elikagai aberatsak diren elikagaiak jan;
- kendu pastelak eta labean dauden produktuak gari-irinetik dietatik,
- mugatu zure fruitu gozoen kontsumoa,
- txertatu elikagai berde, barazki, zitriko eta gozoki fresko gehiago;
- ordezkatu ogi zuria zekalez edo ale osoko irinez,
- haragia, arrainak eta esnekiek koipe gutxi izan behar dute;
- mugatu dietan gatza, espeziak eta espeziak beroak,
- egunero edan uraren oreka mantentzeko beharrezkoa den ur puruaren araua, pisu kilogramo bakoitzeko 30 ml.
Elikadura dietetikoa bizitzeko modua bihurtu behar da eta etengabe atxikitzea beharrezkoa izango da. Ume zaharragoak trebatu behar dira XE kalkulatzeko (ogi unitateak) eta intsulina xiringa edo boligrafoa maneiatzeko.
Kasu honetan bakarrik, odol plasmaren azukre maila onargarria mantendu dezakezu eta haurraren ongizatean konfiantza hartu.
Diabetesa duen haurren amaren bideoa:
Aurreikuspena eta prebentzioa
Zer egin daiteke diabetesa prebenitzeko? Zoritxarrez, ia ezer gaixotasuna genetikoki sortzen bada.
Prebentzio neurri ugari daude, horien erabilerak arrisku faktorea soilik murriztuko du, hau da, nahaste endokrinoak izateko arriskua murriztu eta haurra gaixotasunetik babesteko:
- haurra egoera estresetatik babesteko,
- medikazioren bat hartzea, batez ere hormonak, mediku batek baino ez du aginduko,
- jaioberria bularra eman behar zaio,
- adineko haurrek elikadura egokia izateko printzipioak bete beharko lituzkete, gozokiak eta pastelak ez erabiltzeko,
- haurraren pisua kontrolatzea, gizentasuna garatzea saihestuz,
- egin ohiko azterketa 6 hilabetetik behin,
- gaixotasun infekziosoak eta infekziosoak garaiz tratatzea,
- eguneroko dosi jarduera fisikoa eskaintzea.
Diabetea senda al daiteke? Zoritxarrez, gaixotasuna sendaezina da. 2. motako diabetearekin, barkamena luzea lor daiteke eta azukrea gutxitzen duten sendagaien beharra murriztu daiteke, baina dieta zorrotza eta zentzuzko jarduera fisikoa jasan behar dira.
Medikuaren gomendio guztiak betetzeak eta jarrera baikorrak baimentzen die diabetiko haurrei bizimodu normala eramateko, hazteko, garatzeko, ikasteko eta ia ez da bere kideekin alderatzen.
Medikuntza eta osasun publikoko artikulu zientifikoaren laburpena, paper zientifiko baten egilea - Zilberman L.I., Kuraeva T.L., Peterkova V.A.
2. motako diabetesa (T2DM) maiztasuna, gazteen artean barne, asko handitu da eta T2DM hasi zen grabatzen nerabeetan eta baita nerabezaroko haurren adinean ere. Gaixotasuna obesitatearen eta sindrome metabolikoaren atzean garatzen da, baina asintomatikoa da denbora luzez, beraz, identifikazioak bilaketa diagnostiko aktiboa behar du. Gomendio kliniko hauek FSBI ENCren IDEan garatzen dira eta 2 motako diabetesa duten gaixoen diagnostiko, tratamendu eta kudeaketa gaiak jorratzen dituzte.
Haur eta nerabeen 2 motako diabetesa diagnostikatzeko eta tratatzeko jarraibide kliniko federalak gaiaren inguruko lan zientifikoaren testua "
Haur eta nerabeetan 2. motako diabetesa diagnostikatzeko eta tratatzeko jarraibide kliniko federalak
Alkain LI SILBERMAN, MD TL KURAEVA, dagokion kidea RAS, prof. VA PETERKOVA, Endokrinologoen Errusiako Elkartearen aditua
Errusiako Osasun Ministerioko Estatuko Aurrekontu Erakundea, Moskukoa
2. motako diabetesa (T2DM) maiztasuna, gazteen artean barne, asko handitu zen eta T2DM hasi zen grabatzen nerabeetan eta baita nerabezaroko haurren adin txikiko haurren artean ere. Gaixotasuna obesitatearen eta sindrome metabolikoaren atzean garatzen da, baina asintomatikoa da denbora luzez, beraz, identifikazioak bilaketa diagnostiko aktiboa behar du. Gomendio kliniko hauek FSBI ENCren IDEan garatzen dira eta 2 motako diabetesa duten gaixoen diagnostiko, tratamendu eta kudeaketa gaiak jorratzen dituzte.
Hitz gakoak: T2DM, haurrak eta nerabeak, hiperinsulinemia, intsulinarekiko erresistentzia, biguanidoak
Haur eta nerabeetan 2 motako diabetes mellitusaren diagnostikoari eta tratamenduari buruzko gomendio kliniko federalak
L.I. ZIL'BERMAN, T.L. KURAEVA, V.A. PETERKOVA, Endokrinologoen Errusiako Elkarteko aditu batzordea
"Ikerketa Endokrinologikorako Zentroa" estatuaren aurrekontu erakunde federala, Moskuko Osasun Ministerioa
2. motako diabetes mellitus (DM2) morboa handitu da azken urteotan. Bere hazkunde bizkorrak beste adin-talde batzuetako nerabeen eta haurtxo aurreko nerabeen artean eragiten ditu. Gaixotasunak obesitatearekin eta sindrome metabolikoarekin lotzen dira, baina denbora luzez asintomatikoak izaten dira. Hori dela eta, haren detekzioak bilaketa diagnostiko aktiboa behar du. Gomendio klinikoek 2 motako diabetesa duten gaixoen tratamendurako diagnostiko eta tratamendu estrategien arazo nagusiak nabarmentzen dituzte.
Gako-hitzak: 2 motako diabetesa, haurra eta nerabeak, hiperinsulinemia, intsulinaren erresistentzia, biguanidoak.
HELL - hipertentsioa
ACE - angiotensina bihurtzeko entzima
GPN - plasma glukosa barau
Tratamendu gastrointestinala
IRI - Intsulinen erresistentzia indizea
HDL - dentsitate handiko lipoproteinak
LDL - dentsitate txikiko lipoproteinak
MRI - erresonantzia magnetikoaren irudia NAFLD - alkoholik gabeko gantz gantzatsua
GGemia larriagotu
NTG - glukosa-tolerantzia narriatzea
- ahozko glukosa tolerantzia proba
- ausazko saiakuntza klinikoak
- 1 motako diabetesa
- 2. motako diabetesa
- obulutegiko polikisten sindromea
- histos-gizakiaren lokal konplexu nagusiaren antigenoak (giza leukozito antigenoak)
- helduen diabetesa (helduen agerpena, Gazteen diabetesa)
Froga biltzeko / hautatzeko erabilitako metodoak:
- bilaketa datu base elektronikoetan.
Froga biltzeko / hautatzeko eta aztertzeko erabilitako metodoen deskribapena
Gomendioen frogagiriaren oinarria Cochrane liburutegian jasotako argitalpenak dira
, EMBASE eta MEDLINE datu baseak exekutatzen ditut. Bilaketaren sakonera 5 urtekoa zen.
Ebidentziaren kalitatea eta indarra ebaluatzeko erabilitako metodoak:
- Balioespen-eskemaren araberako garrantzia ebaluatzea (1., 2. fitxa).
Froga aztertzeko metodoak:
- argitaratutako metaanalisien berrikuspenak,
- froga taulak dituzten berrikuspen sistematikoak.
1. Taula. Gomendioen sendotasuna ebaluatzeko eskema
Kalitate handiko meta-analisiak, ausazko kontrolatutako saiakuntzen berrikuspen sistematikoak (ECA) edo birtuala izateko arrisku txikia duten RCTak
Akats sistematikoak izateko arrisku txikia duten meta-analisiak, sistematikoak edo RCTak kalitatez burutu ditu
Meta-analisiak, sistematikoak edo birtuala izateko arrisku handia duten RCTak
Kalitate handiko azterketa sistematikoen kasuen kontrola edo kohorteen azterketak
Kalitate handiko kasuen kontrolaren azterketak edo oso baxua kohorte azterketak
efektuak edo birtuala nahasteko arriskua eta erlazio kausal baten batez besteko probabilitatea
Eragina izateko arrisku ertaineko kasu kasuen kontrolak edo kohorte azterketak
nahasketa edo bias eta erlazio kausal baten batez besteko probabilitatea
Kasuak - Efektuak nahasteko arrisku handia duten kontrol edo kohorte azterketak
akats sistematikoak eta erlazio kausalen batez besteko probabilitatea
Azterketa ez-analitikoak (adibidez: kasuen deskribapena, kasuen serieak)
2. taula. Gomendioen kalitatea ebaluatzeko balorazio-eskema
Gutxienez meta-analisi bat, berrikuspen sistematikoa edo RCT 1 ++ gisa kalifikatuta dago, xede biztanleriarentzat zuzenean aplikagarria eta emaitzen iraunkortasuna frogatzen duena,
edo froga-talde bat, 1+ puntuko ikerketen emaitzak barne, xede-biztanleriari zuzenean aplikatzekoa eta emaitzen iraunkortasun orokorra erakusteko.
Helburuari zuzenean aplikatzen zaizkion 2 ++ bezalako ikerketaren emaitzak biltzen dituen Evidence taldean
populazioak eta emaitzen sendotasuna orokorra edo 1 ++ edo 1 + puntuetako azterketetatik estrapolatutako frogak
C Proba-multzo bat, 2+ bezalako ikerketen emaitzak barne, xede-biztanleriari zuzenean aplikatzekoa eta emaitzen sendotasuna orokorra dela erakusteko edo 2 ++ bezala egindako ikerketetatik estrapolatutako frogak.
D 3. edo 4. mailako ebidentziak
ebaluazioa 2+ gainditutako ebaluazioetatik ateratako ebidentziak
Ebidentziaren kalitatea eta indarra ebaluatzeko erabilitako metodoak:
Froga mahaiak lan taldeko kideek bete zituzten.
Gomendioak egiteko erabilitako metodoak:
Praktika Onen Puntuak (GPPak)
Gomendatutako praktika onak gomendioen garapen taldeko kideen esperientzia klinikoan oinarrituta dago.
Kostuen analisia ez da egin, eta farmakonomiaren inguruko argitalpenak ez dira aztertu.
Gomendioak balioztatzeko metodoak:
- kanpoko adituen ebaluazioa
- barne-perituen ebaluazioa.
Gomendioak balioztatzeko metodoen deskribapena
Gomendio hauek aurretiazkoak dira
bertsioek aditu independenteek berrikusi zituzten
Gomendioen azpian dauden ebidentzien interpretazioa zenbateraino uler daitekeen galdetu zutenek.
Gomendioen argitasuna eta gomendioen garrantzia eguneroko praktikaren lan gisa erabiltzeko iruzkinak jaso dira.
Kontsultak eta adituen ebaluazioa Gomendio hauen azken aldaketak aurretiazko bertsioan aurkeztu ziren, Endokrinologoen Kongresuan 2013ko maiatzaren 20 eta 22an (Mosku), 2013ko ekainaren 22 eta 23an (Arkhangelsk) eta 2013ko irailaren 5 eta 6an, Endocrinologo pediatrikoen biltzarretan. hiria (Sochi). Aurretiazko bertsioa eztabaida zabalerako jarri da FSBI ESCren webgunean, biltzarretan eta biltzarretan parte hartzen ez duten pertsonek gomendioen eztabaidan eta hobekuntzan parte hartzeko aukera izan dezaten.
Gomendioen zirriborroa eskatu duten aditu independenteek ere berrikusiko dute.
Lehenik eta behin, gomendioen oinarrian dagoen ebidentzia oinarriaren interpretazioaren ulergarritasuna eta zehaztasuna iruzkintzea.
Azken berrikuspena eta kalitatea kontrolatzeko, gomendioak lan taldeko kideek berriro aztertuko dituzte, iruzkinak eta adituen iruzkin guztiak kontuan hartzen direla ziurtatzeko, gomendioen garapenean akats sistematikoen arriskua gutxitu dadin.
Gomendioen indarra (A - D) gomendioen testuan ematen da.
Diabetesaren definizioa, diagnostiko irizpideak eta sailkapena
Diabetes mellitus (DM) gaixotasun metabolikoen talde etiologikoki heterogeneoa da, hipergluzemia kronikoa duten intsulazioaren jariatzeagatik edo intsulinarekiko ekintzagatik edo nahaste horien konbinazioagatik. Diabetesean, karbohidratoen, koipearen eta proteinen metabolismoaren nahasteak daude, intsulinak xede-ehunean duen ekintza urratzeak eraginda.
Haurtzaroan eta nerabezaroan diabetesa duten kasu guztien% 90 gehienak 1 motako diabetesa (T1DM) dira, pankreako p-zelulen suntsipenak eragindako intsulina gabezia absolutuaren arabera.
1 motako diabetesa karbohidratoen metabolismoaren urraketa da, gorputzaren beharrak asetzen ez dituen intsulinaren jariaketaren ondorioz garatua. Intsulinarekiko erresistentziagatik, intsulinarekiko sekrezio maila nahikorik ez izateak, bere jariatze prozesuaren urraketa eta zelulen sortzetikoen porrotak izan ditzake.
Diabetesaren diagnostikorako irizpideak plasma glukosa-mailaren aldaketetan eta f) sintoma ezaugarrien presentzia edo gabezian oinarritzen dira.
3 metodo daude diabetesa diagnostikatzeko laborategian (3. taula).
1 motako diabetes mellitusean, haurrengan sintomak bereizten dira kasuen% 30etan: poliuria, polidipsia, ikusmen urritasuna, pisu galera glukosuriarekin eta ketonuriarekin (C).
Diagnostikoa azkar berretsi ohi da plasma glukosaren gehikuntza handia antzematen denean. Ketonaren gorputzak odolean eta gernuan badaude, premiazko terapia adierazten da. Hipergluzemia baieztatzeko hurrengo egunera arte itxarotea arriskutsua izan daiteke, ketoacidosis garapena posible baita.
Egunean zehar edo jan ondoren plasma glukosaren ausazko determinazioak diabetesa diagnostikoa baieztatzen badu, OGTT ez da f). Zalantzazko kasuetan, epe luzeko jarraipena egiten da aldizkako probekin.
Diabetesaren sintomarik ezean, hipergluzemia bi aldiz fidagarria ez denean bakarrik egiten da diagnostikoa.
Plasma glukosa barazteko (GPN) azterketaren irizpide diagnostikoak:
- GPN ez dut aurkitu behar duzuna? Saiatu literatura hautatzeko zerbitzua.
- 5,6-6,9 mmol GPN / l - glicemia barau gutxitua (NGN),
- GPN> 7,0 mmol / L - diabetesa zenbatetsitako diagnostikoa, aurreko irizpideen arabera berretsi behar da.
OGTT emaitzen diagnostiko irizpideak (glukosa plasma glukosa kargatu eta handik bi ordura - GP2)
- GP2 11,1 mmol / L - diabetesa zenbatetsitako diagnostikoa, lehen deskribatutako irizpideen arabera berretsi beharko dena.
NTG eta NGN bitarteko fase gisa hartzen dira karbohidratoen metabolismo normalaren eta diabetesa f).
Diabetesen sailkapena
Diabetesaren sailkapena taulan ematen da. 4.
3. Taula diabetesa diagnostikatzeko irizpideak (ISPAD, 2009)
Sintoma ezaugarriak plasma glukosa ausaz> 11,1 mmol / L * konbinazioarekin konbinatuta. Identifikazioa ausaz kontsideratzen da eguneko edozein unetan eta azken otordutik igaro den denbora kontuan hartu gabe
Plasma glukosa baraztea> 7,0 mmol / L **. Urdaila huts bat duela 8 ordu edo gehiago jaten dela definitzen da.
Plasma glukosa ariketa egin ondoren 2 orduko glukosaren tolerantziaren azterketan (OGTT)> 11,1 mmol / L. Karga egiteko, uretan disolbatutako glukosa anhidroaren 75 gren baliokidea (edo 1,75 g / kg, gehienez)
Oharra. * - odol oso kapilarra> 11,1 mmol / l, odol oso venosoarentzat> 10,0 mmol / l, ** -> 6,3 odol oso venoso eta kapilarrentzat.
4. Taula. Karbohidratoen metabolismoaren nahasteen sailkapen etiologikoa (ISPAD, 2009)
I. T1DM edozein adinetan ager daiteke, baina gehienetan haur eta nerabeetan
A. Autoimmune diabetesa p-zelulen heriotzarekin, p-zelulen autoantigorputzek, intsulina gabezia erabatekoa, intsulina menpekotasun osoa, ketoacidosis joera larria, histozompatibilitate konplexu nagusiko geneekin lotzen da (HLA).
B. Diadiopatia diabetikoa p-zelulen heriotzarekin eta ketoacidosi joerarekin gertatzen da, baina prozesu autoimmune baten zantzurik gabe (autoantigorputz espezifikoak eta HLA sistemarekin lotutako loturak). Gaixotasun forma hau Afrikako eta Asiako jatorria duten gaixoen ezaugarria da.
II. T2DM - helduen artean gehien erabiltzen den diabetesa, intsulina gabeziarekin sekrezioarekin eta intsulina ekintzarekin erlazionatuta dago: intsulinaarekiko intsulinarekiko intsulinarekiko erlatibitatearekiko nagusitasun sekretua izateraino, intsulinaarekiko konbinazioarekin edo gabe.
III. Beste mota bateko diabetesa. Atal honetan diabetesa modu ezologikoki independenteak biltzen dira (batez ere oinordetza mota monogenikoa duten sindrome hereditarioak), azpimota bereizietan elkartuta
P-zelulen funtzioan akats genetikoak:
1. 12, HNF-1a kromosoma (MODY3)
2. Kromosoma 7, GCK (MODY2)
3. 20 kromosoma, HNF-4a (MODY1)
4. 13. kromosoma, IPF-1 (MODY4)
5. 17, HNF-1 / i kromosoma (MODY5)
6. 2. kromosoma NeuroDl (MODY6)
7. DNA mitokondrialaren mutazioa
8. Kromosoma 6, KCNJ11 (Kir6.2), ABCC8 (Sur 1)
9. Beste batzuk, intsulinaren sintesian akats monogenikoak direla kausa
B. Intsulina ekintzaren akats genetikoak:
1. A intsulinaren erresistentzia mota
2. Leprechaunismoa (Donohue sindromea)
3. Rabson-Mendelhall sindromea
4. Diabetesi lipoatrofikoa
5. Intsulina hartzailearen genean mutazioen ondorioz garatzen diren diabetesa dira. Klinikoki adierazitako karbohidratoen metabolismoaren narriadurarekin, hipergluzemia moderatutik eta hiperinsulinemia diabetesa gaindituz. Donoghue sindromea eta Rabson-Mendelhall sindromea haurtzaroan agertzen dira eta intsulinarekiko erresistentzia nabarmena ageri da
C. Pankrea exokrinoaren gaixotasunak
2. Trauma, pankreatektomia
3. Neoplasia pankreatikoak
4. Fibrosi kistikoa (fibrosi kistikoa)
6. Pankreatopatia fibrokalkulua
7. Beste hainbat gaixotasun nosologikoki, zeinetan, pankreako funtzio exokrinoaren urraketa garrantzitsuekin batera, uharteetako zelulen funtzio sekretuaren gutxiegitasuna ere ikusten da.
2. Cushing-en sindromea
8. Zenbait endokrinopatia batzuek, gehiegizko jariatutako hormonen aurkako ekintza dela eta, pankreako p zelulen konpentsazio erreserba funtzionalak agortzea eragin dezakete.
Zenbait drogak edo beste produktu kimikok eragindako diabetesa
3. Azido nikotinikoa
5. Hormona tiroidarrak
7. P-adrenergikoak
11. Beste droga batzuk. Beren jarduteko mekanismoak desberdinak dira: intsulinaren ekintza periferikoaren hondatzea, intsulinarekiko erresistentzia indartzea.Haurtzaroan, interferoiaren erabilerak du garrantzirik handiena; intsulina gabezia absolutua duten diabetesa autoimmuneak eragin dezake.
1. Errubrika sortzetikoa
3. Beste batzuk. Infekzio biriko batzuek p-zelulen heriotza eragiten dute intsulina gabezia absolutua lortuz. Islet-aparatuaren birusak kalte zuzena du
4. taula Karbohidratoen metabolismoaren nahasteen sailkapen etiologikoa (ISPAD, 2009) (jarraipena)
G. Diabetesaren forma arraroak
1. Giza sindrome zurruna (giharren zurruntasunaren sindromea, gizon gogorraren sindromea) - nerbio-sistema zentralaren lesio autoimmune bat, espasmo mingarriak dituzten muskulu axialen zurruntasuna dela eta, glutamatoen decarboxylasearen aurkako antigorputzak hautematen dira, eta kasuen ia% 50etan diabetesa garatzen da.
2. I eta II motako sindrome poliglandular autoimmuneak
3. Intsulina-hartzaileen autoantigorputzak eratzean gertatzen diren beste gaixotasun batzuk lupus eritemato sistemikoa, larruazaleko distrofia papilar pigmentarioa (acanthosis nigricans) dira. Kasu honetan intsulinarekiko erresistentzia nabarmenagoa antzeman daiteke.
H. Beste batzuetan sindrome genetikoak diabetearekin lotuta daude
DM sindrome genetiko askoren osagaia izan daiteke, besteak beste:
1. wolframioaren sindromea
2. Down sindromea
3. Shereshevsky-Turner sindromea
4. Klinefelter sindromea
5. Lawrence - Moon - Beadle sindromea
6. Prader-Willi sindromea
7. Friedreich-eko Ataxia
8. Huntingtonen koreea
10. Distrofia miotonikoa
Haurtzaroan ohikoena da Wolfram sindromea (DIDMOAD).
IV. Haurdunaldian diagnostikatutako diabetesa (haurdun dauden emakumeen diabetesa) - haurdunaldian diagnostikatutako karbohidratoen metabolismoarekin (edozein glukosa-tolerantzia barne). Diagnosi gestazionala beste mota batean isolatzea karbohidratoen metabolismoa duten haurdun dauden emakumeen eta sortzetiko malformazioen arrisku handiagoa dago.
Diabetesaren sailkapena ez da 1 motakoa Gaixotasunen Nazioarteko Sailkapenaren arabera (ICD-10)
Gaixotasunen nazioarteko sailkapenean (ICD-10), intsulina ez den mendeko diabetesa E11-E14 errubriketan aurkezten da.
E11. Intsulina ez den mendeko diabetesa
E11.0 Koma ez duen intsulina menpeko diabetesa
E11.1 Ketoacidosisarekin intsulina ez den mendeko diabetesa
E11.2 Giltzurruneko kalteak dituzten intsulina ez den menpeko diabetesa
E11.3 Begi-kalteak dituzten intsulina ez den menpeko diabetesa
E11.4 Konplikazio neurologikoak dituzten intsulina ez den menpeko diabetesa
E11.5 Zirkulazio zirkulazio periferikoko arazoak dituzten intsulina ez den diabetesa
E11.6 Intsulina ez den mendeko diabetesa mellitus zehaztutako beste konplikazio batzuekin
E11.7 Zailtasun ugari dituen intsulina ez den mendeko diabetesa
E11.8 Zehaztu gabeko konplikazioak dituzten intsulina menpekoa ez den diabetesa
E11.9 Ez da intsulina menpekoa ez den diabetesa
Desnutrizioarekin lotutako E12 diabetesa.
E12.0 diabetearekin lotutako gaixotasuna, komarekin
E12.1 diabetea desnutrizioarekin lotutako ketoakidosisarekin
E12.2 diabetea gaixotasunari lotutako diabetearekin, giltzurruneko kalteekin
E12.3 diabetearekin lotutako diabetesa, begi kalteekin
E12.4 diabetesa desnutrizioarekin lotutako konplikazio neurologikoak
E12,5 diabetearekin lotutako diabetesa, zirkulazio periferikoko nahasteekin
Desnutrizioarekin lotutako E12.6 diabetesa, zehaztutako beste konplikazio batzuekin
E12.7 Malnutrizioarekin lotutako diabetesa, konplikazio anitzekin
Desnutrizioarekin lotutako E12.8 diabetesa, zehaztu gabeko konplikazioekin
Desnutrizioarekin lotutako E12.9 diabetesa, konplikaziorik gabe
E13 Zehaztutako beste forma batzuk
E13.0 diabetesa koma duten beste forma batzuk
E13.1 Zehaztutako bestelako forma ketoacidosisarekin
E13.2 Giltzurruneko kalteak dituzten diabetesa duten beste forma batzuk
E13.3 Begi-kalteak dituzten diabetesa duten beste forma batzuk
E13.4 Zailtasun neurologikoak dituzten diabetesa duten beste forma batzuk
E13.5 Zirkulazio periferikoko nahasteak dituzten bestelako diabetesa
E13.6 Zehaztutako bestelako zailtasunak dituzten diabetesaren beste forma batzuk
E13.7 Zailtasun konplikazio ugari dituzten diabetesa
E13.8 Zehaztu gabeko konplikazioak dituzten diabetesaren beste forma batzuk
E13.9 Zehaztutako beste diabetesa konplikaziorik gabe
E14 SD, zehaztu gabe
E14.0 diabetesa, zehaztu gabe komarekin. E14.1 diabetesa. Zehaztu gabeko ketoacidosiarekin
ENDOCRINOLOGY DE PROBLEMAS, 2014ko 5, 61 61
E14.2 diabetesa, giltzurruneko kalteekin zehaztu gabe
E14.3 diabetesa, zehaztu gabeko begi kalteekin
E14.4 diabetesa, zehaztu gabeko konplikazio neurologikoak
E14.5 diabetesa, zirkulazio periferikoko nahasteekin zehaztu gabe
E14.6 diabetesa, zehaztu gabeko beste konplikazioekin zehazten ez dena
E14.7 diabetesa, zehaztu gabeko konplikazio ugariekin
E14.8 diabetesa, zehaztu gabeko konplikazioekin
E14.9 diabetesa, zehaztu gabe konplikaziorik gabe
T2DM - definizioa, irudi klinikoa eta
T2DM larritasun desberdineko intsulinarekiko erresistentziaren aurkako hipergluzemia da. Normalean, 2. motako diabetearen garapena sindrome metaboliko deiturikoarekin lotzen da. OMEren definizioaren arabera, 2 motako diabetesa duen gaixo batek (edo glukosaren tolerantzia diagnostikatua duen pertsona batek, intsulinarekiko erresistentzia) sindrome metabolikoa du honako sintoma hauetako biren aurrean: sabeleko obesitatea, hipertentsio arteriala, triglizerizerido maila altuak eta / edo HDL maila txikiagotzea plasma, microalbuminuria.
T2DMen irudi klinikoa haurren eta nerabeen artean honako ezaugarri hauek ditu:
- gaixotasunak hasiera asintomatikoa eta pixkanaka du;
- 10 urtetik gorakoen diagnostikoa (batez besteko diagnostikoa 13,5 urte) (D),
- gehiegizko pisua edo obesitatea (% 85) da (C),
- ez dago loturarik HLA haplotipoekin 1. motako diabetesa garatzeko.
- markatzaile immunologikoak (ICA, GADa, IA2) autoantzerkiak ez dira zehazten edo espezie bakarra zehazten da eta horien titulua baxua da;
- kasuen% 30etan, ketosia (D) duten manifestazio akutua,
- Intsulinaren sekrezioa hiperinsulinismoarekin eta intsulinarekiko erresistentziarekin;
- sindrome metabolikoaren osagaiekin maiz elkartzea: nefropatia (mikro- edo macroalbuminuria) - diagnostikoa egiteko unean, kasuen% 32an (C) egon daiteke, hipertentsio arteriala -% 35 arte (D), dislipia
C-peptidoaren maila, intsulina
ADA Diabetes Care, 2000: 23: 381-9
Fig. 1. Nerabeen diabetesa diagnostikorako algoritmo diferentziala. 62
5. taula. Intsulinarekiko erresistentziaren zifrak
Indizearen indizearen kalkulua
HOMA-IR (Homeostasiaren ereduaren ebaluazioa) (ИРИхГ) / 22,5 i Ezin duzu behar duzuna aurkitu? Saiatu literatura hautatzeko zerbitzua.
Matsuda (OGTT garaian) 10.000> 2.5
Oharra. G - barazki odol glukosa maila, GSr - glukosa maila batez bestekoan OGTT, IRI - barazki intsulina maila intsulina maila, IRIS - intsulina maila OGTT zehar, OGTT - ahozko glukosa tolerantzia proba.
desmasia -% 72 arte (D), alkoholik gabeko gibeleko gantz gaixotasuna (NAFLD) - steatohepatitisa kasuen% 30etan ikus daiteke, erretinopatia diabetikoa (% 9-12 arte) (D), hantura sistemikoa - proteina C erreaktiboaren maila handiagoa, zito- Hantura eta leuzozitoak (D).
Intsulinaren erresistentzia intsulinaren efektu biologikoa eta intsulina sentikorra duten ehunek erreakzioaren aurreko eta osteko mailetan duten erreakzioa da. Horrenbestez, aldaketa metaboliko kronikoak eragin ditzake eta hiperinsulinemia konpentsatzailearekin batera lehen faseetan.
Intsulinaren erresistentzia diagnostikatzen da indize bat gutxienez arautik aldentzen bada (5. taula).
Ustezko DM2 azterketarako plana:
1. Diagnostikoa diagnostikoa egiteko irizpideen arabera (ikus 3. taula).
2. Intsulina immunoreaktiboaren (IRI) maila urdaileko huts batean eta / edo glukosa-karga baten atzeko planoan zehaztea (beharrezkoa bada).
3. Intsulinarekiko erresistentzia indizeen kalkulua - HOMA, Caro eta Matsuda.
4. Hemoglobina glikatuaren maila zehaztea.
5. Odolaren analisi biokimikoa (AlAT eta AsATen jarduera, HDL, LDL, triglizeridoak, kolesterol totala, urea, kreatinina, azido urikoa, C erreaktiboa).
6. Autoantigorputz espezifikoak zehaztea (ICA, GADa, tirosina fosfatasa).
Azterketaren emaitzen arabera, haurren eta nerabeen T2DMen diagnostikoa honako irizpide hauek aintzat hartuta ezartzen da:
1. Gaixotasunaren debuta 10 urtetik gorakoa.
2. Odol glukosa baraztea 7,0 mmol / L eta / edo OGTT zehar 11,1 mmol / L baino gehiago 2 ordu igaro ondoren (ikus 3. taula).
3. Hemoglobina glikatuaren tasa>% 6,5 (D).
4. Intsulina maila mugen normalen barruan dago edo erreferentziako balioak gainditzen ditu, intsulinaren presentzia
erresistentzia f), 2-3 urte baino gehiagoko gaixotasunaren iraupena f).
5. Karbohidratoen metabolismoa (DM, NTG, NGN) f) duten ahaidetasunen lehen eta bigarren mailako ahaideen presentzia.
6.Gehiegizko gorputzaren pisua edo obesitatea (kasuen% 85ean presente dago) (C).
Gaixoak intsulina terapia jasotzen badu, orduan intsulinaren sekrezioa C-peptidoaren mailaren arabera kalkulatu daiteke. C-peptidoaren kontserbazioa kontserbatu da gaixotasuna agertu ondoren 3 urte baino gehiago ez baita tipikoa 1 motako diabetesa duten pazienteentzat).
Azterketa metodo osagarriak T2DM-ren diagnostikoarekin:
2. Sabeleko barrunbearen ultrasoinua.
3. Pelbiseko organoen ultrasoinua (neskatoetan nerabezaroa eratzeko edo hilekoaren zikloaren urraketetarako).
4. Odol-presioaren jarraipen zorrotza (% 90etik gorako odol-presioaren gehikuntzarekin).
5. Espezialisten kontsulta: optometrista, neurologoa, kardiologoa, ginekologoa (zantzuen arabera), genetika (zantzuen arabera).
Konfirmatutako gaixoen kudeaketaren inguruko taktikak
Pazientea anbulatorioan kudeatzea
1. Endokrinologoaren ikuskapena - 1 aldiz 3 hilabetetan.
2. Hemoglobina glikatuaren maila zehaztea - 1 denbora 3 hilabetetan.
3. Odol glukosaren jarraipena - barazki eta postprandial glukosa-maila f) erregulartasunez zehaztea Gaixotasun akutuetan edo hiper eta hipogluzemiaren sintomekin, f) definizioa maizago adierazten da. Intsulina terapia edo terapia sulfanilurea prestakinak dituzten pazienteek hipogluzemia asintomatikoaren jarraipena egin behar dute f).
4. Odol azterketa orokorra - 6 hilean behin.
5. Gernu analisia - 6 hilean behin.
6. Odol azterketa biokimikoa - urtean behin (AlAT eta AsATen jarduera, kolesterol totala, LDL, triglizeridoak, proteina erreaktibo C, azido urikoa).
7. Mikroalbuminuria zehaztea gernuko 3 porzio - urtean 1 aldiz.
8. Presio arterialaren kontrola - medikuaren bisita bakoitzean.
9. Sabeleko barrunbearen ultrasoinua - urtean 1 aldiz.
10. Oftalmologoaren, neurologoaren kontsulta - urtean 1 aldiz.
11. Ospitalizazioa - urtean behin, diabetesa (poliuria, polidipsia) eta / edo% 7,0tik gorako hemoglobina glikatuaren% 7,0ko sintomak areagotuz - ospitaleratu gabeko ospitalizazioa.
Ospitalezko arreta
Ospitalean, azterketa osagarria egiten da:
2. Sabeleko barrunbearen ultrasoinua.
3. Pelbiseko organoen ultrasoinua (zantzuen arabera).
4. Presio arterialaren jarraipen zorrotza (zantzuen arabera).
5. MRI (zantzuen arabera).
6. Espezialisten kontsultak - optometrista, neurologoa, ginekologoa (zantzuen arabera), genetika (zantzuen arabera).
2 motako diabetesa duten gaixoen kudeaketa terapeutikoa
Hasierako terapia sintoma klinikoek, hiperglicemiaren larritasuna eta ketosiaren / ketoacidosisaren presentzia edo gabeziaren arabera zehazten da. T1DMekin gertatzen den bezala, sintomak egonez gero, bereziki, gorabeherak, egoera azkar oker daiteke (D), beraz, lehen agindutako sendagaia intsulina (A) da. Sintoma larriak izan ezean, aukera tratamendua metformina (D) da. Hasierako dosia 250 mg / eguneko 3 egunekoa da, tolerantzia ona izanez gero, dosia 250 mg eguneko 2 aldiz handitzen da, beharrezkoa izanez gero, dosiaren titulazioa 3-4 egunez burutzen da gehienezko dosia lortu arte - 1000 mg 2 aldiz egunean.
Intsulinatik metforminara igarotzea 7-14 egunen buruan egin daiteke, metabolismoaren egonkortasuna lortzen den unetik hasita, normalean diagnostikoa egiten denetik 1-2 astera. Metformin dosiaren igoera bakoitzarekin, intsulina dosia% 10-20 (D) murrizten da pixkanaka.
Intsulina terapia amaitu ondoren, odol glukosa maila zehazteko maiztasuna egunean 2 aldiz murriztu daiteke - urdaileko huts batean eta azken bazkariaren ondoren (2 ordu).
Epe luzerako terapiaren helburuak hauek dira:
- pisu galera,
- jarduera fisikoa toleratzeko gaitasuna hobetzea;
- odoleko glukosa-maila normalizatzea,% 7,0 baino txikiagoa den hemoglobina glukatua;
- batera dauden gaixotasunen kontrola, arteriaren hipertentsioa, dislipidemia, nefropatia eta hepatosia barne.
Gaixoaren eta bere familiaren hezkuntzan T2DMren tratamenduan zeregin garrantzitsua da. Jokabidea aldatzea (dieta eta jarduera fisikoa) zentratu beharko litzateke.Gaixoak eta bere familiak trebatuta egon behar dute kontsumitutako elikagaien kantitatea eta kalitatea, elikadura portaera egokia eta jarduera fisikoa etengabe kontrolatzeko. Emaitza onenak espezialisten talde batek prestatuta lortzen dira, nutrizionista eta psikologoa barne.
Bizimoduko neurriak
Dieta terapia beharrezkoa da: dietaren eguneroko kaloria 500 kcal murriztea, murriztea koipeak, batez ere saturatuak eta erraz digeritzen diren karbohidratoak (azukre edariak, janari azkarrak), dietetan zuntz, barazki eta fruitu kopurua handitzea. Dieta zorrotz behatu behar da.
Jarduera fisikoak gutxienez 50-60 minutu egunekoa izan behar du egunean, telebistako programak eta klaseak ordenagailuan ikustea 2 orduz mugatu behar duzu.
Farmakoterapia preskribatzen da, bizimodu aldaketen bidez soilik helburuak lortzea ezinezkoa bada.
Biguaniden bidez. Metforminak gibeleko, giharretako eta ehun adiposikoko hartzaileen gainean jokatzen du; gibelean gehien nabaritzen dira. Eragin anorexiko primarioak pisua galtzea estimulatu dezake. Epe luzerako erabilera glukatutako hemoglobinan% 1eko jaitsierarekin lotzen da. Metforminek PCOS dituzten nesken ovulazio anormalak ezabatu ditzake eta haurdunaldiko arriskua areagotu (A).
Aparatu gastrointestinalaren bigarren mailako efektuak (sabeleko mina periodikoa, beherakoa, goragalea). Gehienetan, saihestu daitezke dosia astiro-astiro titriztea eta astean zehar botikak hartzeko gomendioak jarraituz.
Metformin terapiarekin azido laktikoa garatzeko arriskua oso baxua da. Metforminari ez zaio giltzurrun-funtzio okerrak, gibeleko gaixotasuna, bihotzeko edo biriketako gutxiegitasuna duten pazienteei agindua eman behar, ezta aldi berean sendagai erradiopatikoekin ere. Gaixotasun gastrointestinalaren kasuan, metformina aldi baterako eten behar da (A).
Intsulina. Ahozko azukrea gutxitzen duten sendagaiekin tratamenduan ezin bada kontrol glikemiko egokirik lortu, gailurreko eraginik gabeko intsulina analogiko bat izendatzea onargarria izan daiteke.
Endokrinologiako problemak, 2014ko 5a
Glukosa (HA)> 12.5 ID1c>% 9 edo ketosia edo _ ketoacidosia_
HA bazkariak baino lehen 4,5-6,5 Postprandial gaina HA 6,5 / 9,0> (ID1c>% 7
'Preskripzio osagarria kontuan hartu: sulfonilurea prestaketak
intsulina glargina bakarrik edo ekintza motzeko intsulina batekin konbinatuta
Adostasuna! BRD0, 2009
Fig. 2. 2. motako diabetesa duten haurren eta nerabeen tratamendu algoritmoa.
Fig. 3. Haurrengan 2 motako diabetesa tratatzeko ikuspegi integratua.
terapiaren eragina otorduekin (intsulina prandiala) lotutako intsulina errezetarik behar izan gabe. Metformin terapia jarraitu behar da. Postprandial hipergluzemiak iraungo badu, ekintza motzeko intsulina gehitu daiteke tratamendu erregimenari.
Intsulinaren bigarren mailako efektuak, besteak beste, hipogluzemia da, intsulina terapia duten 2 motako diabetesa eta pisu gehikuntza.
Dislipidemia, hipertentsio arteriala eta albuminuria T2DM-rekin T1DM-rekin baino ohikoagoak dira, dagoeneko diagnostikatu daitezke eta odolaren glukosa-maila kontrolatu ondoren optimizatu behar dira.
Hipertentsio arteriala eta albuminuria
Hipertentsio arteriala baieztatuta (BP> 95 ehuneko) eta albuminuriaren presentziarekin, ACE inhibitzaileak tratatzen dira edo, intolerantzia izanez gero, angiotensina f hartzailearen blokeatzaileak).
Presio arterialarekin odol presioa normalizatzen baduzu eta / edo albuminuria murrizten baduzu
paratak ez du arrakastarik; konbinazio terapia behar da f).
ACE inhibitzaileen bigarren mailako efektuak eztula, hiperkalemia, buruko mina eta inpotentzia dira.
Dislipidemia egiteko proba egin behar da diagnostikoa egin eta gutxira, odol glukosa maila kontrolatzeko eta, ondoren, urtero f). Helburu LDL maila 2,6 mmol / L baino txikiagoa da.
Ertza-lerroarekin (2,6-3,4 mmol / L) edo LDL maila altuarekin (> 3,4 mmol / L), lipidoen profila berriro aztertzen da 6 hilabete igaro ondoren eta dieta egokitu egiten da gantz oso eta saturatuen kopurua murrizteko.
LDL-mailak optimizatutako saiakeraren ondoren 3-6 hilabetez goratuta mantentzen badira, droga-terapia posible da. Estatina terapia segurua eta eraginkorra da haurrengan, orain arte ez dago epe luzeko terapiaren segurtasunari buruzko daturik (estatinak kardiologoari kontsultatu ondoren preskribatzen dira).
1. Dedov I.I., Kuraeva T.L., Peterkova V.A. Diabetes mellitus haur eta nerabeetan. - M.: GEOTAR-Media, 2007. Dedov II, Kuraeva TL, Peterkova VA. Diabetes mellitus haurren eta nerabeen artean. Mosku: GEOTAR-Media, 2007.
2. Dedov II, Remizov OV, Peterkova V.A. Heterogeneotasun genetikoa eta diabetes mellitusaren alderdi kliniko eta metabolikoak oinordetza autosomikoarekin (MODY mota) dituzten haurren eta nerabeengan. // Pediatria. Aldizkatu itzazu. GN Speranski. - 2000. - T.79. - 6 zk. - S. 77-83. Dedov II, Remizov JB, Peterkova VA. Pediatria eta nerabeen diabetesa mellitus herentzia autosomikoa nagusi dutenak (MODY mota): geterogeneotasun genetikoa, alderdi klinikoak eta metabolikoak. Pediatriia. 2000,79 (6): 77-83.
3. Dedov II, Remizov OV, Peterkova V.A. 2. motako diabetea haur eta nerabeetan. // Diabetes mellitus. -2001. - 4. zk. - S. 26-32. Dedov II, Remizov JB, Peterkova VA. Sakharnyy diabet 2 tipa u detey i podrostkov. Diabetes Mellitus. 2001, (4): 26-32.
4. Eremin IA, Zilberman LI, Dubinina IA eta beste batzuk 2. motako diabetesaren ezaugarriak haur eta nerabeetan. - Errusiar Diabetesaren VI. Biltzarraren materialak, 2013ko maiatzaren 19 eta 22a - p. 299. Eremina IA, Zil'berman LI, Dubinina IA, et al. Osobennosti sakharnogo diabeta 2 tipa bez ozhireniya u detey i podrostkov. Errusiako Diabetologiako VI Kongresuaren prozedurak, 2013ko maiatzak 19-22
5. Eremina I.A., Kuraeva T.L. Metformina 2 motako diabetesa tratatzeko haurren eta nerabeen kasuan. // Endokrinologiaren arazoak. - 2013. - T. 59. - 1. zk. - S. 8-13. Eremina IA, Kuraeva TL. Haur eta nerabeetan metformina erabiltzea 2 motako diabetes mellitus tratamendurako. Endokri-nologii arazoa. 2013.59 (1): 8-13. doi: 10.14341 / probl20135918-13
6. Adelman RD, Restaino IG, Alon US, Blowey DL. Proteina-uria eta glomerulosklerosi segmental fokala obesitate larrian
nerabeak. The Journal of Pediatrics. 2001.138 (4): 481-485. doi: 10.1067 / mpd.2001.113006
7. 2. motako diabetea haur eta nerabeetan. American Diabetes Association. Diabetesaren zainketa. 2000.23 (3): 381-389.
8. Banerjee S, Raghavan S, Wasserman EJ, Linder BL, Saenger P, DiMartino-Nardi J. Aurkikuntza hormonalak Afrikako Amerikako eta Karibeko Hispano-nesken Adrenarche Goiztiarrarekin: ovariako sindrome polikistikorako inplikazioak. Pediatria. 1998.102 (3): e36-e36. doi: 10.1542 / peds.102.3.e36
9. Banerji MA. Afrikar amerikarren diabetesa: ezaugarri fisiopatologiko bakarrak. Egungo diabetesa txostenak. 2004.4 (3): 219-223. doi: 10.1007 / s11892-004-0027-3
10. Berenson GS, Srnivasan SR. Zahartzaroan ondorioak dituzten arrisku kardiobaskularreko faktoreak: Bogalusa Bihotzaren Azterketa. Zahartzearen neurobiologia. 2005.26 (3): 303-307.
11. Braun B, Zimmermann MB, Kretchmer N, Spargo RM, Smith RM, Gracey M. Diabetes eta gaixotasun kardiobaskularrak izateko arrisku-faktoreak Australiako gazte aborigenetan: 5 urteko jarraipen-azterketa. Diabetesaren zainketa. 1996.19 (5): 472-479. doi: 10.2337 / diacare.19.5.472
12. Chan JC, Cheung CK, Swaminathan R, Nicholls MG, Cock-ram CS. Obesitatea, albuminuria eta hipertentsioa Hong Kong-eko txinatarren artean, intsulina ez den menpeko diabetes mellitusarekin (NI-DDM). Graduondoko Medikuntzako aldizkaria. 1993.69 (809): 204-210. doi: 10.1136 / pgmj.69.809.204
13. Dahlquist G, Blom L, Tuvemo T, Nystrom L, Sandstrom A, Wall S. Suediako haurtzaroko diabetesa azterketa - bederatzi urteko kasuen erregistroa eta urtebeteko kasuen erreferentziako azterketa bat dira, 1 mota hori (intsulina menpekoa). ) diabetes mellitus 2 motako (intsulina ez den mendeko) diabetesa eta gaixotasun autoimmuneekin erlazionatuta dago. Diabetologia. 1989.32 (1).
14. Dietz WH, WL gordina, Kirkpatrick JA. Blount gaixotasuna (tibia vara): haurren obesitatearekin lotutako beste hezurdura nahaste bat. The Journal of Pediatrics. 1982.101 (5): 735-737.
15. Drake AJ. 2. motako diabetesa haur zuriko obesetan. Haurtzaroan ezgaitasun artxiboak 2002.86 (3): 207-208. doi: 10.1136 / ad.86.3.207
16. Druet C, Tubiana-Rufi N, Chevenne D, Rigal O, Polak M, Levy-Marchal C. Nerabeen diabetesa 2 motako intsulinaren sekrezioa eta erresistentzia ezaugarritzea. The Journal of Clinical Endocrinology & Metabolism. 2006.91 (2): 401-404.
17. Duncan GE. Diabetesaren prebentzioa eta narriadura bularreko glukosa-maila AEBetako nerabeen artean. Pediatria eta Nerabeen Medikuntzako Artxiboak 2006.160 (5): 523. doi: 10.1001 / archpedi.160.5.523
18. Ehtisham S. Erresuma Batuko lehen inkesta 2 motako diabetesa eta MODY pediatrikoa. Haurtzaroan Gaixotasun Artxiboak 2004.89 (6): 526-529. doi: 10.1136 / ad.2003.027821
19. Eppens MC, Craig ME, Jones TW, Silink M, Ong S, Ping YJ. 2. motako diabetesa Mendebaldeko Pazifikoko gaztetxoetan: kontrol glikemikoa, diabetesa zaintzea eta konplikazioak. Egungo Ikerketa Medikoa eta Iritzia. 2006.22 (5): 1013-1020. doi: 10.1185 / 030079906x104795
20. Freedman DS, Khan LK, Dietz WH, Srinivasan SR, Beren-son GS. Haurtzaroko gizentasunak bihotzeko gaixotasun koronarioekiko harremana helduaroan: Bogalusa bihotzeko azterketa. Pediatria. 2001.108 (3): 712-718. doi: 10.1542 / peds.108.3.712
21. Goldberg IJ. Dislipidemia diabetikoa: kausak eta ondorioak. The Journal of Clinical Endocrinology & Metabolism. 2001.86 (3): 965-971. doi: 10.1210 / jcem.86.3.7304
22. Goran MI, Bergman RN, Avila Q, Watkins M, Ball GDC, Shai-bi GQ, et al. Glukosaren tolerantzia eta p-zelulen funtzio murriztua, pisu gehiegizko pisu latinoetan, 2 motako diabetesa familiarekin. The Journal of Clinical Endocrinology & Metabolism. 2004.89 (1): 207-212.
23. Gottlieb MS. Diabetesa seme-alaba txikietan eta heldutasunean oinarritutako diabetikoen anai-arrebetan. Gaixotasun kronikoen aldizkaria. 1980.33 (6): 331-339. doi: 10.1016 / 0021-9681 (80) 90042-9
24. Gress TW, Nieto FJ, Shahar E, Wofford MR, Brancati FL. Hipertentsio eta terapia antihipertentsiboa 2 motako diabetesa Mellitus izateko arrisku faktore gisa. New England Journal of Medicine. 2000.342 (13): 905-912. doi: 10.1056 / nejm200003303421301
25. Hathout EH, Thomas W, El-Shahawy M, Nahab F, Mace JW. Diabetikoen markatzaile autoimmuneak haur eta nerabeetan 2 motako diabetesa dutenak. Pediatria. 2001.107 (6): e102-e102.
26. Ibinez L, Potau N, Marcos MV, de Zegher F. Adre-narche gehiegizkoa eta Hiperinsulinismoa Neska nerabeetan txikiak jaiotako adin txikikoentzat. The Journal of Clinical Endocrinology & Metabolism. 1999.84 (12): 4739-4741. doi: 10.1210 / jcem.84.12.6341
27. Invitti C, Guzzaloni G, Gilardini L, Morabito F, Viberti G. Glukosaren Intolerantzia eta Konbenienteak Glukosa Intolerantzia Europako Haur eta Nerabeen Obesitatean Diabetesaren zainketa. 2003.26 (1): 118-124. doi: 10.2337 / diacare.26.1.118
28. Juonala M, Jarvisalo MJ, Maki-Torkko N, Kahonen M, Viikari JS, Raitakari OT. Haurtzaroan identifikatutako arrisku faktoreak eta gutxiagotutako arteria karotidoen elastikotasuna heldutasunean: arrisku kardiobaskularra finlandiar gazteen ikerketan. Zirkulazio. 2005.112 (10): 1486-1493. doi: 10.1161 / circulationaha.104.502161
29. Kadiki OA, Reddy MRS, Marzouk AA. Intsulina menpeko diabetesa (IDDM) eta intsulina ez den mendeko diabetesa (NIDDM) (0-34 urte hasita) Benghazi, Libian. Diabetesaren Ikerketa eta Praktika Klinikoa. 1996.32 (3): 165-173. doi: 10.1016 / 0168-8227 (96) 01262-4
30. Kirpichnikov D, Sowers JR. Diabetes mellitus eta diabetesarekin lotutako baskular gaixotasuna. Endokrinologia eta Metabolismoaren joerak. 2001.12 (5): 225-230. doi: 10.1016 / s1043-2760 (01) 00391-5
Endokrinologiako problemak, 2014ko 5a
31. Kitagawa T, Owada M, Urakami T, Yamauchi K. Intsulinarekiko menpeko diabetesa Mellitusen intzidentzia handiagoa da Japoniako eskola-ikasleen artean. Animalien proteina eta gantza sarrerarekin erlazionatzen dira. Pediatria Klinikoa. 1998.37 (2): 111-115. doi: 10.1177 / 000992289803700208
32. Laakso M. Lipidoak 2. motako diabetean. Mintegiak Baskularen Medikuntzan. 2002.2 (1): 059-066. doi: 10.1055 / s-2002-23096
33. Landin-Olsson M. Helduen diabetesa autoimmune latenteak. New York-eko Zientzien Akademiaren analisiak. 2006.958 (1): 112-116. doi: 10.1111 / j.1749-6632.2002.tb02953.x
34. Lee S, Bacha F, Gungor N, Arslanian SA. Gerriaren zirkunferentzia intsulinarekiko erresistentziaren iragarle independentea da zuri-beltzetan. The Journal of Pediatrics. 2006.148 (2): 188-194. doi: 10.1016 / j.jpeds.2005.10.001
35. Lewy VD, Danadian K, Witchel SF, Arslanian S. Anormalitate metaboliko goiztiarrak ovarian polikistikoa duten neska nerabeetan. The Journal of Pediatrics. 2001.138 (1): 38-44. doi: 10.1067 / mpd.2001.109603
36. Loder RT, Aronson DD, Greenfield ML. Epifisi bilateraleko kapitalaren bi hegaletako epidemiologia. Michiganen egindako haurren azterketa. Journal of Bone and Joint Surgery (American Volume). 1993 Aug, 75 (8): 1141-1147.
37. McGrath NM, Parker GN, Dawson P. 2 motako diabetes mellitusaren aurkezpen goiztiarra Zeelanda Berriko maorietan. Diabetesaren Ikerketa eta Praktika Klinikoa. 1999.43 (3): 205-209.
38. Miller J, Silverstein J, Rosenbloom AL. 2. motako diabetea haurren eta nerabeen artean. In: Endocrinology: Bosgarren edizioa. NY: Marcel Dekker, 2007. V. 1, pp. 169-88.
39. Misra A, Vikram NK, Arya S, Pandey RM, Dhingra V, Chatter-jee A, et al. Asiako Indiako haur postpubertaletan intsulinarekiko erresistentzia handia gorputzeko koipearen tronpatze kaltegarriarekin, sabeleko adipositatearekin eta gorputzeko gantz gehiegiekin lotzen da. Obesitatea nazioarteko aldizkaria. 2004.28 (10): 1217-1226.
40. Morales AE, Rosenbloom AL. 2. motako diabetearen agerpenean egoera hipergluzemiko hiperglosemikoak eragindako heriotza. The Journal of Pediatrics. 2004.144 (2): 270-273. doi: 10.1016 / j.jpeds.2003.10.061
41. Norman RJ, Dewailly D, Legro RS, Hickey TE. Obulutegiaren polikisten sindromea. Korrika. 2007.370 (9588): 685-697.
42. Pinhas-Hamiel O, Zeitler P. Haur eta nerabeetan 2 motako diabetes mellitusaren hedapen globala. The Journal of Pediatrics. 2005.146 (5): 693-700. doi: 10.1016 / j.jpeds.2004.12.0.042
43. Pinhas-Hamiel O, Zeitler P. Haur eta nerabeetan 2 motako diabetes mellitusaren konplikazio akutuak eta kronikoak. Korrika. 2007.369 (9575): 1823-1831. doi: 10.1016 / s0140-6736 (07) 60821-6
44. Plourde G. Obesitatearen eragina glukosa eta lipidoen profiletan nerabeen adin tarte desberdinetan. BMC familiako praktika. 2002.3: 18-18. doi: 10.1186 / 1471-2296-3-18
45. Poredo, scaron, P. Disfuntzio endoteliala eta gaixotasun kardiobaskularrak. Hemostasiaren eta tronboiaren fisiopatologia. 2002.32 (5-6): 274-277. doi: 10.1159 / 000073580
46. Ramachandran A, Snehalatha C, Satyavani K, Sivasankari S, Vi-jay V. 2 motako diabetea Asian-Indian Urban Children. Diabetesaren zainketa. 2003.26 (4): 1022-1025. doi: 10.2337 / diacare.26.4.1022
47. Reinehr T, Schober E, Wiegand S, Thon A, Holl R. p-zelularen autoantzerkiak 2. motako diabetes mellitus duten haurrengan: azpi-taldea edo sailkapen okerra? Haurtzaroan Gaixotasun Artxiboak 2006.91 (6): 473-477. doi: 10.1136 / adc.2005.088229
48. Rosenbloom AL. Obesitatea, intsulinarekiko erresistentzia, beta-zelulen autoimmunitatea eta Haurtzaroko diabetearen epidemiologia kliniko aldagarria. Diabetesaren zainketa. 2003.26 (10): 2954-2956.
49. Rosenbloom AL, Joe JR, Young RS, Winter WE. Gaztetan 2 motako diabetearen epidemia emergentea. Diabetesaren zainketa. 1999.22 (2): 345-354. doi: 10.2337 / diacare.22.2.345
50. Salomaa VV, Strandberg TE, Vanhanen H, Naukkarinen V, Sarna S, Miettinen TA. Glukosaren tolerantzia eta odol presioa: epe luzeko jarraipena erdiko gizonezkoetan. BMJ. 1991.302 (6775): 493-496. doi: 10.1136 / bmj.302.6775.493
51. Sayeed MA, Hussain MZ, Banu A, Rumi MAK, Khan AKA. Diabetesaren prebalentzia Bangladesheko aldiriko biztanle batean. Diabetesaren Ikerketa eta Praktika Klinikoa. 1997.34 (3): 149-155. doi: 10.1016 / s0168-8227 (96) 01337-x
52. Shalitin S, Abrahami M, Lilos P, Phillip M. Intsulinarekiko erresistentzia eta glukosa-tolerantzia urria duten haur eta nerabeen kasuan, Israelgo hirugarren mailako arreta zentro bat aipatzen da. Obesitatea nazioarteko aldizkaria. 2005.29 (6): 571-578. doi: 10.1038 / sj.yo.0802919
53. Smith JC, C Field, Braden DS, Gaymes CH, Kastner J. Bizikidetza-osasun arazoak ume obesetan eta nerabeetan tratamendu bereziak gogoan izatea eskatzen dutenak. Pediatria Klinikoa. 1999.38 (5): 305-307. doi: 10.1177 / 000992289903800510
54. Baranowski T, Cooper DM, Harrell J, Hirst K, Kaufman FR, Goran M. Diabetesaren arrisku faktoreen presentzia AEB handietan. Zortzigarren mailako kohorte. Diabetesaren zainketa. 2006.29 (2): 212-217.
55. Strauss RS, Barlow SE, Dietz WH. Gehiegizko pisuan eta obesitatean serum aminotransferasaren balore anormala. The Journal of Pediatrics. 2000.136 (6): 727-733.
56. Sugihara S, Sasaki N, Kohno H, Amemiya S, Tanaka T, Mat-suura N. Japoniako 2 Diabetes Mellitus motako haurtzaroa agertzeko haurtzaroa. Endokrinologia Pediatriko Klinikoa. 2005.14 (2): 65-75. doi: 10.1297 / cpe.14.65
57. Tounian P, Aggoun Y, Dubern B, Varille V, Guy-Grand B, Sidi D, et al.Seme-alferrikako haurtzaroetan arteria karotido arruntaren eta endotelio-disfuntzioaren zurruntasuna areagotzea: ikerketa prospektiboa. Korrika. 2001.358 (9291): 1400-1404.
58. Tresaco B, Bueno G, Moreno LA, Garagorri JM, Bueno M. Intsulinarekiko erresistentzia eta glukosa-tolerantzia narriadura haur eta nerabeetan. Aldizkariaren fisiologia eta biokimika. 2003.59 (3): 217-223. doi: 10.1007 / bf03179918
59. Turner R, Stratton I, Horton V, Manley S, Zimmet P, Mackay IR, et al. UKPDS 25: insulina-zelulen zitoplasmari eta azido glutamikoari decarboxylaseari buruzko autoantzerkiak 2 motako diabetean intsulina beharra aurreikusteko. Korrika. 1997.350 (9087): 1288-1293. doi: 10.1016 / s0140-6736 (97) 03062-6
60. Odol-glukosa kontrol intentsiboa sulfonilureoarekin edo intsulinarekin konparatuz tratamendu konbentzionalarekin eta konplikazioen arriskuarekin 2 motako diabetesa duten pazienteetan (UKPDS 33). Korrika. 1998.352 (9131): 837-853. doi: 10.1016 / s0140-6736 (98) 07019-6
61. Umpaichitra V, Banerji MA, Castells S. Autoantzerkiak 2 motako diabetes mellitus duten haurrengan. Pediatriako Endokrinologia eta Metabolismoa: JPEM. 2002.15 1. gehigarria: 525-530.
62. Visser M, Bouter LM, McQuillan GM, Wener MH, Harris TB. Kalitate baxuko hantura sistemikoa Haurren gehiegizko pisuan. Pediatria. 2001.107 (1): e13-e13. doi: 10.1542 / peds.107.1.e13
63. Wabitsch M, Hauner H, Hertrampf M, Muche R, Hay B, Mayer H, et al. II motako diabetes mellitus-a eta gutxieneko glukosa-erregulazioa Alemanian bizi diren obesitatea duten Kaukasoko haur eta nerabeetan. Obesitatea nazioarteko aldizkaria. 2004.
64. Wei JN, Sung FC, Li CY, Chang CH, Lin RS, Lin CC, et al. Jaiotza-pisu baxua eta jaiotza-pisu txikiko haurtxoak Taiwaneko 2 urteko diabetesa izateko arrisku handiagoa dute. Diabetesaren zainketa. 2003.26 (2): 343-348.
65. Weiss R, Dufour S, Taksali SE, Tamborlane WV, Petersen KF, Bonadonna RC, et al. Prediabetes gazteen obesitatean: glukosa-tolerantziaren sindromea, intsulinarekiko erresistentzia larria eta gantz partizio miokelularrak eta sabelekoak aldatu dituzte. Korrika. 2003.362 (9388): 951-957. doi: 10.1016 / s0140-6736 (03) 14364-4
66. Wiegand S, Maikowski U, Blankenstein O, Biebermann H, Tar-now P, Gruters A. 2 motako diabetesa eta glukosa-tolerantzia urritasuna Europako haurretan eta nerabeetan obesitatea dutenak - arazo gutxieneko taldeetara mugatzen da jada. Europako Aldizkariaren Endokrinologia. 2004.151 (2): 199-206. doi: 10.1530 / eje.0.1510199
67. Wierzbicki AS, Nimmo L, Feher MD, Cox A, Foxton J, Lant AF. Diagnosi hipertentsioarekin loturiko DZ entzimaren genotipoa bihurtzen duen angiotensinaren elkartea. Giza Hipertentsioko aldizkaria. 1995.9 (8): 671-673.
68. Winter WE, Maclaren NK, Riley WJ, Clarke DW, Kappy MS, Spillar RP. Gaztetasunaren heldutasun-agerpena Amerikako beltzetan. New England Journal of Medicine. 1987.316 (6): 285-291. doi: 10.1056 / nejm198702053160601
69. Dabelea D, Bell RA, D'Agostino Jr RB, Imperatore G, Johan-sen JM, Linder B, et al. Diabetesa Estatu Batuetan gazteengan duen eragina. JAMA: American Medical Association aldizkaria. 2007.297 (24): 2716-2724. doi: 10.1001 / jama.297.24.2716
Hiperglicemia: arrazoiak eta sintomak
Gaixotasunaren etiologia desberdina da patologia motaren arabera.
2. motako diabetesa horrelako faktoreengatik garatzen da:
- predisposizio genetikoa
- gizentasun maila desberdinak,
- haurdunaldi goiztiarra
- bizimodu sedentarioa
- elikadura arazoak
- hormonak dituzten drogak hartzea
- nerabezarora,
- sistema endokrinoko gaixotasunak.
Gehienetan, hipergluzemia diabetesa deskonpensatzeko adierazpena da. Glukosaren bat-bateko gehikuntzak egoera larri batean zaindu dezakeen egoera paroxistikoa sor dezake.
Hiperglicemiaren kausak
Pertsona osasuntsu batean, itxuraz kanpoko arrazoirik gabeko hipergluzemiak arazo metabolikoen sintoma izaten da eta diabetearen mellitusaren garapen latza edo patologia honetarako predisposizioa adierazten du.
Diabetikoen azukre maila areagotu da intsulinaren gabeziak, pankrearen hormona. Intsulinak moteldu egiten du (inhibitzen du) glukosa-konposatuen zelulak mintzetan zehar eta, beraz, odolean azukre askearen edukia igotzen da.

1 motako diabetesa dutenarekin, pankreak ez du intsulina behar den zenbatekoan; 2 motako diabetesa izanik, intsulina nahikoa izan daiteke, baina hormonaren aurrean erreakzio anormala dago. Honek duen presentziarekiko erresistentzia. Bi diabetek odolean glukosa molekula kopurua handitzea dakarte eta sintoma bereizgarriak eragiten dituzte.
Diabetesaren seinaleak haurrengan
Diabetes mellitus haurtzaroan gero eta gehiago diagnostikatzen da eta bigarren mailan kokatzen da haurren gaixotasun kronikoen artean.
Patologia sortzetiko eta sendaezin hori karbohidratoen metabolismoaren narriadura da eta odol-plasmako azukrearen kontzentrazioa handitzea da.
Paziente txikiaren osasuna eta konplikazio larriak garatzeko aukera diagnostiko eta tratamendu puntualen araberakoak dira.
Populartearen usteari dagokionez, diabetek adin muga jakin bat gainditu duten helduak ez ezik, obesitatea ere jasaten dute, baita haurrak ere. Beraz, hain garrantzitsua da zure haurtxoen osasuna kontrolatzea eta haurrengan diabetesa lehen zantzuak nola agertzen diren jakitea.
Gaixotasunaren kausak
Haurtxoei buruz hitz egiten badugu, gehienetan 1 motako diabetesa diagnostikatzen dute. Aipagarria da gehienetan gaixotasun hau garatzeko predisposizio genetikoa duten haurrengan infekzio baten ondoren garatzen dela.
Gurasoetako batek gutxienez diabetesa jasaten badu, haurra arreta handiagoz tratatu behar da. Baina, aldi berean, ez duzu saiatu behar faktore probokatzaile guztietatik babesten: nahikoa da lehenengo sintomak ezagutzea, gogoratu zer den gaixotasunaren katalizatzailea, arretaz kontrolatu haurra eta aldian behin odola eman glukosa-kontzentrazioa egiaztatzeko.
Haurraren amak diabetesa baldin bazuen, orduan bere pankreako zelulak sentikorrak dira zenbait birusen eraginetarako, besteak beste errubela, herpesa, elgorria eta oreka. Gaixotasun horietako bakoitzak diabetearen garapena katalan dezake.
Gaixotasun hau jasaten duten haurtxoen dietak arreta handiz kontrolatu behar du. Urtean gutxienez, haur horiei bularreko esnea elikatu behar zaie, behien proteinen aurkako alergiak ekiditeko, hau da, nahasketa artifizialetan aurkitzen dena.
Garrantzitsua da, halaber, haurtxoek pisua nola irabazten duten kontrolatzea, nola tenperatzen duten, immunitate orokorra areagotzen duten eta ahal bada estresa prebenitzeko.
Sintoma arriskutsuak
Baina gomendio guztiak gauzatzeak ere ez du bermatzen haurra osasuntsu jarraituko duenik. Hori dela eta, prebentzio neurriez gain, garrantzitsua da haurraren jokaeraren aldaketa txikienak kontrolatzea eta gaixotasunaren agerpena aitortzen jakitea.
Honek arazoa identifikatzen lagunduko du, haurra azukrearen xurgapena bakarrik narriatuko duen unean. Horrek haurra berehala eraman dezake zaintza mediko estuarekin, prebentzio tratamendua eman eta diabetearen agerpena saihestu dezake.
Gurasoek erne egon beharko dute horrelako seinaleengatik:
- haurraren egarria handitu da itxurazko arrazoirik gabe;
- gehiegizko gernua
- apurrak pisu galera zorrotza, aste gutxiren buruan haur batek 10 kg galtzen ditu.
Aldi berean, mozkortutako fluidoen bolumenak benetan harrigarriak dira, diabetearen garapen zorrotzarekin, haur batek egunean hainbat litro ur edaten has dezake. Askotan 5 urtetik gorako haurrak gauez gantzen hasten dira, nahiz eta aurretik ez zegoen arazorik.
Haurra gehiago edaten hasi bazen ere, oraindik zalantzarik baduzu, arreta jarri zeharkako zeinu posibleei. Horien artean, larruazal lehorra eta muki-mintzak daude. Mihia, berriz, mugurdi kolorekoa da eta larruazalaren elastikotasuna murrizten da.
Garrantzitsua da garaiz ulertzea haurra aztertu behar dela. Izan ere, gertaerak maiz agertzen dira gurasoek sintometan arreta jarri ez zutenean, ondorioz, haurrak oso egoera larrian zeuden ospitaleratuta.
Geroago tratamendua hasten da, gogorragoa izango da gaixotasuna eta orduan eta arrisku handiagoa izango da konplikazio konplikatuak garatzeko.
Koadro kliniko posiblea
Baina zenbait kasutan, gaixotasun endokrino hau beste sintomekin hasten da. Ume batek hipogluzemia garatzen badu, odol azukrea nabarmen jaisten den egoera, orduan beste sintoma batzuk izango ditu.
Umeak nekea, ahultasuna areagotzeaz kexatuta egongo da, zorabiatu egingo da eta eskuak dardar egingo ditu. Gozokiak nahiago izateak, larruazalaren gogortasunak gaixotasunaren agerpena ere adierazten du.
Zenbaitetan, diabetesa ezkutatzen da. Pankreasak intsulinaren ekoizpena pixkanaka murrizten du eta horrek azukrearen kontzentrazioaren hazkundea motela da.
Kasu honetan argazki klinikoa nahiko lausoa da, gehienetan haurrak ez baitu gaixotasunaren agerpena. Diabetearen zeharkako zeinu bat haurraren larruazaleko egoera izan daiteke.
Zerbait okerretan, irakiten edo onddoen infekzioekin oker dagoela susma daiteke. Diabetesaren ezkutuko ibilbidearen ebidentzia estomatitisak ere tratatzen zaila da, mukosaren erupzioak, nesken genitala barne.
Diabetesa gaixotasun hereditarioa denez (kasu gehienetan), horrelako gaitz bat duten guraso askok berehala jakin nahi dute gaixotasun ikaragarri hau haurrari transmititu ote zitzaion, eta dagoeneko bizitzako lehen egunetan, apurrak diabetearen sintomak bilatzen hasten dira. haurrak.
- Ume baten diabetearen seinaleak urtebetera arte
- Diabetesak eta haurrak
- Diabetearen sintomak 5 urtetik gorako haurrengan
- Zeintzuk dira presaz seme-alaba bat medikuarengana eramateak?
- Nola diagnostikatu diabetesa?
Beste batzuk, aldiz, aitzakia pentsaezinak lasaitzen dira, haurra azterketarako ez hartzeko. Zeintzuk dira haur baten diabetearen sintomak eta nola diagnostikatu patologia? Hori aurrerago eztabaidatuko dugu.
Ume baten diabetearen seinaleak urtebetera arte
Ume zaharragoekin errazagoa bada, nola jakin gaixotasuna urtebetetik beherako haur batean? Hona hemen haur txikienetan diabetesaren seinale ohikoenetako batzuk:
- fluidoen sarrerarekin, aho lehorra mantenduko den bitartean,
- dieta normalarekin bat-bateko pisua galtzea,
- larruazalean pustulak agertzea - besoak, hankak, batzuetan gorputza. Azala lehorra bihurtzen da,
- gernua deskoloratzea arinagoa izateko. Gomendagarria da gernu probak berehala egitea azukrea lortzeko,
- odol azukrearen barau azterketa. Alarma anormal.
Diabetesak eta haurrak
Oso garrantzitsua da haurtxoak behatzea urtebete arte, izan ere, aldi latzak ez ditu oso irauten, gaixotasuna fase larrian sartzen baita. Orokorrean, haurrek intsulina menpeko diabetesa hobetzen dute, hau da, 1. motakoa.
Gaixotasun bat duten gurasoek arretaz kontrolatu beharko lukete haurraren garaian gaixotasun horren garapena antzemateko eta terapia hasteko.
Ezin duzu aukerarik espero. Horrek konplikazio larriak ekarriko ditu, terapia luzea eta oso zaila.
Seme-alabak 3 urte edo gutxiago dituenean, edozein ama zaintzaileak bere diabetesa agerian utziko du alferrikako hitz eta manipulaziorik gabe. Fenomeno fisiko baten seinale nabarmenenetariko bat gernua tanta itsaskorrak pot bat edo komuneko tapa batean daude.
Diabetesa nola saihestu: emakumeak eta gizonak gaixotasunetik babestu
Sendagaia zenbateraino joan den, gaixotasun sendaezinak daude oraindik. Horien artean diabetesa dago. Estatistiken arabera, mundu osoan 55 milioi lagun inguruk dute gaixotasun hau. Diabetesaren forma latza duten paziente gehiago kontuan hartzen baditugu, orduan beste 10 milioi igoko dira horien kopurua.
Gaixotasun hau duten pertsonek bizitza osoa bizi dezakete. Hala ere, dieta eta glukosaren jarraipen etengabeak ez du poza bizia gehitzen. Konplikazio osagarriak ekiditeko, diabetearen garapena nola prebenitu jakin behar duzu.
Pertsona batek bere kabuz erabaki behar du bere bizitzaren alde borrokatu nahi duen ala bere kabuz joaten utzi, bihar pentsatu gabe. Diabetesa duen gaixo bat prestatu behar da murrizketa batzuetarako, baina horrek bere osasuna maila berean mantentzen eta gaixotasunaren konplikazioak ekiditen lagunduko du.
2. motako diabetes mellitus: diagnostikoa eta tratamendua
Errusiako Federazioko Sendagile Nagusien Elkartea (Familia Medikuak)
Diagnostikoa, tratamendua eta prebentzioa
PRAKTIKA MEDIKO OROKORRAN
Garatzaileak: R.A. Nadeeva
2. ICD-10en araberako kodeak
3. 2. motako diabetearen epidemiologia
4. Faktoreak eta arrisku taldeak
5. 2. motako diabetesa
6. Diabetesaren sailkapena. Diabetesa diagnostikatzeko formulaziorako baldintzak.
7. Anbulatorioetan helduengan gaixotasuna diagnostikatzeko printzipioak. Diagnostiko diferentziala.
8. Diagnostiko goiztiarreko irizpideak
9. Diabetesaren konplikazioen sailkapena.
10. Anbulatorioetako terapiaren printzipio orokorrak
10.1. HbA1c tratamendu helburuak banan-banan aukeratzeko algoritmoa
10,2. Lipidoen metabolismoaren kontrolaren adierazleak
10,3. Odol presioaren jarraipena
10.4. Bizimodu aldaketa
10,5. Droga terapia
10.6. Tratamendu-taktikaren estratifikazioa hasierako HbA1c-ren arabera
10.7. 2. motako diabetesa duen intsulina terapia.
10,8. 2. motako diabetesa tratatzeko ezaugarriak zahartzaroan.
10,9. 2. motako diabetesa tratatzeko ezaugarriak haur eta nerabeetan.
10.10. Haurdun dauden emakumeek 2 motako diabetearen tratamenduaren ezaugarriak.
11. Adituen aholkularitzarako adierazpenak
12. Pazientea ospitaleratzeko adierazpenak
13. Prebentzioa. Gaixoen heziketa
15. Konplikaziorik gabe 2 motako diabetesa duten gaixoen jarraipena
AH - hipertentsio arteriala
aGPP-1- glukagonoaren antzeko peptido agonistak 1
HELL - hipertentsioa
GDM - diabetesa gestazionala
DKA - ketoacidosis diabetikoa
DR - erretinopatia diabetikoa
IDDP-4 - dipeptil peptidasaren inhibitzaileak
ICD - ekintza laburra (ultra motza) intsulina
IMC - gorputzaren masaren indizea
IPD - intsulina ertain (luzea) ekintza
GGemia larriagotu
NTG - glukosa-tolerantzia narriatzea
PGTT - ahozko glukosaren tolerantzia proba
PSSP - ahozko droga hipogluzemikoak
RAE - Endokrinologoen Errusiako Elkartea
MSP - azukrea gutxitzen duten sendagaiak
TZD - tiazolidinatuak (glitazonak)
FA - jarduera fisikoa
CKD - giltzurrunetako gaixotasun kronikoa
XE - ogia
HLVP - dentsitate handiko kolesterola lipoproteina
HLNP - dentsitate baxuko lipoproteina kolesterola
HbA1c - hemoglobina glikosilatua
Diabetes mellitus (DM) hipergluzemia kronikoen araberako gaixotasun metaboliko (metabolikoa) multzoa da, hau da, intsulinaren sekrezio narriada, intsulina ekintza edo bi faktore horien emaitza da. Diabetesaren hipergluzemia kronikoa hainbat organoren kalteak, disfuntzioak eta gutxiegitasuna dira, batez ere begiak, giltzurrunak, nerbioak, bihotza eta odol hodiak.
E10 Intsulinaren menpeko diabetesa
E11 Intsulina ez den mendeko diabetesa
E12 Dieta diabetikoa
E13 Zehaztutako diabetesaren beste forma batzuk
E14 Diabetes mellitus, zehaztu gabe
O24 diabetesa gestazionala
R73 Odol glukosa altua
(glukosa-tolerantzia urritasuna eta gutxitzea bularreko glukosa)
3. 2. motako diabetearen epidemiologia.
Diabetesaren egitura orokorrean, 2 motako diabetesa% 90-95 da. Azken 30 urteotan, diabetesa intzidentziaren hazkundearen tasak gainditu ditu tuberkulosia eta GIB bezalako gaixotasun infekziosoak.
Munduko 10 diabetesa duten gaixoen kopurua bikoiztu egin da eta 371 milioi pertsona izatera iritsi da 2013. urtera arte. Hedapenaren izaera pandemikoak 2006ko abenduan Nazio Batuek bultzatu zuten "diabetesa prebenitzeko, tratatzeko eta prebenitzeko eta haren konplikazioetarako programa nazionalak sortzea eta horiek gobernuko osasun programetan sartzeko programa" sortzea eskatzeko.
Errusiako Federazioak 2013ko urtarriletik aurrera Diabetesa duten Gaixoen Estatuko Erregistroaren arabera, diabetesa duten 3.779 milioi paziente daude mediku erakundeetara sartzeko. Hala ere, benetako prebalentzia erregistratutako "zirkulazio bidez" baino 3-4 aldiz handiagoa da. Biztanleen% 7 ingurukoa da. Europako populazioetan, 2 motako diabetesa prebalentzia% 3-8 da (glukosa tolerantziarekin batera -% 10-15).
Diabetesaren epidemia globalaren ondorio arriskutsuenak bere konplikazio baskular sistemikoak dira: nefropatia, erretinopatia, bihotzeko ontzi nagusietan kalteak, garuna, beheko muturretako ontziak. Diabetesa duten gaixoen ezgaitasun eta hilkortasun kausa nagusiak dira konplikazio horiek.
4. Faktoreak eta arrisku taldeak.
2. motako diabetesa izateko arrisku faktoreak
- Gehiegizko pisua eta obesitatea (BMI≥25 kg / m2 *).
- Familia diabetearen historia (gurasoak edo anai-arrebak 2 motako diabetesa)
- Ohiko jarduera fisikoa baxua.
- Glukemia barautzearen edo glukosaren tolerantziaren historia narriatuta.
-Gazte diabetes mellitus edo fetu handi baten jaiotza historian.
- Arteriako hipertentsioa (≥140 / 90 mm Hg edo antihipertentsioaren aurkako botika).
- HDL kolesterola ≤0,9 mmol / L eta / edo triglizerido maila ≥2,82 mmol / L.
Erizaintzako prozesuak garrantzi handia du jada haurrengan diabetesa diagnostikatzeko hasierako faseetan.
Erizainak gaixotasunaren balizko arrazoien argazki argia biltzen laguntzeko beharrezkoak diren datuak biltzen laguntzen du, paziente txikia laborategi eta tresna instrumentaletarako prestatzen parte hartzen du eta terapia garaian ospitalean eta etxean ematen ditu erizainak.
2. motako diabetesa gero eta bizilagun gehiagori eragiten die. 2. motako diabetearen inguruko informazioa egunkari, telebista eta Internet bidez ezagutzen ari da.
Gaixotasun hau karbohidratoen metabolismoa urratzeagatik ez da soilik, herritar gehienen ustez, baita beste metabolismo mota batzuetako desbideratzeak ere: gantzak, proteinak eta bitamina. Epidemiologo askok 2 motako diabetesa eta 1 motako diabetesa intsulinaren menpeko diabetesa epidemia gisa jotzen dute, transmisioaren erritmoa eta hedadura deigarria baitira eta gaixotasun infekziosoen antzekoak izaten dituztela.
Artikulua diabetesari buruzkoa da: zeintzuk dira sintomak, arrazoiak, diabetearen konplikazioak (zer da), 2 motako diabetesa izateko tratamendua, drogen ezaugarriak.
Zer da diabetes mellitus?
Gaixoen artean, harrera endokrinologoak askotan entzuten du: "2 motako diabetesa dut". Baina inork ez du ulertzen zer den patologia metaboliko honen oinarria.
Bi motako endokrinopatiak diabetikoak nahaste metabolikoak nahasten direlako. Intsulina aldaketa patologikoen garapenean funtsezko figura da.
Lehenengo kasuan soilik, pankreako zelulek (Langerhans uhartetxoak) prozesu autoimmuneak edo eragile infekziosoek eragindako kalteak direla eta, hormona honen produkzioa eten egiten da. Aldi berean, organoen eta ehunen zelulek glukosaren kontsumoa (energia-substratu nagusia) kontsumitzen dute, intsulina hormona beharrezkoa baita mantenuga hau odoletik erabiltzeko.
2. motako diabetesa: zer da gaixotasun hau eta zein dira 1. motako gaixotasunak 1 motako diabetesa ez bezala, kasu honetan, intsulinarekiko sentikorren ehunak intsulinarekiko duen sentsibilitatea ahultzen da, beraz, hartzailearen aparatuen patologia horren emaitza ere karbohidratoen metabolismo kaltegarria izango da.
Odolean glukosa eta beste fluido biologikoen edukia handitzen da: hipergluzemia (odol maila altua), glukosuria (gernuan azukrea duen presentzia).
Substantzia hori mozketen gehikuntzak glukosaren toxikotasuna dakar. Hori da katarata, neuropatia, angiopatia eta bestelako konplikazio arriskutsuen garapena.
Diagnosi insipidoen sailkapena
- Central
- familia
- menderatzaile autosomikoa (vasopressin prepro-AVP2 genearen mutazioak prepro-arginina genea)
- Autosomiko atzerakorra (Tungsteno sindromearen diabetesa insipido, diabetesa mellitus, atrofia optikoa, gortasuna)
- Midbrain akats anatomikoak (displasia septooptic, holoprosencephaly)
- erosi
- izaera traumatikoa (buruko trauma, interbentzio neurochirúrgico)
- tumoreak (kraniofaringeoma, germinoma, glioma, hainbat tumoreren metastasiak)
- nerbio-sistema zentralaren lesio granulomatoa (tuberkulosia, sarkoidosia, X histiocitosia, guruineko hipofisi linfokitikoa)
infekzioak (entzefalitisa, meningitisa, nerbio-sistema zentralaren abszesua) - kalte baskularra (hemorragia, hipoxia, gaixotasun anemia gaixotasuna)
- Azpilcueta
- familia
- X lotura estresiboa (vasopressin arginine V2 hartzailearen gene)
- autoesomal atzerakorra (aquaporin-2AQP2 genea)
- erosi
- metabolikoa (hipokalemia, hiperkalemia)
- giltzurrun-gutxiegitasun kronikoa
- osmotikoa (diabetes mellitus)
- nephrocalcinosis
- gernu-trasteak oztopatzea
- giltzurrunetako gaixotasun polikistikoa
- Polidipsia primarioa
- psikogenikoa - Jario konpultsiboa
- Dipsogenikoa - egiantzako osmorezeptoreen atalasea jaistea
Manifestazio klinikoak eta sintomak
NDaren sintoma nagusiak poliuria iraunkorra eta polidipsia dira (ikusi goiko poliuria irizpideak). Ez dago gaueko poliuria (batzuetan enuresi adierazpen gisa hartzen da), likidoen galera nahikoa ez betetzearekin batera, larruazala eta muki-mintzak lehorrak dira.
Haur txikietan, deshidratazio gogorra garatu daiteke, jatorduak, idorreria, sukarra, lo-nahasteak, suminkortasuna, pisu eskasa eta altuera handitzea eragiten dira.
NDaren garapena tumore intracerebral batek eragindakoa bada (germinoma, kraniofaringeoa, glioma, etab.), Gaixoek askotan arazo neurologikoak izaten dituzte (buruko minak, ptosia, estrabismoa, gaitz okertua, etab.), Ikusmen arazoak (larritasuna gutxitu eta / edo ikusmen-eremuak galtzea, adenohipofisiaren zenbait hormonaren galerarekin edo hipersekrezioarekin lotutako sintomak.
Historia medikoa
Polidipsia eta poliuria sortu ziren garaiak, baita fluidoen sarrerak ere garrantzi handia dute diagnostiko gehiago bilatzeko.
Presio baxuko biriketako gaixotasunarekin, normalean gaixotasuna 1 eta 6 urte bitarteko adinetan agertzen da. Sintomak normalean gaixotasunaren lehenengo urteetan handitzen dira.
Tungsteno sindromearekin, diabetesaren insipidoa kasuen gehienetan 10 urteren buruan agertzen da; haren garapena diabetes mellitusaren eta atrofia optikoaren garapenaren aurretik dago.
Jariakinen izaera
Diabetesa insipidoarekin, pazienteek nahiago dute karbonatu gabeko ur hotza edatea; diabetesa insipidoa duten pazienteentzat, ezinezkoa da ur sarrerarekin etenaldi luzeak egitea (haurrak likidoa behar du 15-30 minuturo), edozein dela ere enplegu maila edo zerbaitetarako grina (jolastu, ikasten ikasi, telebista ikusi. eta abar).
Kexa eta adierazpen klinikoak egokiak badira, diabetes insipidoaren diagnostikoa egiteko hurrengo fasea egiten da.
- Poluriaren presentzia berretsi behar da. Horretarako, eguneroko gernuen bilketa eta / edo gernuen analisia Zimnitskyren arabera egiten da, bere kantitate osoaren eta osmolaltasunaren / erlatibitatearen dentsitatearen arabera zatitan zehazten da. Aldi berean, egunero mozkortzen den likido kopurua kalkulatzen da (uraren orekaren egokitasuna ebaluatzeko)
- Odol plasmaren osmolaltasuna zehaztea
- Odol proba biokimiko batean zehaztu
- Sodioa (azterketarako kontraindikazioak identifikatzea lehorrarekin edo odol plasmaren osmolaltasuna zehaztea ezinezkoa bada), glukosa, kloroa, urea, kreatinina - diuresi osmotikoa baztertzeko.
- Kaltzio osoa eta ionizatua, potasioa, proteina - diabetiko nefipseen insipidoen kausa ohikoenak baztertzeko (hiperkalemia, hipokalemia, uropatia oztopatzailea).
Gainera, diabetes insipidoaren eta polidipsia primarioaren arteko diagnostiko diferentziala lortzeko, lehortzen den lehorreko proba egiten da. Erakusten da ea:
- poliuria hipososotikoa baieztatuta dago (Zingitroko analisi zati guztietan 295 mOsm / kg H2O eta / edo gernu dentsitate erlatiboa 1005 baino gutxiago duten gernuen osmolaltasuna),
- sodio-plasma 143 mmol / l baino gehiago ez izatea,
- odolaren osmolaltasuna gernuaren osmolaltasuna baino handiagoa bada.
! Garrantzitsua
Sodio mailak 143 mmol / l gainditzen badu eta pazienteak chiasm-sellar eskualdeko tumorea edo Langerhans zeluletako histiocitosia duenean, ez da lehortzen saiatzeko testik egiten. Horrek bizitza arriskuan jartzeko gaitasuna eragin dezake deshidratazio eta hipernatremia azkarren garapenaren ondorioz.
Lehorrarekin batera probak egiteko algoritmoa:
- gauean, haurrak behar duen likido kantitatea kontsumitu dezake
- goizeko 8.00etan gaixoa pisatzen da, osmolaltasuna eta odol plasmako sodio maila neurtzen dira, baita osmolaltasuna (edo grabitate espezifikoa) eta gernuaren bolumena ere, eta horren ondoren, haurra likidoak hartzeari uzten dio, haurra proban zehar hartzen duen elikagaiak ez du ur asko eduki behar eta erraza da. karbohidrato digerigarriak (komeni da egositako arrautzak, alea ogia, gantz gutxiko haragi barietateak, arrainak, estalitako gazta);
- gorputzaren pisua neurtzea, sodio maila eta plasma osmolalitatea, osmolaltasuna edo gernuaren dentsitate erlatiboa, gorputzaren tenperatura, muki mintzak, haurraren ongizate orokorra 2 orduz edo gehiago egin behar dira gaixoen egoeraren arabera,
- oso garrantzitsua da haurra proban zehar likidoa edaten ez izatea.Gaixo gehienentzat, 7-8 ordura (edo gutxiago) fluidoen kontsumoa mugatzea nahikoa da; polidipsia primarioaren kasuan, probak 12 ordu iraun dezake.
Proba amaitu egingo da:
- pazientearen pisua jatorrizkoaren% 3-5 murrizten da,
- gorputzaren tenperatura igotzen da
- gaixoaren egoera orokorrean okerrera dago
- gaixoak ezin du gehiago egarria jasan
- eta / edo odol-plasma sodio-maila 143 mmol / l gainditzen du;
- plasma osmolaltasuna 295 mOsm / kg H2O gainditzen du;
- eta / edo gernuaren osmolaltasuna balio normaletara handitzen da.
- eta / edo gernuaren osmolalitatearen aldea bi lagin jarraian 30 mOsm / kg baino txikiagoa da (edo 3 mmol / l sodio maila handitzea).
Haurrak diabetes insipidoa badu, odol-plasmako osmolaltasuna eta / edo sodio maila areagotu arren (deshidratazioaren ondorioz), gernuaren osmolaltasunak ez du plasma osmolaltasuna gainditzen, hau da, 300 mOsm / kg H2O. Kasu honetan, probaren amaieran, larruazalaren eta muki-mintzen lehortasuna, takikardia, suminkortasuna handitu daitezke. Odolaren osmolaltasuna laginaren amaieran ia aldatzen ez bada eta gernuaren osmolaltasuna 600-700 mOsm / kg edo gehiago izatera igarotzen bada, edozein geneesiaren diabetiko insipidoa baztertu daiteke.
Laginaren amaieran nefrogenikoen eta erdiko diabetearen insipidoen arteko diagnostiko diferentziala lortzeko, desmopressina 10 µg intranasally ematen da, edo 0,1 mg ahoz, edo 60 μg sublingualki. Desmopressina hartu aurretik, gaixoari maskuria guztiz husteko eskatzen zaio. 2 eta 4 ordu igaro ondoren, gernua bildu behar da bolumena eta osmolaltasuna (edo dentsitate erlatiboa) zehazteko. Gaixoari jaten eta edaten baimentzen zaio, edan likido-kopuruak ez baitu gainditu behar lehortutako odol-bolumena proban zehar. Gernu-kontzentrazioa% 50etik gorako hazkundea adierazten du ND-ren karaktere zentrala, eta% 50 baino gutxiagok ND nefrogenikoa adierazten du (1. taula). Haur batek ND nefrogenikoa agerian badu, azterketa eta tratamendua nefrologo espezialistek egiten dituzte.
Interbentzio neurochirurgikoa gertatu eta gutxira poliuria eta egarria agertzeak (kraniofaringioma, glioma, germinoma, etab.) Diabetesa insipido zentralaren garapena adierazten du eta ez ditu aurreko diagnostiko prozedurak behar.
ND zentrala diagnostikatzen bada, ikerketa gehiago egin behar dira gaixotasunaren etiologia zehazteko.
Garunaren erresonantzia magnetikoa (MRI) burutzea, nagusiki chiasm-sellar eskualdean, tumoreen eraketa, pituitarioko guruinaren amaren edo inbutuaren anomaliak eta burmuinaren akats anatomikoak zehazteko aukera ematen du. Normalean, sagutarren T1-ko irudietan, neurohipofisia seinale hiperintentsua da. Neurohipofisiaren seinalerik ez izateak nahaste hipotalamiko-neurohipofisikoen bereizgarria da eta tumorearen prozesuaren hasierako fasean egon daitekeela adierazten du.
6 mm baino gehiagoko zurtoin edo inbutu hipofisarioaren lodiera dagoenean, tumore-markatzaileen determinazioa (β-hCG, α-fetoproteina) adierazten da zelula germenen tumorea baztertzeko. Tumore-markatzaileen gehikuntzarik egin ezean, MRI errepikatua (eta berriro markatu tumore-markatzaileak) 1 aldiz egin behar da 6 hilabetetan (edo sintoma berriak agertzen direnean) 3 urtez, eta ondoren 1 aldiz 12 hilabetetan 3-4 urte. Pituitario edo inbutu zurtoina loditzeko seinaleen MRIan presentzia gaixotasun infiltratiboak (batez ere Langerhans zelulen histiocitosia) edo germinomaren presentzia izan daiteke eta guruin / infundibulitis pituitarioaren presentzia ere posible da. Horrelako kasuetan, aldiz, komenigarria da aldizkako azterketa hormonal bat egitea adenohipofisiaren funtzio tropikoak ebaluatzeko. Askotan, presio baxuko nekrosiaren sintomak germinoma edo histiocitosiaren beste agerpen neurologiko batzuk agertzen dira.
Diabetearen insipido zentralaren terapia
Haurrengan diabetesa insipidoa tratatzeko helburu nagusia da gernu kanporatutako kantitatea murriztea eta (gehienetan) egarria murriztea, eta horrek, gainera, haurrari bizimodu normala mantentzea ahalbidetuko dio. Diagnosi insipidoaren tratamendu espezifikoa gaixotasunaren etiologiaren araberakoa da.
Arazo hauek konpontzeko, hau da:
- umearen uretara doako sarbidea bermatuz
- dietaren optimizazioa askatutako fluido kopurua murrizteko (batez ere NID duten haurren kasuan)
- CND tratatzeko - vasopressinaren analogikoa erabiltzea - desmopressina
- NID tratamendurako - giltzurrunetan ura berrosortzea hobetzen duten sendagaien erabilera
azpiko gaixotasunaren terapia.
ND duten haurrek beti doako sarbidea izan beharko lukete uretara. Aldi berean, likido askoren kontsumoa luzatzeak diskinesia biliarra, urdaileko ugaritzea, hesteetako sindrome narritagarriaren garapena eta hidronefrosia garatzea ekar ditzake.
Gaur egun, presio baxuko nekrosiaren tratamenduan, hautatutako droga desmopresina da (1-desamino-8-D-argininvazopressina DDAVP). Desmopressina hormona antidiuretikoaren analogia sintetikoa da, 1-kisteina desaminatu egiten da eta 8. postuan argininaren L-isomeroa D-isomerra ordezkatzen da. Hori dela eta, desmopresinak efektu antidiuretiko nabarmenagoa du, ekintza iraupen luzeagoa du ADHrekin alderatuta. Aldi berean, desmopresinaren eragin basopresorea 2000-3000 aldiz txikiagoa da vasopresinarena baino.
Desmopressina intranasal spray edo tantak, ahozko pilulak eta pilulak substantzia liofilizatu (urtzen) duten sublinguala erabiltzen da. Drogaren forma intranasala gehienetan erabiltzen da eragiketetan, ebakuntza osteko garaian, haurrak goragalea eta / edo oka egiten badu, pilulekin alderatuta negatibotasun nabarmenarekin. Sendagaiaren tabletaren abantailak abantaila onak dira xurgapena, aldatzeko aukera zabalagoa eta sendagaiaren dosi optimoak hautatzeko, kasu gehienetan, pazienteak ondo betetzen direla. Horrez gain, piluletan desmopresina emateko gaitasuna dosi oso txikietan (0,025 mg / dosi arte) gutxitzen da 3-5 urteko haurrengan droga-overdosi arriskua eta ordezkapen terapia behar gutxi duten gaixoetan. 2. taulan desmopresinaren askapen moduak, erabilitako batez besteko dosiak eta horien maiztasuna agertzen dira.
Gogoan izan behar da sendagaiaren iraupena eta indarra asko alda daitezkeela, beraz, haren administrazioa eta dosia banaka hautatzen dira. 3 urte baino gutxiago dituzten haurren kasuan, ND zentralaren kontrako terapia ez da erabiltzen kasu gehienetan desmopresina hipnosatremia garatzeko arriskua dagoelako. Hiponatremiak zelulaz kanpoko fluidoaren hipoosmolaltasuna eta ura zeluletara igarotzea eragiten du, garuneko zelulak barne. Ondorioz, konplikazio zoragarria garatzea posible da - garun edema.
Haur txikietan, nahiko zaila da kanporatutako gernu kopurua kontrolatzea, beraz, komeni da kontsumitutako fluidoen kantitatean eta / edo sodio mailan zentratzea. Diagnosi insipidoaren sintomak nabarmen adierazten badira, egarria eta maizen urak haur txikiaren garapenean eta egoeran eragiten badute, desmopressinaren prestaketak oso kontu handiz erabil daitezke sodio serumaren eta / edo osmolalitatearen kontrol zorrotzean. Desmopressina sudurreko spray moduan erabiltzea komeni da, droga 1az 1:10 proportzioan gatzarekin diluitzen den bitartean. Aho bidez diluitutako prestaketa egunero 1-2 aldiz ematen da.
3 urtetik gorako nerbio-sistema zentrala duten haurrengan, desmopresinaren terapia dosi txikiekin hasten da, pixkanaka behar den neurrian handituz.Horrez gain, terapiaren hasierako hautaketan, ondorengo dosi bakoitza, diurezian 1-2 ordu egin ondoren ml / kg / hour baino gutxiagoko bolumenean erabiltzea gomendatzen da, hau da. pazienteak denbora pixka batetan gernua gertatu ondoren, gernua arin bihurtzen da. Honek osmotikoki doan gernua kentzen eta hiponatremia garatzea ekiditen du.
Desmopressinaren prestakinak preskribatzerakoan, eguneroko kalkulu zehatza egin eta edan eta kanporatutako fluidoaren kantitatea grabatzen da, odol-serumean elektrolitoen maila (sodioa, potasioa) maila zehazten da egunero, sodio maila handitu / murriztuz, determinazioa egunean hainbat aldiz egiten da (normalean 2-3 aldiz). egunero pisatzen da fluidoen oreka kontrolatzeko. Jarduera horiek guztiak egoera egonkortu arte gauzatzen dira. Ondoren, elektrolitoen eta fluidoen orekaren kontrola zehazten da 3-6 hilean behin. Garrantzitsua da gaixoei eta gurasoei azaltzea likidoen oreka kontrolatzearen garrantzia. Botikaren gehiegizko dosi bat saihesteko, epe luzerako ordezkapen terapiarako desmopressinaren dosia hautatu behar da askatutako eguneroko likido-kantitateak eguneroko diuresiaren balio normalak gainditzeko. (Normalean, kanporatutako gernu kopurua 15-30 ml / kg izaten da egunean). Batez beste, 4-5 urte baino gutxiago duten hipertentsio arteriala duten haurren eguneroko diuresia ez da 1000 ml baino txikiagoa izan behar, 10 urtetik beherakoena - 1200-1500 ml, adineko haurren kasuan - 1800-2000 ml.
Desmopressin drogekin ordezkapen terapia izendatu eta hautatzeko planteamendu bereziki zaindua behar da eskualde hipotalamo-hipofisarioko tumore bat edo garuneko kalte traumatikoa izan duten pazienteetan. Kasu horietan, ND-k garapen aukera ezberdinak izan ditzake.
Diagnosi insipidoaren ondorengo operazioa akuturaz has daiteke poliuriarekin, bereizmen espontaneoan hainbat egunez. Eragiketa barruko kalte larriak edo lesio larriak ND iraunkorraren garapena ekar dezake. Diabetes insipidusek "hiru fasetan" ikastaroa ere izan dezake: poliuriaren lehen fasea, eskualde hipotalamiko-hipofisarioan kaltetuta egoteak eta ADHaren sekrezio mailaren jaitsierak, zenbait ordutik (12-36 ordu) egun batzuetara irauten du. Orduan, bigarren fasea deitzen da, deiturikoa 2-14 egunetara Fase "antidiuretikoa", neurona kaltetuen ADHa askatu gabe kontrolatuta. Ondoren, hirugarren fasea jarraitzen da - poliuria fasea. Bigarren fasean oso garrantzitsua da gaixoaren hiperhidratazioa ez eragitea, eta horrek ADHaren sekrezio desegokiaren atzean hiponatremia garatzea eragiten du. Interbentzio neurochirúnikoa egin duten gaixoetan, kirurgiaren ondoren LPCaren ibilbidea (edozein infusio terapia egokia izan arren, desmopressinaren prestaketak administratzea), sodio maila? 145 mmol / L-rekin batera, ND sintomak berehala desagertzea gertatzen da gehienetan (normalean 3 ondoren. -6 hilabeteko ebakuntza egin ondoren). Ebakuntza ondoko gaixoen kasuan, sodio sodikoaren maila 145 mmol / l-koa bada, ND iraunkorra garatzeko probabilitatea handia da. LPDren eboluzioaren ondorengo ezaugarri hauek oso garrantzitsuak dira desmopresinaren dosi bat hautatzerakoan. Garrantzitsua da gaixoek eta / edo gurasoek mozkortu eta kanporatutako likidoak kontrolatu behar direla ohartaraztea, edema agertzen denean eta / edo fluidoen oreka aldatzean sendagaia etetea, eta ondoren tratamendu endokrinologoarekin kontsultatzea.
Zenbait kasutan, hipotalamo-hipofisiaren eskualdeko tumore baten kirurgia bolumetrikoaren ondoren, presio baxuko sindrome neuronalaren garapenak eragindako poliuriarekin batera, oligo edo adipsia ikusten da. Poliuria gorputzean nahikoa sarrerarekin konbinatzeak hipernatremia eta egoera hiperosmolarraren garapen azkarra dakar.Horrelako konplikazioak ekiditeko, horrelako pazienteak nahitaez edaten dira (maiz, baina 50-100 ml ur bolumen txikitan), desmopresinaren dosia aldi berean hautatzen da eta beharrezkoa izanez gero, infusio terapia egokia egiten da. Manipulazio hauen xedea egoera euolemikoa lortzea eta odol plasmako sodio maila normalizatzea da. Gaixoen talde honetan, kirurgiaren ondorengo lehenengo 4-6 hilabeteetan, odolean sodio eta / edo osmolalitate maila zehaztea beharrezkoa da 10-14 egunetan, desmopresinaren doikuntza egokia eginez.
Gunea ekonomikoki onartzen dezakezu. Horrek gunearen hostinga, diseinua eta garapena ordaintzeaz gain, gunea publizitate gogaikarriarekin ez uzteko aukera emango dizu. Horrela, guneari lagunduko diozu, baita zeure buruari eta beste erabiltzaileei "Diabetes mellitus gaiari buruzko informazio fidagarria jasotzeko aukera ere. Ura-elektrolitoen orekaren inguruko gaixotasunak."
Horren arabera, jende gehiagok informazioa jasoko du beren bizitza literalki menka dezakeen informazioa.Ordainketa egin ondoren, dokumentu tematiko ofizialak deskargatzeko orrialdera zuzenduko zara.

 Intsulinaren produkzioaz arduratzen den pankreako ehuna suntsitzearen ondorioz garatzen da. Ondorioz, hormona kopuru nahikoa sortzen da eta odol plasmako glukosa maila handitzen hasten da. 1 motako diabetesa sortzetiko gaixotasuna da eta batez ere haurren eta nerabeen artean diagnostikatzen da jaiotzatik 12 urtera.
Intsulinaren produkzioaz arduratzen den pankreako ehuna suntsitzearen ondorioz garatzen da. Ondorioz, hormona kopuru nahikoa sortzen da eta odol plasmako glukosa maila handitzen hasten da. 1 motako diabetesa sortzetiko gaixotasuna da eta batez ere haurren eta nerabeen artean diagnostikatzen da jaiotzatik 12 urtera.
 - ezegonkortasun emozionalak lagunduta eta tratamendu puntualik gabe buruko nahasteak eramaten ditu.
- ezegonkortasun emozionalak lagunduta eta tratamendu puntualik gabe buruko nahasteak eramaten ditu.