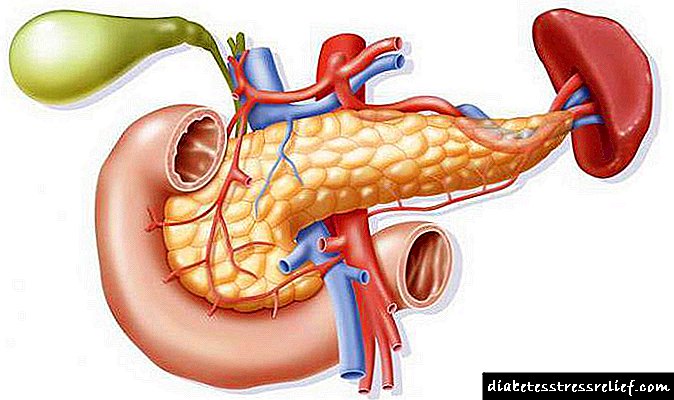
Diabetesaren konplikazio goiztiarrak eta berantiarrak
Gaixotasun konplikazioak berandu agertzen dira diabetes mota bietan. Klinikoki, diabetearen beranduko bost konplikazio garrantzitsu bereizten dira: macroangiopatia, nefropatia, erretinopatia, neuropatia eta oinez diabetikoaren sindromea. Diabetes mota jakin batzuetarako konplikazio berantiarren ez-espezifikotasuna zehazten da haien lotura patogenetiko nagusia hipergluzemia kronikoa dela. Ildo horretan, CD-1 agerpenaren unean, gaixoen konplikazio berantiarrak ez dira ia inoiz gertatzen, urte eta hamarkadetan zehar garatzen dira, terapiaren eraginkortasunaren arabera. Diabetes-1-en balio kliniko handiena, orokorrean, bereganatzen da mikangiopatia diabetikoa (nefropatia, retinopatia) eta neuropatia (oin diabetikoaren sindromea). DM-2n, aitzitik, berandu konplikazioak askotan hautematen dira diagnostikoa egiteko unean. Lehenik eta behin, SD-2-k diagnostikoa ezarri baino askoz ere lehenago ageriko baita. Bigarrenik, aterosklerosia, klinikoki macroangiopatiak manifestatuta, patogenesiaren lotura ugari ditu diabetesarekin. Diabetes mellitus-2-n diabetikoak macroangiopathy, diagnostikoa egiten den unean gaixoen gehienetan hautematen dena. Kasu bakoitzean, banakako konplikazioen multzoa eta larritasuna aldatzen dira, erabateko absentzia paradoxikotik, gaixotasunaren iraupen handia izan arren, aukera larrien aukera konbinatu arte.
Konplikazio berantiarrak dira heriotza kausa nagusia diabetesa duten gaixoak, eta bere prebalentzia kontuan hartuta, herrialde gehienetako osasun eta arazo sozial garrantzitsuena. Ildo horretan tratamenduaren helburu nagusia eta diabetesa duten gaixoen behatzea bere konplikazio berantiarren prebentzioa (lehen mailakoa, bigarren mailakoa, hirugarren mailakoa) da.
7.8.1. Makroangiopatia diabetikoa
Makroangiopatia diabetikoa - diabetean arteria handien lesio aterosklerotikoak konbinatzen dituen kontzeptu kolektiboa, bihotzeko gaixotasun koronarioak (CHD) klinikoki adierazten duena, garuneko ontzien aterosklerosia ezabatzea, muturretako txikienak, barneko organoak eta hipertentsio arteriala (7.16. taula).
Table. 7L6. Makroangiopatia diabetikoa
Etiologia eta patogenia
Hiperglicemia, hipertentsio arteriala, dislipidemia, obesitatea, intsulinarekiko erresistentzia, hiperkagulazioa, disfuntzio endoteliala, estresa oxidatzailea, hantura sistemikoa
2 motako diabetesa duten bihotzeko gaixotasun koronarioak garatzeko arriskua diabeterik gabeko kaleetan baino 6 aldiz handiagoa da. Hipertentsio arteriala 1 motako diabetesa duten pazienteen% 20an eta 2 motako diabetesa duten gaixoen% 75etan detektatzen da. Ontzi periferikoetan arteriosklerosia periferikoa% 10ean garatzen da, eta garun tronboembolismoa diabetesa duten gaixoen% 8an
Manifestazio kliniko nagusiak
Diabetesa ez duten pertsonen antzekoa. Diabetesarekin miokardioko infartua minik gabeko kasuen% 30ean
Diabetesa ez duten pertsonen antzekoa.
Beste gaixotasun kardiobaskular batzuk, hipertentsio arterial sintomatikoa, bigarren dislipidemia
Terapia antihipertentsiboa, dislipidemia zuzentzea, plaka antipletetikoa, bihotzeko gaixotasun koronarioen tratamendua eta tratamendua
Gaixotasun kardiobaskularrak 2 motako diabetesa duten gaixoen% 75 eta 1 motako diabetesa duten gaixoen% 35 hiltzen dira
Etiologia eta patogenia
Seguruenik, diabeterik gabeko kaleetako aterosklerosiaren etiologia eta patogenia antzekoak dira. Plaka aterosklerotikoak ez dira diabetesa duten eta gabe dituzten kaleen egitura mikroskopikoan. Hala ere, diabetean arrisku faktore osagarriak ager daitezke edo diabetesa faktore ez-espezifikoak ezagutzen ditu. Diabetesa dutenek honakoak izan behar dituzte:
1. Hipergemia. Aterosklerosia garatzeko arrisku faktorea da. HBAlc-ren% 1eko igoera 2 motako diabetesa duten pazienteetan
Miokardio infartua garatzeko% 15eko arriskua dago. Hipergluzemiaren efektu arogenoen mekanismoa ez dago guztiz garbi; izan ere, LDLaren azken produktu metabolikoen glikazioarekin eta horma baskularreko kolagenoarekin egon daiteke.
Hipertentsio arteriala (AH). Patogenesian garrantzi handia ematen zaio giltzurruneko osagaiari (nefropatia diabetikoa). Diabetes-2an hipertentsioa ez da hipergluzemia baino gehiago bihotzekoak eta kolpeak izateko arrisku faktore garrantzitsu bat.
Dyslipidemia. Hiperinsulinemia, intsulinaren erresistentziaren osagai integrala da DM-2n, HDL gutxitzea, triglizeridoen gehikuntza eta dentsitatearen jaitsiera eragiten du, hau da. LDLen aterogeneotasun handiagoa.
Obesitatea, 2 motako diabetesa duten gaixo gehienei eragiten diena, arrisku faktore independentea da aterosklerosi, miokardio infartu eta infartuetarako (ikus 11.2 klausula).
Intsulinaren erresistentzia. Hiperinsulinemia eta intsulina-proinsulina bezalako molekulen maila altuek aterosklerosia garatzeko arriskua areagotzen dute, endotelioaren disfuntzioarekin lotuta egon daiteke.
Odol koagulazioaren urratzea. Diabetearekin, fibrinogenoaren maila handitzen da, plaketen inhibitzaile eta von Willebrand faktorearen aktibatzailea zehazten da. Horren ondorioz, odol sistema koagulatzailearen egoera protrombotikoa sortzen da.
Endotelia-disfuntzioa, plasminogeno inhibitzailearen aktibatzailearen eta zelulen atxikimendu molekulen adierazpen handiagoaren ezaugarria da.
Estres oxidatiboa LDL oxidatuaren eta P2-isoprostanuen kontzentrazioa handitzea lortuz.
Hantura sistemikoa zeinetan fibrinogenoaren eta C-erreaktiboaren proteinen adierazpena areagotzen da.
2 motako diabetesa duten bihotzeko gaixotasun koronarioak garatzeko arrisku faktore esanguratsuenak LDL goia, HDL baxua, hipertentsioa, hipergluzemia eta erretzea dira. Diabetesean aterosklerotikoen prozesuaren desberdintasunetako bat ohikoagoa da lesio oklusiboaren izaera idala, hau Arteria erlatiboki txikiagoak askotan parte hartzen dute prozesuan, eta horrek tratamendu kirurgikoa zailtzen du eta pronostikoa okertzen du.
2 motako diabetesa duten pertsonen bihotzeko gaixotasun koronarioak garatzeko arriskua diabetesa ez duten pertsonetan baino 6 aldiz handiagoa da, gizonezkoen eta emakumezkoen berdina den bitartean. Hipertentsio arteriala 1 motako diabetesa duten pazienteen% 20an eta 2 motako diabetesa duten gaixoen% 75etan detektatzen da. Oro har, diabetesa duten gaixoetan, kalean baino 2 aldiz maizago gertatzen da. Diabetesa duten pazienteen% 10ean garatzen da arteriosklerosia obliterans periferikoa. Garun-ontzien tromboembolismoa diabetesa duten gaixoen% 8an garatzen da (diabetesa duten gizabanakoetan baino 2-4 aldiz maizago).
Funtsean, ez dira diabeterik gabeko kaleetakoak. CD-2ren irudi klinikoan, konplikazio makrobaskularrak (miokardioko infartua, infartua, hanketako ontzien lesio oklusiboa) maiz agertzen dira eta garatzean gaixoari hipergluzemia diagnostikatu ohi zaio. Beharbada, neuropatia autonomikoa dela eta, diabetesa duten kaleetan miokardioko infartuen% 30a izaten da eraso angeluar tipikorik gabe (minik gabeko bihotzekoa).
Aterosklerosiaren konplikazioak diagnostikatzeko printzipioak (CHD, istripu zerebrobaskularra, hankako arterien lesio oklusiboa) ez dira diabetesa duten pertsonentzat. neurketa hipertentsioa (BP) gaixotasuna diabetesa duen paziente baten bisita bakoitzean egin behar da medikuarengana, eta adierazleak zehaztea espektro lipidikoa diabeterako odol (kolesterol totala, triglizeridoak, LDL, HDL) gutxienez urtean behin egin beharko da.
Beste gaixotasun kardiobaskular batzuk, hipertentsio arterial sintomatikoa, bigarren dislipidemia.
♦ Odol presioaren kontrola. Diabetesean odol presio sistolikoaren maila egokia 130 MMHg baino txikiagoa da, eta diastolikoarena 80 MMHg (7.3 taula). Gaixo gehienek antihipertentsibo ugari behar dituzte helburu hori lortzeko. Diabetesarentzako terapia antihipertentsiboa aukeratzeko drogak ACE inhibitzaileak eta angiotensinaren hartzailearen blokeatzaileak dira, tiazido diuretikoekin batera osagarriak badira, beharrezkoa izanez gero. Miokardio infartuaren ondoren diabetesa duten gaixoentzako drogak P blokeatzaileak dira.
Dislipidemia zuzentzea. Espektro lipidikoen xede mailen xedeak taulan aurkezten dira. 7.3. Terapia hipolipidemikoa aukeratzeko drogak 3-hydroxy-3-metylglutaryl-CoA reductase (estatinak) inhibitzaileak dira.
Plaka antiplaketarrak. Aspirin terapia (75-100 mg / eguneko) 40 urte baino gehiago dituzten diabetesa duten pazienteentzat adierazten da patologia kardiobaskularra garatzeko arrisku handiagoa dutenak (familiako historia, hipertentsioa, erretzea, dislipidemia, mikroalbuminuria), baita aterosklerosiren agerpen klinikoak dituzten paziente guztiei ere. bigarren mailako prebentzioa.
Bihotzeko gaixotasun koronarioen emanaldia eta tratamendua. Bihotzeko gaixotasun koronarioak baztertzeko estres probak gaixotasun kardiobaskularraren sintomak dituzten pazienteentzat adierazten dira, baita EKGarekin patologia detektatzeko ere.
Gaixotasun kardiobaskularretatik, 2 motako diabetesa duten pazienteen% 75 eta 1 motako diabetesa duten gaixoen% 35 hiltzen dira, gutxi gorabehera 2 motako diabetesa duten gaixoen% 50 bihotzeko gaixotasun koronarioen konplikazioengatik hiltzen dira eta garun tronboembolismoaren% 15. Diabetea duten pertsonen miokardioko infartuen ondorioz hilkortasuna% 50a da.
7.8.2. Erretinopatia diabetikoa
Erretinopatia diabetikoa (DR) - erretinako baso-mikroangiopatia, mikaneurismoak, hemorragiak, exudative aldaketak eta eratu berri diren ontzien ugaritzea garatuz, ikusmena galtzea partziala edo osoa lortuz (7.17. Taula).
DR garatzeko faktore etiologiko nagusia hipergluzemia kronikoa da. Beste faktore batzuk (hipertentsio arteriala, dislipidemia, erretzea, haurdunaldia eta abar) ez dira hain garrantzitsuak.
DRen patogenesiaren lotura nagusiak hauek dira:
erretinako baso-mikroangiopatia, hodien lumen murriztea hipoperfusioaren garapenarekin, endekapazio baskularra mikaneurismoak sortuz, hipoxia progresiboa, baso-ugalketa suspertuz eta koipearen gatz degenerazioa eta depositua erretinan ekarrita;
desinfekzioaren mikroinfekzioa, "kotoizko lekuak" bigunak sortuz,
Table. 7,17. Erretinopatia diabetikoa
Etiologia eta patogenia
Hiperglicemia kronikoa, erretinako baso-mikroangiopatia, erretinako iskemia eta neovaskularizazioa, arteriovenous shunts eraketa, borreoreoretinal trakzioa, erretinako urruntzea eta erretinako endekapen ischemikoa.
Lan egiten duen biztanleen artean itsutasun kausa ohikoena. 5 urteren ondoren, CD-1 gaixoen% 8an detektatzen da, eta 30 urte igaro ondoren gaixoen% 98an. Diagnostikoa egiteko unean, CD-2 gaixoen% 20-40an detektatzen da, eta 15 urteren ondoren -% 85ean. CD-1ekin erretinopatia ugaltzailea nahiko arrunta da eta CD-2-rekin makulopatia (makulopatia kasuen% 75)
Manifestazio kliniko nagusiak
Erretinopatia ez proliferatiboa, preproliferativa eta ugaltzailea
Azterketa oftalmologikoa 1 motako diabetesa duten pazienteentzat adierazten da gaixotasuna agertu ondorengo 3-5 urteetan, eta 2 motako diabetesa duten pazienteentzat hauteman ondoren. Etorkizunean, urtero errepikatu behar dira horrelako ikerketak
Beste begi gaixotasun batzuk diabetesa duten gaixoetan
DM konpentsazioa, laser fotokagulazioa
Diabetesa duten gaixoen% 2an itsutasuna da. DRarekin lotutako itsutasun kasu berrien maiztasuna 3,3 kasukoa da urtean 100.000 biztanleko. DM-1ekin, HbAlc% 7,0ra gutxitzeak D P garatzeko arriskua% 75 gutxitzea eta DR% progresiorako arriskua gutxitzea eragiten du. DM-2-rekin batera HbAlc-ren% 1 gutxitzeak DR garatzeko arriskua% 20 murriztea eragiten du
lipidoen deposizioa exsudato trinkoekin eratuz, erretinan ontzi ugaltzaileen ugalketa eta aneurismak sortuz. Ildo kiltatazioa eta erretinako hipoperfusioaren larriagotzea eragiten du;
isquemia progresio handiagoa duen lapurretaren fenomenoa, infiltratuak eta orbainak sortzearen arrazoia,
erretinako urruntzea, disintegrazio iskemikoa eta trakzio vitreoretinala eratuz,
bihotzeko infekzio hemorragiaren ondorioz, hazi hemorragia, inbasio baskular masiboa eta anevrismoak haustea, irisaren ontziak ugaritzea (errubio diabetikoa), bigarren mailako glaukoma garatuz, erretina edema batekin makulopatia sortuz.
Herrialde garatuetako biztanle gaituen artean itsutasun kausa ohikoena da DR, eta diabetesa duten pazienteetan itsutasuna garatzeko arriskua biztanleria orokorra baino 10-20 aldiz handiagoa da. CD-1 diagnostikatzeko unean, DR ez da gaixo ia guztietan hauteman; 5 urteren ondoren, gaixotasuna gaixoen% 8n hautematen da eta hogeita hamar urteren buruan diabetesa - gaixoen% 98an. CD-2 diagnostikatzeko unean, DR hautematen da pazienteen% 20-40an eta CD-2an hamabost urteko esperientzia duten gaixoen artean,% 85ean. CD-1ekin erretinopatia ugaltzailea nahiko ohikoagoa da eta CD-2-rekin makulopatia (makulopatia kasuen% 75).
Orokorrean onartzen den sailkapenaren arabera, DRaren 3 fase bereizten dira (7.18. Taula).
Azterketa oftalmologikoa osorik, erretina argazkia ateratzeko oftalmoskopia zuzena barne, 1 motako diabetesa duten gaixoen kasuan adierazten da gaixotasuna agertu eta 3 eta 5 urte arte, eta 2 motako diabetesa duten pazienteentzat, berehala detektatu ondoren. Etorkizunean, urtero errepikatu behar dira horrelako ikerketak.
Table. 7.18. Erretinopatia diabetikoaren sailkapena
Mikroaneurismoak, hemorragiak, edema, erretinan indar exsudatiboak. Hemorragiek puntu txikiak, trazuak edo forma biribilduko puntu ilunak dituzte, fundusaren erdian kokatuta edo erretinaren geruza sakonetan apar handiak dituztenak. Exudate gogorrak eta leunak normalean fundusaren erdialdean kokatzen dira eta horiak edo zuriak dira. Etapa honetako elementu garrantzitsu bat erretinako edema da, eskualde makularrean edo ontzi handietan kokatuta dagoena.
Venus anomaliak: zorroztasuna, tortuositatea, begizta, bikoiztea eta gorabehera nabarmenak odol hodien kalibran. "Kotoizko" solido eta "kotoizko" kopuru ugari. Anomalia mikroskularra intraraindarrak, erretinako hemorragia asko (Fig. 7.11 b)
Disko optikoaren eta erretinaren beste zati batzuen neovaskularizazioa, bortrozko hemorragia, hodi ehunen eraketa aurretinaleko hemorragien eremuan. Osatu berri diren ontziak oso meheak eta hauskorrak dira, eta ondorioz, hemorragia errepikatuak izaten dira. Borreorreinazko trakzioak erretinako urruntzea eragiten du. Irisaren ontzi berriak eratuak (errubioa) izan ohi dira bigarren mailako glaukomaren garapena (Fig. 7.11 c)
Beste begi gaixotasun batzuk diabetesa duten gaixoetan.
Erretinopatia diabetikoa tratatzeko oinarrizko printzipioa, baita beranduko beste konplikazio batzuk ere, diabetesa konpentsazio egokia da. Erretinopatia diabetikoa eta itsutasuna prebenitzeko tratamendu eraginkorrena laser fotokagulazioa da. ikuspegi bat

- lesio exudatibo sendoak
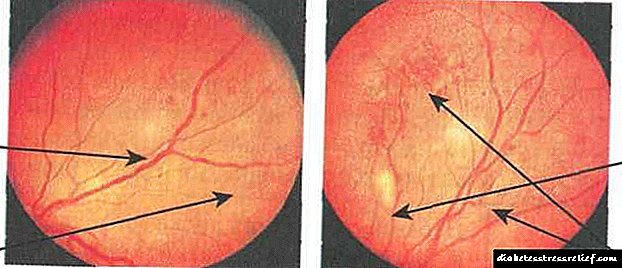
1 - indar exsudatibo bigunen eraketa, 2 - odol hodien tortuositatea, 3 - suabe exudatibo leunak, 4 - erretinako hemorragiak

1 - disc optikoaren eskualdean neplasma papilarrak, 2 - erretinako hemorragiak, 3 - neoplasien hazkundea, 4 - neurri ezberdineko zainak
Fig.7.11. Erretinopatia diabetikoa:
a) proliferatiboa, b) preproliferatiboa, c) ugariena
Laser fotokagulazioa eratu berria den ontzien funtzionamendua bertan behera uztea da. Horrek mehatxu handia sortzen dute, hala nola, hemoftalmoa, trakzio erretinako urruntzea, iris errubea eta bigarren glaukoma.
Itsutasuna diabetesa duten pazienteen% 2an erregistratzen da (1 motako diabetesa duten pazienteen% 3-4an eta 2 motako diabetesa duten gaixoen% 1,5-2). DRrekin lotutako itsutasun kasu berrien estimatutako intzidentzia 3,3 kasukoa da urtean 100.000 biztanleko. CD-1ekin, HbAlc% 7,0ra gutxitzea DR% 75 murrizteko arriskua murriztea eta DR% progresiorako arriskua gutxitzea eragiten du. DM-2rekin,% 1eko HbAlc murrizteak DR garatzeko arriskua% 20 murriztea eragiten du.
7.8.3.Nefropatia diabetikoa
Nefropatia diabetikoa (DNF) albuminuria gisa definitzen da (eguneko 300 mg albumina edo proteinuria egunean 0,5 g proteina baino gehiago) eta / edo diabetesa duten pertsonen giltzurrunak filtratzeko funtzioaren gutxitzea gernu infekzioak, bihotz gutxiegitasuna edo giltzurrunetako beste gaixotasunik egon ezean. Mikroalbuminuria albumina 30-300 mg / eguneko edo 20-200 μg / min-ren excretion gisa definitzen da.
Etiologia eta patogenia
DNFren arrisku faktore nagusiak diabetesa, hipergluzemia kronikoa, hipertentsio arteriala, dislipidemia eta giltzurrunetako gaixotasunak gurasoengan duten iraupena dira. DNF nagusiki eragiten denean aparatu glomerularra giltzurrunak
Ahal den mekanismo bat Hiperglucemia Glomerularren kalteak garatzen laguntzen du, sorbitola metatzen da glukosaren metabolismoaren poliol bidea aktibatzearen ondorioz, baita glikazioaren azken produktuak ere.
Nahaste hemodinamikoak, hots hipertentsio arterial intrakraneala (giltzurrunaren glomeruli barruan odol presioa areagotzea) patogenesiaren funtsezko osagaia da
Hipertentsio intrakubularraren arrazoia arteriolen tonua urratzea da: erpinaren hedapena eta eferentea estutzea.
Hori, era berean, faktore umoretsu batzuen eraginpean gertatzen da, besteak beste, angiotensina-2 eta endotelioa, baita glomerular sotoaren mintzaren elektrolito propietateak urratzen direlako ere. Gainera, hipertentsio sistemikoa, DNF duten paziente gehienetan zehazten dena, hipertentsio hipertentsioa laguntzen du. Estratuen arteko hipertentsioaren ondorioz, sotoko mintzetan eta filtrazio-poroetan kalteak gertatzen dira aztarna barneratu (mikroalbuminuria), eta gero albumina kantitate garrantzitsuak (Proteinuria). Sotoko mintzak loditzeak elektrolitoen propietateen aldaketa eragiten du, eta horrek albumina gehiago ultrafiltratura sartzea eragiten du, filtrazio-poroen tamaina aldatu ezean.
Table. 7.19. Nefropatia diabetikoa
Etiologia eta patogenia
Hipergluzemia kronikoa, hipertentsio arteriala intrakubikoa eta sistemikoa, predisposizio genetikoa
Microalbuminuria 1 motako diabetesa duten gaixoen% 6-60an zehazten da manifestazioa egin ondoren 5-15 urteren buruan. CD-2arekin, DNF Europako lasterketaren% 25ean garatzen da eta Asiako lasterketaren% 50ean. CD-2n DNFen prebalentzia osoa% 4-30 da.
Manifestazio kliniko nagusiak
Hasierako faseetan ez dira falta. Hipertentsio arteriala, sindrome nefrotikoa, giltzurrun-gutxiegitasun kronikoa
Mikroalbuminuria (albumina kanporatzea 30-300 mg / eguneko edo 20-200 μg / min), proteinuria, handitu eta gero filtrazio glomerularraren tasa, sindrome nefrotikoen seinaleak eta giltzurruneko porrot kronikoa.
Giltzurrunetako beste gaixotasun batzuk eta giltzurruneko gutxiegitasun kronikoaren arrazoiak
Diabetesaren eta hipertentsioaren, ACE inhibitzaileen edo angiotensinaren hartzailearen blokeatzaileen konpentsazioa, mikroaluminuminuria, proteina baxuko eta gatz gutxiko dietatik hasita. Giltzurrun-gutxiegitasun kronikoaren garapenarekin - hemodialisia, dialisi peritoneala, giltzurruneko transplantea
Proteinuria detektatzen duten 1 motako diabetesa duten eta% 2ko diabetesa duten gaixoen% 50ean, CRF garatzen da hurrengo 10 urteetan. 50 urtetik beherako 1 motako diabetesa duten gaixoen heriotza guztien% 15 giltzurrunetako gutxiegitasun kronikoarekin lotuta dago
3.Predisposizio genetikoa.Gaixoen senideak DNF maiztasun handiagoarekin hipertentsio arteriala gertatzen da. DNF eta ACE gene polimorfismoaren arteko erlazio baten frogak daude. DNF azterketa mikroskopikoak glomeruluen mintz basalen loditzea, mesangioaren hedapena agerian uzten ditu, baita arteriolak ekarri eta eramateko zuntz aldaketak ere. Azken fasean, kronikoki koherentea da giltzurrun-gutxiegitasuna (CRF), fokala (Kimmelstyle-Wilson) zehazten da eta, ondoren, glomerulosclerosis difusa.
Microalbuminuria 1 motako diabetesa duten gaixoen% 6-60an zehazten da manifestazioa egin ondoren 5-15 urteren buruan. DNF 1 motako diabetesa duten pertsonen% 35etan zehazten da, maizago 15 urte baino gutxiago dituzten 1 motako diabetesa garatu duten gizonezkoetan eta pertsonetan. CD-2arekin, DNF Europako lasterketaren% 25ean garatzen da eta Asiako lasterketaren% 50ean. CD-2n DNFen prebalentzia osoa% 4-30 da.
DNFarekin zeharka lotzen den adierazpen kliniko nahiko goiztiarra hipertentsio arteriala da. Klinikoki agertzen diren beste manifestazio batzuk berandu dira. Horien artean sindrome nefrotikoaren eta giltzurruneko gutxiegitasun kronikoaren adierazpenak daude.
Diabetesa duten pertsonen DNF-ren azterketa egiteko azterketa bat da mikroalbuminuriaren DM-1-rekin batera gaixotasuna agertu eta 5 urtera, eta DM-2rekin - berehala antzeman ondoren. Gainera, gutxienez urteko kreatinina mailak zehazteko beharra duzu kalkulatzeko filtrazio glomerular tasa (GFR). SCF izan daiteke erabiliz hainbat formula, adibidez, Cockcroft-Gault formularen arabera:
eta x (140 - adina (urte)) x gorputzaren pisua (kg)
odol kreatinina (μmol / L)
Gizonentzat: a = 1,23 (GFR 100 - 150 ml / min araua) Emakumeentzat: a = 1,05 (85 GFR araua - 130 ml / min)
DNFaren hasierako faseetan, GFRren gehikuntza antzeman daiteke, eta horrek apurka-apurka gutxitzen da giltzurrun-gutxiegitasun kronikoaren garapenarekin. Microalbuminuria diabetesa-1 sortu eta 5-15 urte igaro arte antzematen da, diabetesa-2 kasuen% 8-10 artean, berehala antzematen da, diagnostikoa egin aurretik gaixotasunaren ibilbide asintomatikoa dela eta. 1 motako diabetean proteinuria edo albuminuria gehiegizko garapenaren gailurra sortu zenetik 15 eta 20 urte artean gertatzen da. Proteinuriak adierazten du irreversibility DNF, lehenago edo beranduago, giltzurrun-gutxiegitasun kronikoa ekarriko du. Uremia batez beste 7-10 urte garatzen da proteinuria gehiegikeria gertatu eta gero. Kontuan izan behar da GFR ez duela lotura proteinuriarekin.
Diagnostikoa duten pertsonen proteinuria eta giltzurruneko porrotaren beste arrazoi batzuk. Gehienetan, DNF hipertentsio arterialarekin, erretinopatia diabetikoarekin edo neuropatiarekin konbinatzen da, diagnostiko diferentziala kontuz ibili behar ez bada. 1 motako diabetesa duten kasuen% 10ean eta 2 motako diabetesa duten kasuen% 30ean, proteinuria ez dago DNFrekin lotuta.
♦ Lehen eta bigarren mailako baldintza nagusiak prebentzioa
disjuntiboan normal inprimaki diabetesa kalterako dira eta odol presio sistemikoa normala da. Gainera, DNF profilaxis primarioak proteina elikagaien kontsumoa gutxitzea suposatzen du - eguneroko kaloriaren% 35 baino gutxiago.
♦ Etapetan mikroalbuminuriaren eta proteinuria pazienteei ACE inhibitzaileak edo angiotensina hartzaileen blokeatzaileak agintzen zaizkie. Hipertentsio arterial konposantearekin, antihipertentsio dosietan preskribatzen dira, beharrezkoa bada beste hipertentsio batzuekin batera. Presio arterialarekin, hipotentsioa garatzea eragiten ez duten dosietan preskribatzen dira droga horiek. Bi ACE inhibitzaileek (1 motako diabetesa eta 2 motako diabetesa) eta angiotensina hartzaileen blokeatzaileek (2 motakoak) laguntzen dute mikroalbuminuria proteinuria bihurtzea saihesten. Zenbait kasutan, adierazitako terapiaren atzeko planoan, diabetesa beste parametro batzuekin konpentsatzeko konbinazioarekin batera, mikroalbuminuria desagerrarazi egiten da. Gainera, mikroalbuminuria fasean hasita, proteina-kontsumoa eguneko kaloriaren% 10 baino gutxiago (edo gorputzaren pisu bakoitzeko 0,8 gramo baino gutxiago) eta egunean 3 gramo baino gutxiago gatz murriztu behar da.
♦ Eszenatokian CRF, Terapia hipogluzemikoa zuzentzea eskatzen da normalean. Diabetes mellitus-2 duten gaixo gehienak intsulina terapiara transferitu behar dira, TSP pilatzeak hipogluzemia larria izateko arriskua baitu. 1 motako diabetesa duten gaixo gehienek intsulina beharra gutxitzen dute, giltzurruna bere metabolismoaren leku nagusietako bat baita. Serin kreatinina 500 μmol / L edo gehiago izatera igaroz gero, beharrezkoa da pazientea kanpoko korporaziorako (hemodialisi, dialisi peritonealerako) edo kirurgikorako (giltzurruneko transplantea) metodoa prestatzeko galdera. tratamendua. Giltzurruneko transplantea kreatinina mailan 600-700 mmol / L-ko mailan adierazten da eta filtrazio glomerularraren 25 ml / min baino gutxiago, hemodialisa - 1000-1200 mmol / L eta 10 ml / min baino gutxiago, hurrenez hurren.
Proteuria hautematen duten 1 motako diabetesa duten eta% 2ko diabetesa duten gaixoen% 50ean giltzurrun-gutxiegitasun kronikoa garatzen da hurrengo 10 urteetan. 50 urtetik beherako 1 motako diabetesa duten gaixoen heriotza guztien% 15 giltzurrunetako gutxiegitasun kronikoarekin lotuta dago.
7.8.4. Neuropatia diabetikoa
Neuropatia diabetikoa (NU) nerbio-sisteman izandako kalte sindromeen konbinazioa da. Hainbat sailetako prozesuan (sentsore motorea, autonomoa) duen prozesuaren partehartzearen arabera sailkatu daiteke, baita lesioaren prebalentzia eta larritasuna ere (7.20. Taula).
Diabetesaren konplikazio berantiarrak: prebentzioa eta tratamendua
Diabetes mellitus gaixotasun arriskutsua da. Prozesu metabolikoak, karbohidratoen metabolismoa barne, nahasten dira. Gaixotasun honek ikastaro kronikoa du, eta ezin da erabat tratatu, baina konpentsa daiteke.
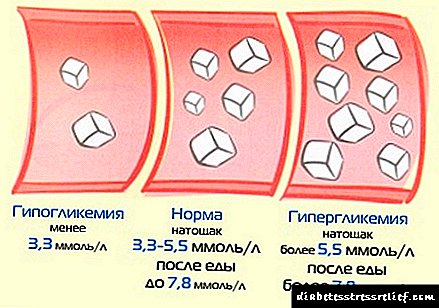
Diabetesaren konplikazioak ez garatzeko, beharrezkoa da endokrinologo eta terapeuta aldizka bisitatzea. Garrantzitsua da glukosa-maila kontrolatzea, 4 eta 6,6 mmol / l-koa izan beharko lukeelarik.
Diabetiko guztiek jakin beharko lukete hipergluzemia kronikoaren ondorioek askotan desgaitasuna eta are hilkortasuna eragiten dutela, edozein dela ere gaixotasun mota. Baina diabetesa zer konplikazio garatu daiteke eta zergatik agertzen dira?
Konplikazio diabetikoak: garapen mekanismoa
 Pertsona osasuntsu batean, glukosa koipe eta gihar zeluletan sartu behar da, energia emanez, baina diabetean odolean geratzen da. Azukre maila etengabe handia duen substantzia hiperosmolarrarekin, horma baskularrak eta odol-zirkulazioko organoak kaltetuta daude.
Pertsona osasuntsu batean, glukosa koipe eta gihar zeluletan sartu behar da, energia emanez, baina diabetean odolean geratzen da. Azukre maila etengabe handia duen substantzia hiperosmolarrarekin, horma baskularrak eta odol-zirkulazioko organoak kaltetuta daude.
Hala ere, diabetearen konplikazio berantiarrak dira dagoeneko. Intsulina gabezia larriarekin, berehalako tratamendua behar duten ondorio akutuak agertzen dira, heriotza ekar dezaketelako.
1 motako diabetean, gorputza intsulina da. Hormona gabezia intsulina terapiarekin konpentsatzen ez bada, diabetearen ondorioak oso azkar hasiko dira garatzen, eta horrek nabarmen gutxituko du pertsona baten bizi-itxaropena.
2. motako diabetean, pankreak intsulina sortzen du, baina gorputzeko zelulek arrazoi batengatik edo besteagatik ez dute hautematen. Kasu honetan, azukrea jaisteko drogak preskribatzen dira eta intsulinarekiko erresistentzia areagotzen duten sendagaiak, prozesu metabolikoak normalizatuko baitituzte drogaren iraupenean.
Askotan, 2 motako diabetes mellitusaren konplikazio larriak ez dira agertzen edo askoz ere errazago agertzen dira. Baina kasu gehienetan, pertsona batek gaixotasuna aurrera egiten duenean diabetearen presentziaz soilik jabetzen da eta ondorioak atzeraezinak bihurtzen dira.
Horrela, diabetearen konplikazioak bi multzotan banatzen dira:
Konplikazio akutuak
 Diabetearen ondorio goiztiarrak odolean glukosaren kontzentrazioan beherakada nabarmena (hipogluzemia) edo hobby (hipergetemia) atzean gertatzen diren baldintzak dira. Egoera hipogluzemikoa arriskutsua da, etenik gabe gelditzen denean garuneko ehuna hiltzen hasten baita.
Diabetearen ondorio goiztiarrak odolean glukosaren kontzentrazioan beherakada nabarmena (hipogluzemia) edo hobby (hipergetemia) atzean gertatzen diren baldintzak dira. Egoera hipogluzemikoa arriskutsua da, etenik gabe gelditzen denean garuneko ehuna hiltzen hasten baita.
Bere agerpenaren arrazoiak askotarikoak dira: intsulina edo agente hipogluzemikoen gaindosi bat, estres fisiko eta emozional gehiegizkoa, otorduak saltatzea eta abar. Halaber, azukre maila jaitsi da haurdunaldian eta giltzurrunetako gaixotasunekin.
Hipogluzemia seinaleak ahultasun larria, eskuak dardarka, azala zurbila, zorabioak, eskuen entumea eta gosea dira. Fase honetan pertsona batek karbohidrato bizkorrik hartzen ez badu (edari goxoa, gozokiak), hurrengo fasea garatuko du, honako sintoma hauek dituena:
- Delirium,
- koordinazio eskasa
- ahulezia,
- ikuspegi bikoitza
- Idatzia,
- palpitations,
- begien aurrean "antzara" keinuka,
- pultsu azkarra.
Bigarren etapak ez du luze iraungo, baina kasu honetan pazienteari laguntza eman ahal zaio irtenbide goxo bat ematen badiozu. Hala ere, kasu honetan janari sendoak kontraindikatuak daude, gaixoak aireko bideak blokeatuta egon baitaitezke.
Hipogluzemiaren beranduko adierazpenen artean izerdi gehiago, cramps, larruazala zurbil eta kontzientzia galtzea handitzen dira. Baldintza horretan, anbulantzia batera deitu behar da. Medikuak glukosa irtenbide bat injektatuko dio pazienteari.
Tratamendu puntualik ezean, pertsonak kontzientzia aldatuko du. Komaren garapenaren kasuan, agian hiltzen da, izan ere, gosearen energiak garuneko zelulak hantura eta ondorengo hemorragia ekarriko ditu.
Diabetesaren konplikazio goiztiarrak ondorengo baldintza hipergluzemikoak dira, hiru konbinazio barne:
- ketoatsidoticheskaya,
- laktotsidoticheskaya,
- hyperosmolar.
 Efektu diabetiko horiek odol azukrearen gehikuntzaren erdian agertzen dira. Haien tratamendua ospitalean, zainketa intentsiboetan edo zainketa intentsiboko unitate batean egiten da.
Efektu diabetiko horiek odol azukrearen gehikuntzaren erdian agertzen dira. Haien tratamendua ospitalean, zainketa intentsiboetan edo zainketa intentsiboko unitate batean egiten da.
1 motako diabetean ketoakidosia nahikoa agertzen da. Hau gertatzeko arrazoiak asko dira: botikak saltatzea edo haien dosi okerra, hanturazko prozesu akutuen presentzia gorputzean, bihotzekoa, kolpea, gaixotasun kronikoa areagotzea, alergia eta abar.
Koma ketoakidotikoa patroi zehatz baten arabera garatzen da. Intsulina bat-bateko gabezia dela eta, glukosa ez da zeluletan sartzen eta odolean pilatzen da. Horren ondorioz, "gosea energetikoa" sartzen da. Horri erantzunez, gorputza estres hormonak askatzen hasten da, hala nola, glufagona, kortisola eta adrenalina, eta horrek areagotzen du hipergluzemia.
Kasu honetan, odol bolumena handitzen da, glukosa urak erakartzen duen substantzia osmotikoa baita. Kasu honetan, giltzurrunak intentsiboki lan egiten hasten dira, eta, horren ondorioz, elektrolitoak, urarekin kanporatzen direnak, gernura azukrearekin isurtzen hasten dira.
Ondorioz, gorputza deshidratatuta dago, eta garunak eta giltzurrunak odol-hornidura eskasa izaten dute.
Oxigeno gosearekin, azido laktikoa eratzen da eta, horren ondorioz, pH azidoa bihurtzen da. Glukosa energia bihurtzen ez denez, gorputza koipe erreserba erabiltzen hasten da, ondorioz ketonak odolean agertzen dira, odol-pHa are azidoagoa bihurtzen dutenak. Horrek negatiboki eragiten du garunaren, bihotzaren, tratamendu gastrointestinalaren eta arnas organoen lanetan.
- Ketosia - larruazal lehorra eta muki-mintzak, egarria, lotsa, ahultasuna, buruko mina, gosea eskasa, gernu handitzea.
- Ketoacidosis - azetonaren ahotik usaina, lotsa, hipertentsio arteriala, gorabeherak, bihotzaren palpitazioak.
- Aurresomak - gorabeherak, arnasketa aldatu, masailetan blush, sabela palpazioan mina gertatzen da.
- Koma - arnas zaratatsua, larruazala leuntzea, haluzinazioak, konortea galtzea.
Koma hiperosmolarra gaixotasunarekiko intsulina independentea duten pertsona zaharretan agertzen da. Diabetearen konplikazio hori deshidratazio luzearen atzeko planoan gertatzen da, eta odolean, azukre-eduki handiaz gain, sodioaren kontzentrazioa handitzen da. Sintoma nagusiak poliuria eta polidipsia dira.
Akidosi laktikoaren koma giltzurruneko, gibeleko gutxiegitasuna edo gaixotasun kardiobaskularrak dituzten 50 urte edo gehiago dituzten pazienteetan gertatzen da. Egoera honekin azido laktikoaren kontzentrazio handia nabaritzen da odolean.
Nagusien seinaleak hipotentsioa, arnas-gutxiegitasuna, gernu falta dira.
Konplikazio berantiarrak
 Epe luzeko diabetearen atzerapenean, berantiar konplikazioak garatzen dira, tratamendurako gai ez direnak edo tratamendu luzeagoa behar dutenak. Gaixotasunaren forma desberdinekin, ondorioak ere alda daitezke.
Epe luzeko diabetearen atzerapenean, berantiar konplikazioak garatzen dira, tratamendurako gai ez direnak edo tratamendu luzeagoa behar dutenak. Gaixotasunaren forma desberdinekin, ondorioak ere alda daitezke.
Beraz, lehenengo diabetearekin, oin diabetikoaren sindromea, kataratak, nefropatia, erretinopatia dela eta, bihotzeko nahasteak eta hortzetako gaixotasunak sortzen dira gehienetan.IDDMarekin, gangrena diabetikoa, erretinopatia, erretinopatia agertzen dira gehienetan, eta patologia baskularrak eta bihotzak ez dira gaixotasun mota honen berezkoak.
Erretinopatia diabetikoarekin, erretinaren zainak, arteriak eta kapilarrak kaltetuta daude, izan ere, hiperglicemia kronikoaren atzean ontziak estutu egiten dira, horregatik ez dute nahikoa odol jasotzen. Horren ondorioz, endekapenezko aldaketak gertatzen dira eta oxigeno gabeziak erretinan lipidoak eta kaltzio gatzak sortzen ditu.
Horrelako aldaketa patologikoek orbainak eta infiltratuak sorrarazten dituzte, eta diabetesa mellitus areagotzen bada, erretina desagertu egingo da eta pertsona itsu bihur daiteke, batzuetan hemorragia edo glaukoma bat sortzen da.
Konplikazio neurologikoak ere ez dira ohikoak diabetean. Neuropatia arriskutsua da oinez diabetikoa agertzen laguntzen duelako, eta horrek gorputz anputazioa sor dezake.
Diabetesaren nerbio-kaltearen arrazoiak ez dira guztiz ulertzen. Baina bi faktore bereizten dira: lehena glukosa altuak edema eta nerbio-kalteak eragiten dituela eta bigarrena nerbio-zuntzek kalte baskularrengatik sortutako mantenugai-gabezia jasaten dutela.
Konplikazio neurologikoak dituzten intsulinaren menpeko diabetesa mellitus modu desberdinetan ager daiteke:
- Neuropatia sentsoriala - hanketan, eta gero besoetan, bularrean eta sabelean narriadura da.
- Forma urogenitala - plexo sacralaren nerbioak kaltetuta daudenean agertzen da, eta horrek maskuri eta ureteroen funtzionamenduari kalte egiten dio.
- Neuropatia kardiobaskularra - palpitazio maizen ezaugarria.
- Forma gastrointestinala - elikagaiak esofagoan igarotzea urratzen du. Urdailaren motilitatean huts egiten den bitartean.
- Larruazaleko neuropatia - izerdi-guruinetan kalteak izateagatik, larruazala lehorra delako.
 Diabetesaren neurologia arriskutsua da, garatzeko prozesuan gaixoak hipogluzemiaren seinaleak izateari uzten baitio. Eta horrek desgaitasuna edo heriotza ekar dezake.
Diabetesaren neurologia arriskutsua da, garatzeko prozesuan gaixoak hipogluzemiaren seinaleak izateari uzten baitio. Eta horrek desgaitasuna edo heriotza ekar dezake.
Esku eta oin diabetikoen sindromea odol hodietan eta ehun bigunen, artikulazioetan eta hezurretan nerbio periferikoekin kalteak gertatzen dira. Horrelako konplikazioak modu desberdinetan gertatzen dira, dena formaren araberakoa da. Forma neuropatikoa SDS kasuen% 65ean gertatzen da, inpultsuak ehunetara igortzen ez dituzten nerbioetan. Une honetan, behatz eta zolaren artean, larruazala loditu eta puztu egiten da eta geroago ultzerak eratzen dira.
Gainera, oina puztu eta bero bihurtzen da. Artikuluen eta hezur-ehunetan kalteak eraginda, haustura espontaneoak izateko arriskua nabarmen handitzen da.
Forma iskemikoa oinaren ontzi handietan odol-fluxu eskasa dela eta garatzen da. Nahaste neurologiko honek oina hotzago bihurtzen du, eta ultzera zianotiko, zurbil eta mingarriak sortzen dira.
Diafropiaren nefropatiaren prebalentzia nahiko handia da (% 30 inguru). Konplikazio hori arriskutsua da, aurrerako etapa baino lehenago hauteman ez bada, giltzurruneko porrotaren garapenarekin amaituko baita.
1 edo 2 motako diabetean, giltzurruneko kalteak desberdinak dira. Beraz, intsulinarekiko menpekotasunarekin, gaixotasuna oso gaizki eta askotan gaztetan garatzen da.
Hasieran, diabetesaren konplikazio hori maiz agertzen da sintoma biziak gabe, baina zenbait gaixoek oraindik sintomak izan ditzakete, hala nola:
- logura,
- hantura,
- konbultsioak,
- bihotz gutxiegitasuna
- pisu igoera
- larruazalaren lehortasuna eta azkura.
Nefropatiaren beste adierazpen espezifikoa gernuan odolak duen presentzia da. Hala ere, sintoma hori ez da maiz gertatzen.
Gaixotasuna aurrera doanean, giltzurrunak toxinak odoletik ezabatzeari uzten diote eta gorputzean metatzen hasten dira, pixkanaka pozoitzen. Uremia maiz hipertentsio eta nahasmendu ugari dago.
Nefropatiaren seinale nagusia gernuan proteinak egotea da, beraz, diabetiko guztiek urtean gernina bat egin behar dute gutxienez. Horrelako konplikazioren bat ez betetzeak giltzurruneko porrota ekarriko du, pazientea dialisirik edo giltzurruneko transplanterik gabe bizi ezin denean.
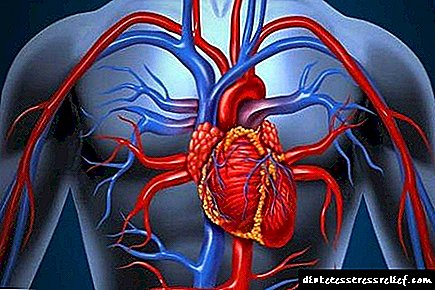
Diabetearen bihotzeko eta baskularren konplikazioak ere ez dira ohikoak. Horrelako patologien kausa ohikoena bihotza elikatzen duten arteria koronarioen aterosklerosia da. Gaixotasuna kolesterola horma baskularretan metatzen denean gertatzen da eta horrek bihotzekoa edo kolpea eragin dezake.
Diabetikoak bihotz-gutxiegitasunerako joera handiagoa dute. Bere sintomak arnasa, ascites eta hanken hantura dira.
Gainera, diabetesa duten pertsonetan, askotan gertatzen den konplikazioa hipertentsio arteriala da.
Arriskutsua da beste konplikazio batzuen arriskua nabarmen handitzen duelako, besteak beste, erretinopatia, nefropatia eta bihotz gutxiegitasuna.
Diabetikoen konplikazioen prebentzioa eta tratamendua
 Konplikazio goiztiarrak eta berantiarrak hainbat modutan tratatzen dira. Beraz, hasierako fasean sortutako diabetearen konplikazioen intzidentzia murrizteko, beharrezkoa da glicemia maila aldizka kontrolatzea, eta egoera hipogluzemikoa edo hipergluzemikoa garatzeko kasuan, tratamendu neurriak hartu behar dira denboran.
Konplikazio goiztiarrak eta berantiarrak hainbat modutan tratatzen dira. Beraz, hasierako fasean sortutako diabetearen konplikazioen intzidentzia murrizteko, beharrezkoa da glicemia maila aldizka kontrolatzea, eta egoera hipogluzemikoa edo hipergluzemikoa garatzeko kasuan, tratamendu neurriak hartu behar dira denboran.
1 motako diabetesaren konplikazioen tratamendua hiru tratamendu faktoreren araberakoa da. Hasteko, glukosa maila kontrolatu behar da, hau da, 4,4 eta 7 mmol / l bitartekoa izan behar du. Horretarako, azukrea gutxitzen duten drogak hartzen dituzte edo intsulina terapia erabiltzen dute diabeterako.
Garrantzitsua da, halaber, intsulina gabezia dela eta nahasten diren prozesu metabolikoak konpentsatzea. Beraz, pazienteei azido alfa-lipoikoko drogak eta baskularrak aginduta daude. Eta aterogeneotasun handia izanez gero, medikuak kolesterola jaisten duten (fibratuak, estatinak) jaisten ditu.
Gainera, berariazko konplikazio bakoitza tratatzen da. Beraz, erretinopatia goiztiarrarekin, erretinaren laser bidezko fotokagulazioa edo gorputz bortitza kentzea (vitrektomia) adierazten da.
Nefropatia izanez gero, hipertentsioaren aurkako botikak erabiltzen dira eta gaixoak dieta berezi bat jarraitu behar du. Giltzurruneko porrotaren forma kronikoan, hemodialisia edo giltzurruneko transplantea egin daitezke.
Nerbio-kalteek lagundutako diabetearen konplikazioen tratamenduak B bitaminak hartzea suposatzen du. Botika horiek nerbioen eroanbidea hobetzen dute. Muskuluen erlaxatzaileak, hala nola, carbamazepina, pregabalina edo gabopentina.
Oin diabetikoaren sindromearen kasuan, jarduera hauek burutzen dira:
- dosifikatutako jarduera fisikoa,
- antibioterapia
- oinetako bereziak jantzita
- zaurien tratamendua.
Diabetes mellitusaren konplikazioen prebentzioa hemoglobina glukatuak eta odolean glukosaren jarraipen sistematikoa da.
Gainera, garrantzitsua da odol presioa kontrolatzea, eta horrek ez luke 130/80 mm Hg baino handiagoa izan behar.
Hala ere, konplikazio anitzak dituzten diabetea ez garatzeko, errutina azterketak egin behar dira. Horien artean, odol hodien dopplerografia, gernuaren analisia, odola, fundusaren azterketa. Neurologo, kardiologo eta zirujau baskularraren kontsulta ere adierazten da.
Odola diluitzeko eta bihotzeko arazoak prebenitzeko, egunero Aspirina hartu behar duzu. Gainera, gaixoei diabetesa hobetzeko fisioterapia ariketak eta dieta berezi bat atxikitzen zaizkie, ohitura txarrak arbuiatzeko.
Artikulu honetako bideoak diabetearen konplikazioei buruz hitz egiten du.
Zergatik sortzen dira konplikazioak diabetean
Gaixotasun konposizioak agertzeko arrazoiak gaixotasun motaren araberakoak dira. I motako diabetes mellitusean, konplikazioak garatzen dira pazienteak intsulina modu egokian administratzen ez duenean.
Konplikazioak garatzeko mekanismoa:
- Odolean intsulina kopurua gutxitzen da eta glukosa handitu egiten da.
- Egarri sentimendua dago, poliuria (gernuaren bolumena handitu).
- Odolean gantz azidoen kontzentrazioa handitzen da lipolisi masiboen ondorioz (gantz matxura).
- Prozesu anaboliko guztiak moteldu egiten dira, ehunak ezin dira zetona-gorputzen (gibelean eratutako azetona) matxura ziurtatzeko gai.
- Gorputzaren intoxikazioa dago.
II motako diabetes mellitusarekin (intsulina ez den mendekoak), arazoak sortzen dira gaixoek dieta jarraitu nahi ez dutelako eta azukrea gutxitzeko drogak hartzen ez dituztelako. Elikadura zuzentzea derrigorrezkoa da hipergluzemia kronikoaren (odolean azukre gehiegizko gehiegizko) tratamenduan eta intsulinarekiko erresistentzian (intsulinaren menpeko zelulek intsulinaren ekintzarekiko duten sentsibilitatea murriztu da).
2. motako diabetearen konplikazioak honela sortzen dira:
- Odol glukosa maila pixkanaka handitzen da.
- Azukre gehiegikeria dela eta, barruko organoen lana okertzen hasten da.
- Hipergluzemia zelulaz kanpokoa garatzen da, glukosaren neurotoxikotasuna (nerbio sistemaren disfuntzioa) eta beste gaixotasun batzuk sortuz.

Konplikazioak izateko arriskua areagotzen duten faktoreak
Pazientearen egoera oso gutxitan okertzen da arrazoirik gabe. Diabetesaren konplikazioak izateko arriskua areagotzen duten faktoreak:
- Predisposizio genetikoa. Gaixoen konplikazioak garatzeko arriskua 5-6 aldiz handitzen da gurasoetako batek diabetesa larria izan badu.
- Gehiegizko pisua. Hau bereziki arriskutsua da 2. motako gaixotasunarentzat. Dieta erregularra urratzeak gorputzeko gantzak areagotzea dakar. Zelulen hartzaile espezifikoek jada ezin dute intsulina aktiboki elkarreragin eta denborarekin haien ehunetan kopurua murriztu egiten da.
- Alkohola edatea. Diabetes mota guztiak dituzten pertsonek alkoholari uko egin beharko diote. hipogluzemia eragiten du, tonu baskularra murrizten du.
- Dieta ez egitea. 2. motako diabetearekin, debekatuta dago fruta gozoak eta karbohidrato azkarrak eta trans gantzak dituzten elikagaiak jatea (izozkia, txokolatea, margarina eta abar). Edozein gaixotasun motarekin ezin duzu janari azkarra jan. "Intsulina" diabetikoek goxokiak erabat kendu behar dituzte dietatik. Dieta jarraitu ezean, azukre maila igo eta jaitsi egingo da.
- Jarduera fisiko eza. Ariketa fisiologikoak eta fisioterapiak utzita metabolismoa moteldu egiten da. Desintegrazioko produktuak luzeegiak dira gorputzean eta pozoitzen dute.
- Gaixotasun kardiobaskular kronikoa. Hipertentsioarekin, bihotzeko gaixotasun koronarioekin, aterosklerosiarekin, ehunek intsulinarekiko duten suszeptibitatea gutxitzen da.
- Estresa, estresa psikoemozional handia. Adrenalina, noradrenalina, glukokortikoideek pankrearen funtzioan eta intsulina ekoizpenean kaltegarriak dira.
- Haurdunaldia. Emakumeen gorputzaren ehunek beren intsulina gutxiago xurgatzen dute hormonen ekoizpen aktiboaren ondorioz.