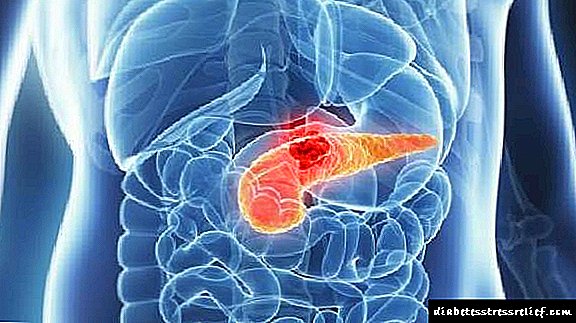
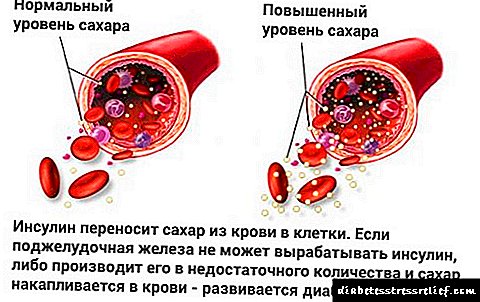
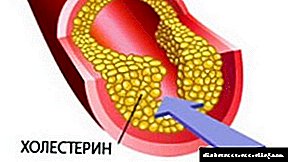
Diabetes mellitus gestazionala (GDM): haurdunaldi «gozoa» izateko arriskua
Zenbait kasutan, haurdun dauden emakumeek diabetes mellitus gestazionala (GDM) izaten dute. Gaixotasun forma hau haurdunaldian zehar agertu daiteke bakarrik eta desagertu ondoren erditzean. Baina tratamendu puntuala egiten ez baduzu, gaixotasuna 2 motako diabetesa bihur daiteke, eta horrek ondorio konplexuak ditu.
Haurdunaldiaren hasieran, emakume oro erregistratu beharko litzateke, non, espezialisten zaintzapean, etorkizuneko amaren ongizatea eta fetuaren garapena kontrolatuko diren.

Haurdun dagoen emakume orok azukrea kontrolatu behar du gernua eta odol azterketak gaindituz. Analisietan glukosa-maila handiagoak izan dituzten kasu isolatuek ez dute izua izan behar, jauziak prozesu fisiologiko normaltzat jotzen baitira. Baina, azterketak gainditzerakoan, bi kasu edo gehiagotan antzematen da azukrea, orduan jada diabetesa haurdunaldian egon ohi den diabetearen presentzia adierazten du. Aipagarria da maila altua hautematen dela materiala urdaila huts batera igortzen denean (jan ondoren odol azukrearen gehikuntza normala da).
GDM fetuaren arriskua
Zerk mehatxatzen du diabetesa histosa garatzen ari den fetuarekin? Patologia honek amesaren itxaropenarentzako arriskurik zuzena ez duenez, baina haurrarentzat arriskutsua izan daitekeen arren, tratamendua erditze perinatikoaren konplikazioak saihestea da, baita erditzean konplikazioak ere.
Haurdun dauden emakumeek diabetesa duen haurraren ondorioak negatiboan adierazten dira haurdun dagoen emakumezkoen odol mikrokirkulazioan. Mikrocirkulazio narriadurak eragindako prozesu konplexu guztiek, azken batean, fetuaren gaineko efektu hipoxikoak eragiten dituzte.
Gainera, ez da kaltegarria haurrari glukosa kopuru handia jasotzea. Izan ere, amak sortutako intsulinak ezin du plaka hesirik sartu, eta haurraren pankreasak ezin du hormona behar den kantitatea ekoizteko gai.
Diabetesaren eraginaren ondorioz, fetuaren prozesu metabolikoak eten egiten dira, eta masa irabazten hasten da ehun adiposoen hazkuntza dela eta. Gainera, haurtxoak aldaketa hauek ditu:
- sorbalda gerrikoaren hazkundea dago,
- sabelaldea nabarmen handitzen du,
- gibelaren eta bihotzaren tamaina handitzen du,
Aldaketa horiek guztiak buruak eta gorputzek tamaina (normalak) berdinak izaten dituztela gertatzen da. Horrek guztiak etorkizunean egoeraren garapenean eragin dezake, eta ondorio hauek eragin ditzake:
- fetuaren sorbalda gerrikoa handitzea dela eta, zaila da erditzea erditzean jaiotza kanaletik igarotzea,
- haurra eta amaren organoetan lesioak dira erditzean,
- jaiotza goiztiarra has daiteke, oraindik garatu ez den fetuaren masa handia dela eta.
- haurraren biriketan sabelean, surfactant ekoizpena murriztu egiten da, eta horrek ez die elkarri itsasten uzten. Ondorioz, erditu ondoren, haurtxoak arnasketa arazoak izan ditzake. Kasu honetan, haurra arnasketa artifizialeko aparatu baten bidez gordetzen da eta ondoren inkubagailu berezi batean (couvez) jarriko da, eta denbora luzez medikuen gainbegiradapean egongo da.
Halaber, ezin da aipatu diabetes mellitus gestazionalaren ondorioak aipatzea: GDM duten amek jaiotako haurrek organo akastunen akatsak izan ditzakete, eta batzuek bigarren mailako diabetesa garatu dezakete heldutasunean.
Plazentaak, gainera, GDM handitzeko propietatea du, bere funtzioak ez ditu nahikoa betetzen hasten, eta edematsuak izan daitezke. Ondorioz, fetuak ez du oxigeno kopuru egokia jasotzen, hipoxia sartzen da. Hots, haurdunaldiaren amaieran (hirugarren hiruhilekoa) fetuaren heriotza arriskua dago.
Gaixotasuna azukre-eduki handia denez, logikoa da onartzea patologia tratatzeko eta prebenitzeko beharrezkoa dela adierazle hori muga normalen barruan kontrolatzea.

Haurdunaldian diabetesaren tratamenduan eragina izan duen faktore nagusia dieta-arauei atxikitzea zorrotza da:
- gozogintza eta gozogintza produktuak, azukre mailan eragina izan dezaketenak, dietatik kanpo daude. Baina ez zenuke karbohidratoak erabat utzi behar, energia iturri gisa balio baitute. Egunean zehar bakarrik mugatu behar duzu kopurua,
- mugatu zure karbohidrato ugariko fruitu azukredunen kontsumoa,
- baztertu fideoak, patata purea eta berehalako zerealak, baita hainbat produktu erdi bukatuak ere;
- kendu ketua eta koipeak dietatik (gurina, margarina, maionesa, gantza),
- proteina elikagaiak jan behar dira, garrantzitsua da ama eta haurraren gorputzerako,
- sukaldaritzarako erabiltzea gomendatzen da: sukaldaritza, sukaldaritza, lurruna, labean labea,
- hartu janaria 3 orduro, baina zati txikietan.
Gainera, itxaropenaren amaren osasunean eragin positiboa frogatu da:
- haurdun dauden emakumeentzako pentsatutako ariketa fisikoen konplexua. Ariketa egitean odol azukrearen kontzentrazioa jaitsi da, gorputzean prozesu metabolikoen hobekuntza eta haurdun dagoen emakume baten ongizate orokorra.
- autobideetatik ohiko ibilaldiak.
Gaixotasunaren kasu larrietan, mediku batek intsulina prestaketak preskribatu ditzake. Azukrea murrizten duten beste sendagai batzuk debekatuta daude.
Intsulina duten drogak 2 kategoriatan banatuta daude, FDAren gomendioen arabera:
- Kategorian Funtsak biltzen ditu deskribapenean, animalietan probatu direnean, fetuaren gaineko eragin kaltegarririk ez zela nabaritu. Ez da probatu haurdunaldian drogak duen eragina.
- C kategoria da. Frogak animaliengan fetuaren garapenean eragina duten drogak jasotzen dira. Haurdun dauden emakumeetan ere ez dira probak egin.
Hori dela eta, sendagai guztiak mediku kualifikatu batek bakarrik aginduko lituzke, sendagaiaren izen komertziala nahitaez adieraziz.
GDM ospitaleratzea garrantzitsua da konplikazio obstetriko konplexuen agerpenaren susmoa badago soilik.
GDM ez da premio-entrega edo zesarean atala pizteko arrazoi.
Erditze ondoren epea
Erditu ondoren, emakumeak aldizka azukrearen maila kontrolatu behar du, sintomak eta horien maiztasuna (egarria, gernua ...) kontrolatu behar ditu erabat desagertu arte. Kontrolak medikuek normalean jaiotzen dira 6 eta 12 aste igaro ondoren. Une honetan, emakumearen odol azukrea normaltasunera itzuli beharko litzateke.
Baina, estatistiken arabera, erditu duten emakumeen% 5-10ean, azukre maila ez da normalizatzen. Kasu honetan, laguntza medikoa behar da, eta hori ez da ahaztu behar, bestela, hormona-nahaste soil bat sendaezina den gaixotasun bihur daiteke.
Haurdunaldia probokatzailea da?
American Diabetes Association-ek aipatzen du haurdun dauden emakumeen% 7k gestazio-diabetesa garatzen dutela. Horietako batzuetan, entrega egin ondoren, glukosemia normala da. 10-15 urteren ondoren% 60an, 2 motako diabetesa (T2DM) manifestatzen da.
Gestazioek glukosaren metabolismoaren probabilitate gisa jokatzen dute. Diagnosi gestazionala garatzeko mekanismoa T2DM-tik gertuago dago. Haurdun dagoen emakume batek intsulinarekiko erresistentzia garatzen du faktore hauen eraginpean:
- Plazentako hormona esteroideen sintesia: estrogenoa, progesterona, plaktogenoa,
- adrenal kortisaren kortisolaren eraketa handitzea,
- intsulinaren metabolismoaren urraketa eta ehunen eraginak gutxitzea,
- Intsulina handitzea giltzurrunak bidez,
- plazinan insulinasa aktibatzea (hormona apurtzen duen entzima).

Egoera larriagotu egiten da intsulinarekiko erresistentzia fisiologikoa (immunitatea) duten emakumeetan, eta hori ez da klinikoki agertu. Faktore horiek hormona baten beharra areagotzen dute, pankreako beta zelulek kopuru handiagoan sintetizatzen dute. Pixkanaka-pixkanaka, hau agortzen da eta iraun dezakeen hipergluzemia - odol glukosa maila handitzea.
Zein motatakoak dira haurdunaldian diabetesa
Diabetes mota ezberdinek haurdunaldia lagun dezakete. Patologiaren agerraldiaren arabera sailkatzeak bi forma dakar:
- haurdunaldiaren aurretik existitzen zen diabetesa (1 motako diabetesa eta 2 motako diabetesa) gestazio aurrekoa da
- diabetesa gestazionala (GDM) haurdun dauden emakumeetan.
GDMrako behar den tratamenduaren arabera, hauek daude:
- dietarekin konpentsatuta
- dieta terapia eta intsulina konpentsatuta.
Diabetesa kalte-ordainen eta desamortizazioaren fasean egon daiteke. Aurre-gestazioko diabetearen larritasuna hainbat tratamendu metodo eta konplikazioen larritasuna aplikatzeko beharraren araberakoa da.
Hiperglicemia, haurdunaldian garatu dena, ez da beti diabetesa gestazionala. Zenbait kasutan, 2 motako diabetearen adierazpena izan daiteke.
Nor da haurdunaldian diabetesa garatzeko arriskua?
Intsulinaren eta glukosaren metabolismoa eten dezaketen hormona-aldaketak haurdun dauden emakume guztietan gertatzen dira. Hala ere, denek ez dute diabetesa. Horrek faktore predisposatzaileak behar ditu:
- gehiegizko pisua edo gizentasuna,
- lehendik dagoen glukosa-tolerantzia,
- azukrearen pasarteak haurdunaldiaren aurretik igo ziren,
- 2. motako diabetesa haurdun dauden gurasoetan
- 35 urte baino gehiago
- obulutegiko polikisten sindromea,
- istripuak, hildakoak,
- jaiotza 4 kg baino gehiagoko haurren iraganean, baita malformazioekin ere.
Baina arrazoi horietako batek patologiaren garapena neurri handiagoan eragiten du ez da guztiz ezagutzen.
Zer da diabetesa gestazionala
GDM jotzen da 15-16 aste ondoren seme-alaba izan ondoren garatu den patologia. Hipergluzemia lehenago diagnostikatzen bada, orduan bada diabetes mellitus latza, haurdunaldiaren aurretik. Baina intsidentzia gailurra 3. hiruhilekoan antzematen da. Baldintza honen sinonimoa diabetesa gestazionala da.

Manifestazioaren diabetesa haurdunaldian diabetesa gestazionalarengatik desberdina da: hipergluzemiaren atal bat igaro ondoren, azukrea pixkanaka handitzen da eta ez da egonkortzeko joerarik. Probabilitate handia duen gaixotasunaren forma hau 1 motako edo 2 motako diabetera pasatzen da erditu ondoren.
Etorkizuneko taktikak zehazteko, ondorengo erdian GDM duten ama guztiek glukosa maila zehaztu dute. Normala ez bada, 1 mota edo 2 motako diabetesa garatu dela suposa dezakegu.
Fetoaren eragina eta haurraren ondorioak
Garatzen den haurrarentzako arriskua patologiaren konpentsazio mailaren araberakoa da. Ondorio larrienak konpentsatu gabeko forma batekin ikusten dira. Fetoaren eragina honakoetan adierazten da:
- Fetoaren malformazioak glukosa-maila altuak izan zituen hasierako faseetan. Haien eraketa energia gabezia dela eta. Hasierako faseetan, haurraren pankrea oraindik ez dago osatuta, beraz, amaren organoak bi lan egin beharko lituzke. Lana etetea zelulen gose energetikoa, zatiketa etetea eta akatsak sortzea eragiten du. Polihidramnioen presentzia susma daiteke. Zeluletan glukosa-sarrerarekin nahikoa ez da haurraren barruko hazkuntzaren atzerapenaren ondorioz, haurraren pisu txikiarekin.
- 2. eta 3. hiruhilekoan diabetesa gestazioarekin haurdun dauden emakumeek kontrolatu gabeko azukre-maila fetopatia diabetikoa eragiten dute. Glukosak plazenta kantitate mugagabean zeharkatzen du, gehiegizko gantza moduan metatzen da. Intsulinarekiko intsulinarekiko gehiegizkoa bada, fetu hazkundea azeleratua gertatzen da, baina gorputzeko atalen desproportzioa ikusten da: sabelaldea handia, sorbalda gerrikoa, gorputz txikiak. Bihotza eta gibela ere handitzen dira.
- Intsulina kontzentrazio altuak surfactant ekoizpena eteten du: biriketako albeoloak estaltzen dituen substantzia. Hori dela eta, arnasketa ezinegona gerta daiteke jaio ondoren.
- Jaioberri baten kordoi umbilikalak bortxatzeak gehiegizko glukosaren kontsumoa apurtzen du, haurren glukosa-kontzentrazioa nabarmen jaisten da Erditu ondoren hipogluzemiak nahaste neurologikoak dakartza, garapen mentalaren urratzea.
Halaber, diabetesa gestazionala duten amek jaiotako haurrek arrisku handiagoa dute jaiotzako trauma, heriotza perinatala, gaixotasun kardiobaskularrak, arnas aparatuaren patologia, kaltzio eta magnesioaren nahaste metabolikoak eta konplikazio neurologikoak.
Zergatik da arriskutsua azukre handia haurdun dagoen emakume batentzat
GDM edo aurretiko diabetesa toxikozi berantiarraren (gestosis) aukera areagotzen da, hainbat forma agertzen da:
- haurdun dauden emakume galga
- nefropatia 1-3 gradu,
- aurrez eclampsia,
- eclampsia.
Azken bi baldintzek ospitaleratzea eskatzen dute zainketa intentsiboko unitatean, berpiztea eta lehenbailehen ematea.
Diabetearekin batera doazen gaixotasun immunologikoek sistema genitourinarioaren infekzioak sor ditzakete: zistitisak, pielonefritisa, baita behin-behineko hautsa vulvovaginala ere. Edozein infekzioak umetokian edo erditzean haurraren infekzioa sor dezake.
Haurdunaldian diabetesa gestazionalaren seinale nagusiak
Diagnosi gestazionalaren sintomak ez dira nabarmenak, gaixotasuna pixkanaka garatzen da. Emakume baten seinaleak haurdunaldian egoera normalak izateko hartu dira:
- nekea, ahultasuna,
- egarria
- urination maiz
- pisu igoera nahikoa gosea nabarmenarekin.
Askotan hipergluzemia nahitaezko aurkikuntza izaten da odol glukosa derrigorrezko azterketa batean. Azterketa sakonagoa egiteko zantzu gisa balio du.
Diagnostikoa egiteko arrazoiak, diabetesa latenteak egiteko probak
Osasun Ministerioak odol azukre derrigorrezko probak egiteko epea ezarri du:
Arrisku faktoreak badaude, glukosaren tolerantzia proba egiten da 26-28 astetan. Haurdunaldian diabetesaren sintomak agertzen badira, glukosaren azterketa adierazten da.
Hipergluzemia agerian uzten duen azterketa bakarra ez da nahikoa diagnostikoa egiteko. Zenbait egunen buruan beharrezkoa da kontrola. Gainera, hiperglicemia errepikatu ondoren, endokrinologoaren kontsulta agintzen da. Medikuak glukosaren tolerantzia testaren beharra eta denbora zehazten ditu. Normalean hipergluzemia finkatu ondoren astebete baino gutxiagora ez da izaten. Proba ere errepikatzen da diagnostikoa berresteko.
Hurrengo test emaitzak GDM-ri buruz dio:
- glukosa barazki 5,8 mmol / l baino handiagoa da,
- glukosaren ingesta hartu eta ordubetera - 10 mmol / l baino gehiago,
- bi ordu geroago, 8 mmol / l gainetik.
Gainera, zantzuen arabera, ikerketak egiten dira:
- hemoglobina glikosilatua,
- gernu proba azukrea,
- kolesterola eta lipidoen profila,
- odol azterketa biokimikoa,
- koagulazio,
- odol-hormonak: progesterona, estrogenoa, plaktogenoa, kortisola, alfa-fetoproteina,
- gernu analisia Nechiporenko, Zimnitsky, Reberg testaren arabera.
Diagnostiko aurreko eta gestazionala duten haurdun dauden emakumeek 2. hiruhilabetetik aurrera fetuaren ultrasoinu bat dute, plazentaren eta zilborreko ontzien dopplerometria, CTG erregularra.
Diabetesa eta tratamendua duten haurdun dauden emakumeen kudeaketa
Dagoeneko diabetesa duen haurdunaldiaren bidea emakumearen autokontrola mailaren eta hipergetemiaren zuzenketaren araberakoa da. Kontzeptua baino lehen diabetesa zutenek “Diabetesaren Eskola” -ra igaro beharko lukete - behar bezala jaten irakasten dieten klase bereziak, nola kontrolatu beren glukosa-maila modu independentean.
Patologia mota edozein dela ere, haurdun dauden emakumeak behaketa hau behar dute:
- ginekologoaren bisita gestazio hasieran 2 astean behin, astero - bigarren erditik aurrera;
- endokrinologoaren kontsultak 2 astean behin, baldintza deskonpensatuekin - astean behin,
- terapeutaren behaketa - hiruhileko bakoitzean, baita extragenital patologia hautemateko orduan ere;
- oftalmologoa - hiruhileko bakoitzean behin eta erditzea ondoren,
- neurologoa - bi aldiz haurdunaldirako.
GDM duen haurdun dagoen emakumeentzako terapia azterketarako eta zuzentzeko derrigorrezko ospitalizazioa eskaintzen da:
- 1 aldiz - lehen hiruhilekoan edo patologiaren diagnostikoan,
- 2 aldiz - 19-20 asteetan egoera zuzentzeko, zehaztu tratamendu erregimena aldatu beharra,
- 3 aldiz - 1 motako eta 2 motako diabetesa dutenekin - 35 astetan, GDM - 36 astetan erditzea prestatzeko eta emateko modua aukeratzeko.
Ospitale batean, ikasketen maiztasuna, proben zerrenda eta azterketaren maiztasuna banaka zehazten dira. Eguneroko jarraipenean azukrea, odol glukosa eta presio arteriala kontrolatzeko gernuko proba behar dira.
Intsulina injekzioen beharra banaka zehazten da. GDMren kasu guztietan ez da ikuspegi hori eskatzen; batzuentzat, dieta terapeutikoa nahikoa da.
Intsulina terapia hasteko adierazpenak odol azukrearen adierazle hauek dira:
- odol glukosa bider 5,0 mmol / l baino gehiagoko dietarekin;
- ordubete ondoren, 7,8 mmol / l baino gehiago jan ondoren
- Irentsi eta 2 ordu geroago, glicemia 6,7 mmol / L baino gehiago.
Kontuz! Haurdun dauden eta edoskitzen duten emakumeei debekatuta dago azukrea gutxitzen duten drogak erabiltzea, intsulina izan ezik. Intentsitate handiko intsulinak ez dira erabiltzen.
Terapiaren oinarria intsulinarentzako ekintza motz eta ultrasoinuak dira. 1 motako diabetean oinarrizko bolo terapia egiten da. 2. motako diabetesa eta GDMarentzat, ohiko eskema ere erabil daiteke, baina endokrinologoak zehazten dituen banakako doikuntza batzuekin.
Hipogluzemiaren kontrol eskasa duten haurdunetan, intsulina-ponpak erabil daitezke, hormona administrazioa errazten dutenak.
Dieta haurdunaldian diabetesa izateko
GDM duen haurdun dagoen emakumearen elikadurak printzipio hauek bete beharko lituzke:
- Askotan eta pixkanaka. Hobe da 3 bazkari nagusi eta 2-3 pintxo txiki egitea.
- Karbohidrato konplexu kopurua% 40 ingurukoa da, proteina -% 30-60, gantzak% 30 arte.
- Edan gutxienez 1,5 litro fluido.
- Handitu zuntz kantitatea - glukosa hesteetatik glukosortzeko eta kentzeko gai da.
Zer da diabetesa?

p, blockquote 4,0,0,0,0,0 ->
Diabetes mellitus gaixotasun endokrinoa da eta urraketa nabarmena du karbohidratoen metabolismoaren lehen lekuan. Bere mekanismo patogenetiko nagusia intsulinaren gutxiegitasun absolutua edo erlatiboa da - pankreako zelula bereziek sortutako hormona.
p, blockquote 5,0,0,0,0 ->
Intsulinaren gabeziaren oinarria hauxe izan daiteke:
p, blockquote 6,0,0,0,0,0 ->
- Pankreasan Langerhans uhartetxoen β-zelulen kopurua gutxitzea, intsulina jariatzeaz arduratzen dena;
- Proinsulina inaktiboa hormona aktibo heldua bihurtzeko prozesua urratzea,
- aminoazidoen sekuentzia aldatua duen eta jarduera murriztua duen intsulina molekula anormal baten sintesia,
- zelulen hartzaileek intsulinarekiko duten sentsibilitatea aldatzea,
- hormonen produkzioa handitzea, eta horien ekintza intsulinaren eraginen aurkakoa da,
- pankreasak sortutako hormona-mailari emandako glukosa-kantitatearen desoreka.
Intsulinak karbohidratoen metabolismoan duen eragina glicoproteinen hartzaile espezifikoek intsulinaren menpeko ehunetan duten eragina da. Beren aktibatzeak eta ondorengo egiturazko eraldaketak glukosa-garraioa areagotzea dakar zeluletara, odol azukrea eta zelulen arteko espazioa gutxituz. Intsulinaren ekintzaren pean, glukosaren erabilera energia askatzearekin batera (glicolisi prozesua) eta glukogenoaren ehunetan bere metaketa estimulatzen dira. Kasu honetan biltegi nagusia gibela eta eskeletoko muskuluak dira. Glukogenetik glukosa askatzea ere intsulinaren eraginpean gertatzen da.
p, blockquote 7,0,0,0,0 ->
Hormona honek koipe eta proteinen metabolismoan eragiten du. Efektu anabolikoa du, gantzak (lipolisia) haustea inhibitzen du eta intsulinarekiko menpeko zelula guztietan ARN eta DNAren biosintesia estimulatzen du. Hori dela eta, intsulina ekoizpen txikiarekin, bere jardueraren aldaketa edo ehunen sentsibilitatearen jaitsierarekin, hainbat aldaketa metaboliko gertatzen dira. Baina diabetearen seinale nagusiak karbohidratoen metabolismoaren aldaketak dira. Aldi berean, odolean glukosaren oinarrizko maila handitzen da eta janari eta azukrea kargatu ondoren kontzentrazioan gehiegizko gailurra agertzen da.
p, blockquote 8,0,0,0,0 ->
Ordaindu gabeko diabetesa ez da nahaste baskularra eta trofikoa sortzen ehun guztietan. Kasu honetan, intsulina independentea duten organoek ere (giltzurrunak, garuna, bihotza) jasaten dituzte. Oinarrizko sekretu biologikoen azidotasuna aldatzen da eta horrek baginaren, aho barrunbearen eta hesteen disbiosi garatzen laguntzen du. Larruazalaren eta muki-muinen hesi-funtzioa gutxitzen da, defentsa immunologikoaren tokiko faktoreen jarduera ezabatu egiten da. Ondorioz, diabetes mellitusarekin larruazaleko eta sistema genitourinarioko gaixotasun infekziosoak eta hanturazkoak agertzeko arriskua, konplikazio purulenteak eta birsorkuntza prozesuak gutxitzen dira.
p, blockquote 9,0,0,0,0 ->
p, blockquote 10,0,0,0,0 ->
Gaixotasun motak
Diabetesa barietate ugari dago. Elkarren araberakoak dira intsulinaren gabeziaren mekanismo patogenetikoen eta ikastaro moten artean.
p, blockquote 11,0,0,0,0 ->
- 1 motako diabetes mellitus intsulina gabezia absolutua (intsulina behar ez den baldintza), Langerhans uhartetearen zelulen heriotza dela eta,
- 2 motako diabetes mellitus, ehunen intsulinaren erresistentziagatik eta intsulinaren sekrezioaren narriadurarekin,
- diabetes mellitus gestazionala, hipergluzemiarekin haurdunaldian antzematen dena eta normalean erditu ondoren desagertzen da,
- gaixotasun endokrino konbinatuengatik (endokrinopatiak) edo pankrearen disfuntzioa infekzioetan, intoxikazioetan, drogen esposizioan, pancreatitisetan, baldintza autoimmuneetan edo genetikoki zehaztutako gaixotasunetan.
Haurdun dauden emakumeek diabetesa gestazionala eta aurretik existitzen zen (aurreko gestazionala) diabetesa desegin behar dituzte.
p, blockquote 12,0,1,0,0 ->
p, blockquote 13,0,0,0,0 ->
Diagnosi gestazionalaren ezaugarriak
Haurdun dauden emakumeen diabetesa garatzeko patogenesia hainbat osagaik osatzen dute. Eginkizun garrantzitsuena intsulinaren efektu hipogluzemikoaren eta beste hormona talde baten efektu hipergetemikoaren artean dagoen desoreka funtzionala da. Ehunen intsulinarekiko erresistentzia pixkanaka handituz, gutxiegitasun insular gutxiko irudia areagotzen du. Eta aktibitatea, pisu igoera ehun adiposoen portzentajearen gehikuntzarekin eta elikagaien guztizko kaloria-edukia askotan nabarmentzen den hazkundea faktore probokatzaileak bihurtzen dira.
p, blockquote 14,0,0,0,0 ->
Haurdunaldian nahaste endokrinoen aurrekariak aldaketa metaboliko fisiologikoak dira. Gestazioaren hasierako faseetan, metabolismoa berrantolatzen da. Horrenbestez, fetuaren glukosa-sarrerak gutxitu izanaren seinale txikienean, karbohidratoen energia trukatzeko bide nagusia azkar aldatzen da erreserba lipidera. Babes mekanismo horri barau azkarraren fenomenoa deritzo. Glukosa garraio etengabea da hesi fetoplazentaletik zehar glukogenoaren eta substratuaren erreserba erabilgarriak agortzen direnean gibogeneo amaren gibelean.
p, blockquote 15,0,0,0,0 ->
Haurdunaldiaren hasieran, horrelako berrantolamendu metabolikoa nahikoa da garatzen den haurraren behar energetikoak asetzeko. Gero, intsulinarekiko erresistentzia gainditzeko asmoz, Lagnergans uhartetxoetako β-zelulen hipertrofia eta hauen jarduera funtzionalaren gehikuntza garatzen dira. Sortutako intsulina kantitatearen hazkundea suntsipenaren azkartzea konpentsatzen da, giltzurruneko funtzioa areagotzeagatik eta plazentina-insulinaz aktibatzeagatik. Haurdunaldiaren bigarren hiruhilekoan jada, heltze plazenta funtzio endokrinoa betetzen hasten da eta horrek karbohidratoen metabolismoan eragina izan dezake.
p, blockquote 16,0,0,0,0 ->
Intsulinaren antagonistak plazenta sintetizatutako esteroideak eta hormona esteroideak (progesterona eta plaktogenoa), amaren guruin adrenalek jarritako estrogenoak eta kortisola dira. Balizko diabetogenotzat jotzen dira, eta eragin handiena hormona fetoplazentalak dira. Beren kontzentrazioa 16-18 astetik aurrera handitzen hasten da. Eta normalean, 20 asteren buruan, gutxiegitasun intsular gutxikoa duen haurdun dagoen emakumeak diabetesa gestazionalaren lehen seinaleak agertzen dira. Gehienetan gaixotasuna 24-28 astetan hautematen da eta baliteke emakume batek ez izatea ohiko kexarik.
p, blockquote 17,0,0,0,0,0 ->
Batzuetan, glukosaren tolerantziaren aldaketa baino ez da diagnostikatzen, hau da, prediabetetzat jotzen da. Kasu honetan, intsulinaren gabezia elikagaietatik karbohidratoen gehiegizko kontsumoa eta beste une probokatzaile batzuekin bakarrik ageriko da.
p, blockquote 18,0,0,0,0 ->
Egungo datuen arabera, emakume haurdunen diabetesa ez dago pankreako zelulen heriotzarekin edo intsulina molekularekin aldaketarekin batera. Horregatik, emakumezkoetan gertatzen diren trastorno endokrinoak itzulgarriak dira eta gehienetan bere kabuz gelditzen dira erditzen eta gutxira.
p, blockquote 19,0,0,0,0 ->
p, blockquote 20,0,0,0,0 ->
p, blockquote 21,0,0,0,0 ->
Zer da arriskutsua gestazio diabetesa haur batentzat?
Haurdun dagoen emakumeek diabetesa gestazionala hautematen dutenean, beti sortzen dira galderak: zer nolako eragina du haurrarengan eta ea benetan beharrezkoa den tratamendua. Izan ere, gehienetan gaixotasun honek ez du berehalako mehatxua amaren itxaropenaren bizitzarako eta ez du ongizatea nabarmen aldatzen. Baina tratamendua beharrezkoa da batez ere haurdunaldiko konplikazio perinatal eta obstetrikoak ekiditeko.
p, blockquote 22,0,0,0,0 ->
Diabetes mellitusek amaren ehunetan mikrokirkulazio urraketa dakar. Ontzi txikien espasmo batek endotelioa kaltetzen du, lipidoen peroxidazioa aktibatzen du eta DIC kronikoa sortzen du. Horrek guztiak hipoxia fetalarekin insuficientzia fetoplazentiko kronikoa eragiten du.
p, blockquote 23,0,0,0,0 ->
Haurrari glukosa gehiegi hartzea ere ez da kaltegarria den fenomenoa. Azken finean, bere pankreak oraindik ez du beharrezko hormona-kantitaterik sortzen eta amaren intsulinak ez du hesi fetoplazentaletik sartzen. Egokitu gabeko glukosa maila nahaste diszirkulatzailea eta metabolikoa da. Hiperlipidemia sekundarioa zelula-mintzetan aldaketa estrukturale eta funtzionalen kausa bihurtzen da eta ehun fetalaren hipoxia areagotzen du.
p, blockquote 24,0,0,0,0 ->
Haur batean hipergluzemiak pankreako β-zelulen hipertrofia eragiten du edo lehenagoko agortzea. Ondorioz, jaioberri batek karbohidratoen metabolismoaren nahaste larriak izan ditzake bizitza arriskuan dauden baldintza kritikoekin. Diagnosi gestazionala haurdunaldiko 3. hiruhilekoan zuzentzen ez bada ere, fetuak makrosomia (gorputz pisu handia) garatzen du obesitate displastikoarekin, esplenitisarekin eta hepatomegaliarekin. Gainera, arnas-, kardiobaskular eta digestio-sistemen heldutasuna gehienetan jaiotzen da. Hori guztia fetopatia diabetikoarekin lotuta dago.
p, blockquote 25.1,0,0,0 ->
Diagnosi gestazionalaren konplikazio nagusiak honako hauek dira:
p, blockquote 26,0,0,0,0 ->
- hipoxia fetala barneko hazkundearen atzerapenarekin,
- entrega goiztiarra
- fetuaren heriotza
- diabetesa gestazionala duten haurren artean haur heriotza handia,
- makrosomia, erditzearen korapilatsu bat dakarrela eta haurraren jaiotze lesioak izateko arriskua areagotzen du (lepoko haustura, Erb paralisia, nerbio frenikoen paralisia, garezur eta bizkarrezurreko bizkarrezurreko lesioak) eta amaren jaiotza kanalean kaltetzea;
- preeklampsia, preeklampsia eta eklampsia haurdun dagoen emakume batean;
- giltzurrunetako infekzioak errepikatzen dira haurdunaldian,
- muki-mintzetako onddoen lesioak (genitala barne).
Zenbait medikuk diabetesa gestazionalaren konplikazioak aipatzen dituzte lehen faseetan abortua espontaneotzat hartuta. Baina okerrenaren kausa, aurretik gestaziorik gabeko diabetesa aurreko diagnostikatu gabeko deskonpensazioa da.
p, blockquote 27,0,0,0,0 ->
p, blockquote 28,0,0,0,0 ->
Sintomak eta diagnostikoa
Diabetesa duten haurdun dauden emakumeek oso gutxitan izaten dute gaixotasunari dagozkion kexak. Sintoma tipikoak arinak izan ohi dira eta emakumeek 2. eta 3. hiruhilekoaren adierazpen fisiologikoak hartzen dituzte. Disuria, egarria, azala azkura, pisu igoera nahikoa ez da gerta daitekeen diabetesarekin batera. Hori dela eta, gaixotasun honen diagnostikoan nagusiak laborategiko probak dira. Eta ultrasoinu obstetrikoak plazentzia gutxiegitasunaren larritasuna argitzen eta fetuaren garapen patologiaren seinaleak identifikatzen laguntzen du.
p, blockquote 29,0,0,0,0 ->
Proiekzioaren azterketa haurdun dagoen emakume baten odolean glukosa maila zehaztea da, sabele huts batean. Gestioaren 20. astetik aurrera egiten da aldian-aldian. Glukemiaren atalasearen adierazleak jasotzen direnean, glukosaren tolerantzia zehazteko test bat agintzen da. Diagnosi gestatikoa izateko arrisku handiko taldeko haurdun dauden emakumeetan, komenigarria da harreran lehen agerraldian horrelako test bat egitea eta berriro ere 24-28 astez, baita glukosa normalarekin ere.
p, blockquote 30,0,0,0,0 ->
Glycemia 7 mmol / L-ko odol kapilarreko huts batean edo 6 mmol / L-ko sabeleko urdaileko plasma hutsetan glicemia dira diagnostikorako laborategiko parametro fidagarriak. Gaixotasunaren seinalea da egunean zehar ausazko neurketa duen 11,1 mmol / l-ko hipergluzemiaren detekzioa ere.
p, blockquote 31,0,0,0,0 ->
Glukosa-tolerantzia test bat (glukosa-tolerantzia test) egiteak baldintzak errespetatzea behar du. 3 eguneko epean, emakume batek bere ohiko dieta eta jarduera fisikoa jarraitu beharko lituzke, diabetesa gomendatzen duten murrizketarik gabe. Azterketaren bezperan afariak 30-50 g karbohidrato eduki beharko lituzke. Azterketa zorrotz estalian egin da, barau 12-14 ordu egin ondoren. Probak egiterakoan, erretzea, edozein botika hartzea, jarduera fisikoa (eskailerak igotzea barne), janaria eta edaria baztertzen dira.
p, blockquote 32,0,0,0,0 ->
Lehenengo proba odola baraztea da. Horren ondoren, haurdun dagoen emakumeak prestatu berri du glukosa irtenbide bat (75 g materia lehorra 300 ml ur). Glicemiaren dinamika ebaluatzeko eta ezkutuko gailurrak identifikatzeko, lagin errepikatuak hartu ohi dira 30 minuturo. Baina askotan odol-glukosa maila soilik zehazten da, azterketa soluzioa hartu eta bi ordura.
p, blockquote 33,0,0,0,0 ->
Normalean, azukrearen kargaren ondorengo 2 orduetan, glikemiak 7,8 mmol / L baino gehiago ez du izan behar. Tolerantzia gutxitzea 7,8-10,9 mmol / L-ko tasetan adierazten da. Diagnosi gestazionala 11,0 mmol / L emaitzarekin diagnostikatzen da.
p, blockquote 34.0,0,0,0 ->
Diagnosi minaren gestazio diagnostikoa ezin da gernuan glukosa (glukosuria) glukosa zehaztean edo glukosa maila odolean glukosa neurgailuekin neurtzeko azterketetan oinarritu. Laborategiko odol azterketa normalizatuek bakarrik baieztatu edo baztertu dezakete gaixotasun hori.
p, blockquote 35,0,0,0,0 ->
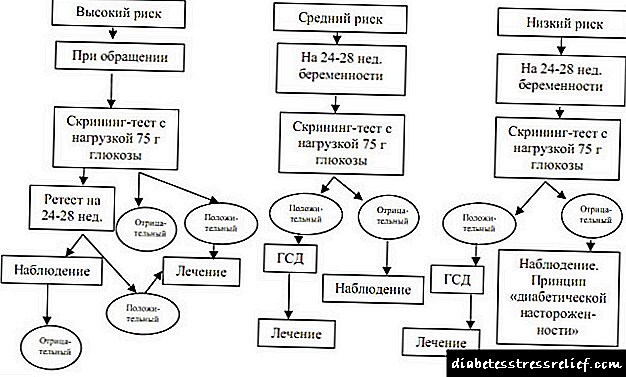
Proiekzioa eta diagnostikoa Algoritmoa GSDrako
p, blockquote 36,0,0,0,0 ->
Intsulina terapia
Odol venous periferikoan glukosa-maila auto-kontrolatzea beharrezkoa da. Haurdun dagoen emakumeak bere kabuz egiten du analisia urdailean hutsik eta 1-2 ordu jan ondoren, egunkari berezi batean janaria hartzearen kaloriarekin batera datuak deskribatzen ditu.
p, blockquote 38,0,0,0,0 ->
Diagnosi gestazionala duen dieta hipokalorikoa glicemia normalizatzea lortzen ez badu, medikuak intsulina terapia izendatzea erabakiko du. Aldi berean, ekintza motz eta ultrasoinuak dituzten intsulinak errepikatzen dira injekzio errepikatuen erregimenean, otordu bakoitzaren eduki kalorikoa eta glukosa maila kontuan hartuta.Batzuetan, batez besteko iraupena duten intsulinak ere erabiltzen dira. Hitzordu bakoitzean, medikuak tratamendu erregimena doitzen du, auto-jarraipenaren datuak, fetuaren dinamika eta fetopatia diabetikoaren ultrasoinu seinaleak kontuan hartuta.
p, blockquote 39,0,0,0,0 ->
p, blockquote 40,0,0,0,0 ->
Intsulinaren injekzioak xiringa bereziak egiten dira larruazalpean. Gehienetan, emakume batek ez du kanpoko laguntzarik behar horretarako, prestakuntza endokrinologo batek edo diabetesa ikastetxeko langileek egiten dute. Eguneroko intsulina dosia 100 unitate baino gehiagokoa bada, larruazaleko intsulina iraunkorra instalatzea erabaki daiteke. Debekatuta dago haurdunaldian ahozko droga hipogluzemikoak erabiltzea.
p, blockquote 41,0,0,0,0 ->
Terapia osagarri gisa, drogak mikrocirkulazioa hobetzeko eta plazentziaren gutxiegitasuna, Hofitol, bitaminak hobetzeko erabil daitezke.
p, blockquote 42,0,0,0,0 ->

p, blockquote 43,0,0,0,0 ->
p, blockquote 44,0,0,0,0 ->
Diagnosi gestaziorako elikadura
Haurdunaldian, dieta-terapia da diabetesa eta glukosa-tolerantziaren tratamendua. Horrek emakumearen gorputzaren pisua eta jarduera fisikoa hartzen ditu kontuan. Dietaren gomendioen artean, dieta zuzentzea, elikagaien konposizioa eta horren kaloria edukia daude. Haurdun dagoen diabetesa haurdunaldiaren menuak, gainera, funtsezko mantenugaiak eta bitaminak hornitzea bermatu beharko luke eta tratamendu gastrointestinala normalizatzen lagunduko du. 3 otordu nagusien artean pintxoak antolatu behar dituzu eta kaloria-eduki nagusia eguneko lehenengo erdian egon behar da. Gauean lo egin baino lehen, azken mokadutxoa karbohidratoak ere sartu behar dira 15-30 g-ko zenbatekoan.
p, blockquote 45,0,0,0,0 ->
Zer jan dezaket haurdunarekin? Hauek dira hegazti, haragi eta arrainen gantz gutxiko barietateak, zuntz ugariko elikagaiak (barazkiak, lekaleak eta aleak), belarrak, gantz gutxiko esnekiak eta esne gaziak, arrautzak, landare olioak, fruitu lehorrak. Dietara zer fruitu mota sartu daitezkeen zehazteko, sartu ondoren, odol glukosa-mailaren igoera-tasa ebaluatu behar da. Normalean onartzen dira sagarrak, madariak, granadak, zitrikoak, mertxikak. Onargarria da anana freskoa kantitate txikietan edo anana zukua kontsumitzea azukrerik gehitu gabe. Baina hobe da bananak eta mahatsak menutik kanpo uztea, karbohidrato digerigarriak dauzkate eta glukemiaren gailur bizkorra hazten laguntzen dute.
p, blockquote 46,0,0,0,0 ->
p, blockquote 47,0,0,0,0 ->
Bidalketa eta pronostikoa
Erditzea diabetearen gestazioan naturala edo zesarearen araberakoa izan daiteke. Taktika fetuaren espero den pisuaren, amaren pelbisaren parametroen, gaixotasunaren konpentsazio mailaren araberakoa da.
p, blockquote 48,0,0,0,0 ->
Jaiotza independenteekin glukosa mailak 2 orduz kontrolatzen dira eta hipogluzemiak eta hipogluzemiak izateko baldintza batekin joera izaten da, ordubetez. Emakume bat intsulina terapia izan bazen haurdunaldian, droga erditzean infusomatarekin ematen da. Dieta terapia berarekin nahikoa balitz, intsulina erabiltzeko erabakia gluzemia mailaren arabera hartzen da. Zesarearekin batera, jarraipen glikemikoa beharrezkoa da ebakuntza egin aurretik, umea kendu aurretik, plazenta kendu eta gero 2 orduz.
p, blockquote 49,0,0,0,0 -> p, blockquote 50,0,0,0,1 ->
Diagnosi gestazionala hauteman eta haurdunaldian gaixotasunaren kalte-ordaina egonkorra lortuz, amaren eta haurraren pronostikoa ona da. Hala ere, haur jaioberriek haurren heriotza arriskua dute eta neonatologo eta pediatraren jarraipen estua behar dute. Emakume batentzat, ordea, haurdun dagoen diabetearen ondorioak zenbait urtetan gerta daitezke 2 motako diabetesa edo prediabetesaren ondorioz.
Nola sortzen da diabetesa gestazionala?
Ez dago batere iritzirik diabetea haurra izatearen garaian zergatik garatu den. Emakumeen gorputza berregituratzearekin batera, fetuaren bizitza eta garapena mantentzeko beharrarekin jokatzen duela uste da.

Haurdunaldian diabetesa gestazionala dieta zorrotza behar du.
Haurra plazenta horrekin elikatzen da aldi honetan. Gorputzak fetuaren hazkundea eta garapena bultzatzen duten hormonak sortzen ditu, baita itxaropenaren amarengan intsulinaren ekintza blokeatu ere. Ondorioz, janariarekin hornitutako azukre guztiak ez dira apurtzen. Pankrea ez da intsulina gehiago sortzeko gai. Honek diabetearen ezaugarria hipergluzemia garatzea dakar.
GDM arriskuak faktoreen arabera zehazten dira:
- handitu gorputzaren pisua
- pisua gehitzea gestazioan zehar, balio normalen gainetik,
- 25 urte baino gehiago
- GDM presentzia aurreko haurdunaldietan,
- diabetesa senide hurbiletan.
Intsulina gabezia garatzeko probabilitatea baldintza hauek bakarrik zehazten da. GDM agerraldian laguntzen duten beste faktore batzuk daude.
Nolakoa da diabetesa gestazionala
GDMren sintomak ez dira lehen edo bigarren motako diabetes mellitusaren agerpenetatik aldentzen. Egoera honen presentzia susma dezakezu seinale hauen bidez:
- pisu azkar igotzea itxurazko arrazoirik gabe,
- egarri etengabea
- gernu irteera handiagoa
- jateko gogoa
- ongizatearen hondatze orokorra.
Sintoma horiek agertzen direnean, haurdun dagoen emakumea bere medikuarekin harremanetan jarri behar da lehenbailehen.
Haurdun dauden emakumeen diabetesa
Seme-alaba bat jasotzeko aldian emakumeek aldizka azterketa bat egin beharko lukete, besteak beste, odol glukosa maila zehaztea. Bereziki garrantzitsuak dira analisi honen emaitzak 24-28 astez. GDM garatzeko predisposizioa duten gaixoen kasuan, medikuek preskribatu gabeko odol azukre maila osagarriak agintzen dituzte.
Odola urdaileko huts batean hartzen da eta, ondoren, emakume bati edalontzi bat ur edalontzia ematen zaio. Bigarren aldiz odola hartzen dute ordubete ondoren. Bi proba horietan odol glukosa maila baimendutako balioak gainditzen baditu, gaixoari diabetesa gestazionala diagnostikatzen zaio.
GDMren efektu posibleak
Baldintza hau identifikatzerakoan, hipergluzemiari aurre egiteko neurriak hartu behar dira lehenbailehen. Bestela, haurdun dagoen emakume batek zuzendu ez duen diabetesa ondorioak ekar ditzake:
- 4 kg baino gehiagoko gorputzaren pisua duen haurraren jaiotza makrosomia da. Hori dela eta, erditzea askoz ere zailagoa da, lesioen arrisku handia dago eta, horretarako, zesareari buruzko atala behar dute.
- Lan premiaren agerpena, arnasketa ezinegonaren sindromearen garapena, haurtzaroan arnas aparatuaren garapen nahikoa ez duena.
- Haurtxoan jaiotako hipogluzemia.
- Haurdunaldian preeklampsia eta bestelako konplikazioak garatzeko aukera handiagoa. Baldintza hauek fetuaren arriskua ere badute.

Diagnosi gestazionalaren diagnostikoa bularreko odol azukrea eta jan ondoren egindako azterketan oinarritzen da.
Zerrendan agertzen diren konplikazioak bertaratutako medikuaren jarraibideak soilik saihestu daitezke.
Diagnosi gestaziorako tratamendua
Haurdun dagoen emakume baten hipergluzemia zuzentzea droga ez diren metodoekin hasten da:
- dieta,
- ariketa,
- odol azukrearen kontrola.
Dieta terapia da diabetesa gestazionalaren tratamenduaren norabide nagusia. Honek zera esan nahi du:
- Oso erraz digeritzen diren karbohidratoen dietatik baztertzea - gozokiak, azukrea, zukuak, eztia, labean.
- Edulkoratzaileei uko egitea, fruktosa duten produktuak barne, haurdunaldian eta edoskitzea debekatuta baitaude.
- Gehiegizko pisua duten emakumeak gantzak kontsumitzen dituzte, janari prozesatuak, maionesa eta hestebeteak erabat baztertzen dituzte.
- Nutrizio zatikatua - egunean 4 eta 6 aldiz zati txikietan janaria gomendatzen da. Gose greba ez da onartu behar.
Kontraindikaziorik ez duten gaixoei baimenduta dago jarduera fisikoa. Odoleko azukre maila normalizatzeko, nahikoa da egunero aire freskoan ibiltzea 30 minutuz, ur gimnasia egiteko. Presio arteriala areagotzen duten ariketak debekatuta daude, umetokiko hipertonikotasuna sor dezaketelako.
Horrekin batera, eguneroko egunkari bat gordetzea gomendatzen da, non adierazi behar duzun:
- Odolaren glukosa maila otorduak baino lehen, eguneko otorduak ordubetez. Oheratu baino lehen ere beharrezkoa da adierazle hau erregistratzea.
- Kontsumitutako janariak eta jakiak.
- Proba-banda bereziak egonez gero - goizean zehaztutako gernu-zetonen maila.
- Goizeko eta arratsaldeko odol presioa - adierazle horrek ez du 130/80 mm RT gainditu behar. Art.
- Fetuaren jarduera motorra.
- Emakume baten gorputz-masa.
Hala nola, egunkari bat mantentzeak osasun egoeraren balizko desbideraketak jarraitzeko balioko du sintomak hasi aurretik. Medikuak haurdunaldia hobeto kontrolatzeko ere beharrezkoa da.
Droga ez den tratamenduaren eraginkortasun nahikoa izanez gero, emakume bati endokrinologoarekin kontsultatu behar zaio. Odol glukosa maila altuak mantentzen badira, intsulinaren prestaketak adierazten dira. Botikaren dosifikazio egokia aukeratuta segurua da emakumeentzat. Intsulinak ez du plazenta zeharkatzen eta, beraz, ez du fetuaren kalterako.
Bidalketa GDM-n
Diabetes mellitus gestazionalaren diagnostikoa egin ondoren, emakume bakoitzak entregatzeko metodorik egokiena hautatzen du. Azken azterketa 38 astetan burutzen da, emaitzen arabera, medikuak erditze posibleak zehazten ditu.
GDM-rekin ez da haurdunaldia 40 aste baino gehiago luzatzea gomendatzen. Horrek nabarmen areagotzen du haurraren konplikazio probabilitatea, une honetan plazenta erreserbak gutxitzen direlako, eta haustura gerta liteke jaiotzean. Hori dela eta, 38 eta 40 aste bitarteko epea entregatzeko epe egokiena da.
Gomendioak entrega ondoren
Erditu ondoren, GDM duten emakumeek honako hauek egin beharko lituzkete:
- Intsulina terapia egin bada, bertan behera utzi.
- Beste hilabete eta erdi dieta bat jarraitzeko.
- Odolaren glukosa-maila kontrolatu jaiotzetik hiru egunetara.
- Erditzearen ondorengo 6-12 asteetan - endokrinologoarekin kontsultatu, egin ezazu azterketa osagarria karbohidratoen metabolismoa ebaluatzeko.
Diabetes mellitus gestazionala diagnostikatu duten emakumeek neurriak hartu beharko dituzte ondorengo haurdunaldiak planifikatzerakoan, patologia hori berriro garatzeko aukerak murrizteko.

GDMaren ondorio larriak saihesteko, emakume batek aldizka kontrolatu behar du bere odol glukosa maila.
GDM duten amek jaiotako haurrek 2 motako diabetesa garatzeko aukera handiagoa dute. Hori dela eta, bizitzan zehar endokrinologo batek ikusitako azukre gutxi duen dieta bat atxiki beharko lukete.
Diabetesaren prebentzioa haurdun dauden emakumeetan
Intsulina gabezia garatzen laguntzen duten faktoreen presentzia jakinda, egoera patologiko horren probabilitatea murriztu dezakezu.
GDM garatzea saihesteko, prebentzio neurriak errespetatzea gomendatzen da emakume guztiei:
- Oso erraz digeritzen diren karbohidratoak baztertzen dituen dieta, gantzak eta gatza erabiltzea mugatuz.
- Gorputzaren pisua normalizatzea - haurdunaldiaren aurretik egitea komeni da.
- Jarduera fisiko erregularra, aire freskoan ibiltzen da.
- Diabetea duten senideak badituzu, urtean behin kontrolatu zure barazki odol glukosa eta jan ondoren.
Diabetes mellitus gestazionala gestazio garaian garatu daitekeen gaixotasuna da. Hyperglycemia arriskua da, bai amaren eta bai fetuaren konplikazio ugari garatzeko. Beraz, garrantzitsua da odol glukosa maila normalizatzera zuzendutako neurriak hartzea. Dieta eta ez diren beste metodo batzuk eraginkorrak ez badira, kontsumitzen den karbohidratoen arabera intsulina erabiltzea adierazten da.
Zein da haurdunaldian gestazio diabetesa arriskutsua? GDM diagnostikoa eta tratamendua.
Haurdunaldian gaixotasun kronikoak okertzen dira edo aurretik ezezagunak diren arazoen seinaleak ager daitezke. Diagnosi gestazionala arazo bat izan daiteke.

Osasunaren Mundu Erakundearen sailkapenaren arabera, "diabetesa gestazionala" haurdunaldian detektatutako diabetesa da, baita glukosaren tolerantzia narriadura ere (gorputzak glukosaren pertzepzioa). Bere arrazoia zelulek intsulinarekiko duten intsulinarekiko (intsulinarekiko erresistentzia )arekiko sentikortasun murriztua da, odolean haurdunaldiko hormonen eduki handiarekin lotuta. Erditu ondoren, odol azukre maila normalean itzultzen da. Hala ere, ezin da baztertu haurdunaldian 1 motako eta 2 motako diabetesa garatzeko probabilitatea. Gaixotasun hauen diagnostikoa jaiotzaren ondoren egiten da.
Ikerketa anitzetako datuak aztertzerakoan, medikuek ondorioztatu zuten haurdun dauden emakumeek% 50 baino gehiago diabetesa egiazko diabetea garatzen dutela geroago.
Zein dira GDM garatzeko arrisku faktoreak?
- Gehiegizko pisua, gizentasuna
- Diabetesa erlatiboa berehalako familian
- 30 urtetik gorako haurdunaldia
- Historia obstetrikoa kargatuta:
- Aurreko haurra 4.000 gramo baino gehiago pisatzen zuen
- GDM aurreko haurdunaldian
- Desoreka kronikoa (hasierako eta beranduko okerrak)
- polyhydramnios
- stillbirth
- Malformazioak aurreko haurrengan
Zein da diabetesa gestazio arriskutsua?
Diagnosi gestazionala egoera kliniko gehienetan 16 eta 32 aste artean garatzen da. Karbohidratoen metabolismoaren urraketak, lehenago identifikatuak, normalean, aurrez oharkabeko aurre-gestazionala ("haurdunaldiaren aurreko") diabetesa aipatzen da.
Jakina, hobe da haurdunaldiaren aurretik gaixotasun kronikoei buruz ikastea eta, orduan, horiek ahalik eta gehien konpentsatzeko aukera egongo da. Hori dela eta, medikuek gomendatzen dute haurdunaldia planifikatzea. Haurdunaldirako prestatzeari dagokionez, emakume batek oinarrizko azterketa guztiak egingo ditu, diabetearen identifikazioa barne. Karbohidratoen metabolismoa urratzen bada, medikuak tratamendua aginduko du, gomendioak emango ditu eta etorkizuneko haurdunaldia segurtasunez aurrera egingo du eta haurra osasuntsu jaioko da.
Diabetesak (gestazionalak zein bere beste forma batzuk) zailtzen duen haurdunaldia kudeatzeko baldintza nagusia odol-glukosa maila mantentzea da, barruti normalen baitan (3,5-5,5 mmol / l). Bestela, ama eta haurra oso baldintza zailetan daude.
Zerk mehatxatzen du ama? Jaio aurreko erditzeak eta erditzeak posible dira. Gestosia garatzeko arrisku handia (diabetearekin maizago eta lehenago garatzen da - 30 aste arte), hidramnion, eta, beraz, gutxiegitasun fetoplazentea eta fetuaren desnutrizioa. Agian ketoacidosi diabetikoaren garapena (glukosaren eta zetona gorputzen odolean kontzentrazioaren gorakada handia duen baldintza), tratamendu genitaleko infekzioak, bi aldiz maizago erregistratzen direnak eta fetuaren infekzioa eta erditze goiztiarra eragiten dituztenak. Ikusmen urria, giltzurruneko funtzioa, odol-fluxua areagotzea plazentaren ontzien eta beste batzuen emaitza da. Emakume batek lanaren ahultasuna sor dezake, eta horrek, klinikoko pelbisa estuarekin eta fetu handiarekin konbinatuta, zesareak atalean entregatzea ezinbesteko izango du. Diabetesa duten emakumeetan, ohikoagoak dira ondorengo aldian konplikazio infekziosoak.
Haurrarentzako arriskuak
Karbohidratoen metabolismoaren ezaugarriak amaren eta haurraren artean, fetuak amaren glukosa jasotzen du, baina ez du intsulina jasotzen.Horrela, hipergluzemia (gehiegizko glukosa), batez ere lehen hiruhilekoan, fetuak oraindik bere intsulina ez duenean, fetu malformazio desberdinak garatzen ditu. . 12 aste igaro ondoren, etorkizuneko haurraren gorputzak intsulina garatzen duenean, hiperinsulinemia garatzen da, eta horrek asfixia eta lesioak garatzea mehatxatzen du erditzean, arnasketa ezinegona (arnas atsekabearen sindromea) eta jaioberrien baldintza hipogluzemikoak.
Ba al dago modurik zailtasun horiek ekiditeko? Bai. Garrantzitsuena arazoaren kontzientzia eta bere zuzenketa puntuala da.
GDM diagnostikoa haurdunaldian
Diagnosi gestazionalaren diagnostikoko lehen puntua bere garapenaren arriskuaren ebaluazioa da. Emakume bat antenatal klinikan izena ematerakoan, hainbat adierazle ebaluatzen dira, adibidez, haurdun dagoen adina eta pisua, historia obstetrikoa (aurreko haurdunaldietan diabetesa gestazionalaren presentzia, 4 kg baino gehiagoko pisua duten haurren jaiotza, erditzea eta beste batzuk), familiako historia (diabetearen presentzia senideak) eta abar. Hurrengo taula hau da:
| parametroak | Arrisku handia | Arrisku moderatua | Arrisku txikia |
| 30 urtetik gorako emakumearen adina | Bai / ez | bai | 30 baino gutxiago |
| 2. motako diabetesa senide hurbiletan | bai | no | no |
| GDSen historia | bai | no | no |
| Glukosarekiko tolerantzia narriatua | bai | no | no |
| Glukosuria aurreko haurdunaldian edo emandakoetan | bai | Bai / ez | no |
| Hydramnion eta fruta handien historia | Bai / ez | bai | no |
| Historian 4.000 g edo gehiagoko pisua duen haurraren jaiotza | Bai / ez | bai | no |
| Haurdunaldi honetan pisu igoera azkarra | Bai / ez | bai | no |
| Gehiegizko pisua (> idealaren% 20) | Bai | bai | no |
Arreta eman dezagun "4 kg baino gehiagoko haurra duen jaiotza" parametroari. Ez da kasualitatea diabetesa gestazionalaren arriskuen ebaluazioan sartzea. Halako haurtxo baten jaiotzak etorkizuneko egiazko diabetesa eta gestazionalaren garapena adierazten du. Hori dela eta, ikuskeraren etorkizunean, odolean azukre maila planifikatu eta etengabe kontrolatu behar da.
Diabetesa garatzeko arriskua zehaztu ondoren, medikuak zuzendaritza-taktika aukeratu du.
Bigarren urratsa odol laginketa da, azukre maila zehazteko. Haurdunaldian hainbat aldiz egin beharko litzateke. Gutxienez glukosa-edukia 5 mmol / l gainditu bada, beste azterketa bat egiten da, hots, glukosa-tolerantziaren proba.
Noiz jotzen da proba positiboa? 50 glukosako karga duen proba bat egitean, glukemia maila sabeleko huts batean kalkulatu da eta ordubete igaro ondoren. Bukosa glukosa 5,3 mmol / L baino handiagoa bada eta ordu 1 baten balioa 7,8 mmol / L baino handiagoa bada, orduan 100 g glukosako proba egin beharko da.
Diagnosi mina gestazionala diagnostikatzen da, glukosa barazkikoa 5,3 mmol / l baino handiagoa bada, ordu bat igaro ondoren 10,0 mmol / l baino handiagoa bada, 2 orduren buruan 8,6 mmol / l baino handiagoa bada, 3 orduren buruan 7,8tik gora dago. mmol / l. Garrantzitsua: adierazleetako bat bakarrik handitzeak ez du diagnostikorik sortzen. Kasu honetan, proba berriro errepikatu behar da 2 aste igaro ondoren. Horrela, 2 adierazle edo gehiagoren gehikuntzak diabetesa adierazten du.
Proba-arauak:
- Azterketa egin baino 3 egun lehenago, haurduna bere ohiko dietan dago eta bere ohiko ariketa fisikoari atxikitzen zaio
- Proba goizean egiten da urdaileko huts batean (gauean barau egin ondoren gutxienez 8 orduz).
- Urdail huts batean odol lagina hartu ondoren, gaixoak glukosa soluzio bat edan beharko du, 75 gramo lehor disolbatuta 250-300 ml uretan disolbatuta, 5 minutuz. Odol azukrea zehazteko bigarren odol lagina hartzen da glukosa kargatu ondoren 2 ordu.
Glicemia normalak:
- barazki glikemia - 3,3-5,5 mmol / l,
- glikemia bazkariak baino lehen (basala) 3,6-6,7 mmol / l,
- glikemia, 5.0-7,8 mmol / l jan ondoren 2 ordu jan ondoren,
- glicemia ohera joan aurretik 4,5-5,8 mmol / l,
- glikemia 3,00 5,0-5,5 mmol / L-tan.
Ikerketaren emaitzak normalak badira, azterketa haurdunaldiaren 24-28 astetan errepikatzen da, hormona-aurrekariak aldatzen direnean. Lehenagoko faseetan, GDM askotan ez da hautematen eta 28 asteren ondoren diagnostikoak ez du beti fetuaren konplikazioak garatzea ekiditen.
Hala ere, haurdun dauden emakumeak ez dira odol azukre altuarekin soilik aurrez aurre. Batzuetan, odol azterketak "erakusten" du hipogluzemia - odol azukre txikia. Gehienetan, hipogluzemia barau garaian garatzen da. Haurdunaldian, zelulek glukosaren kontsumoa handitu egiten da eta, beraz, ez da baimenduko otordu luzeak egitea, eta inola ere ez da "eseri behar" pisua galtzera zuzendutako dieta batean. Zenbaitetan, azterketetan muga-balioak aurki daitezke beti gaixotasuna garatzeko arrisku handiagoa adierazten dutenak; beraz, beharrezkoa da odol kopurua zorrotz kontrolatzea, medikuaren gomendioak atxikitzea eta espezialista batek agindutako dieta jarraitzea.
Diagnosi gestazionalaren tratamenduari buruzko hitz batzuk
Diabetesa duen haurdun dagoen emakumeak glikemia autokontrolatzeko metodoa menperatu behar du. Kasuen% 70etan, diabetesa gestazionala dietaren bidez zuzentzen da. Izan ere, intsulina ekoizpena gertatzen da, eta ez da intsulina terapiarik behar.
GDMren dietaren printzipio nagusiak:
- Eguneroko dieta karbohidratoak, gantzak eta proteinak banatu behar dira-% 35-40,% 35-40 eta% 20-25, hurrenez hurren.
- Pisu gehiegizko baldintza kalorikoetan 25 kcal izan behar dira pisu 1 kg bakoitzeko edo 30 - 35 kcal 1 kg bakoitzeko pisu normalean. Gehiegizko pisua duten emakumeei gomendioak ematen zaizkie nola murrizteko edo egonkortzeko. Beharrezkoa da kaloria kontsumoa arreta berezia murriztea, neurri gogorrak hartu gabe.
- Oso erraz digeritzeko karbohidratoak, hau da, edozein gozokiak, eguneroko menutik kanpo daude.
Emakume osasuntsu batek alarma jo behar du gozokiak nahi baditu? "Gozokien maitasuna" ohartarazi beharko luke azterketetan aldaketak baldin badira. Nolanahi ere, dieta gomendioekin bat egin beharko zenuke eta ez da gehiegi gozokiekin edo beste edozerrekin. Gogoratu behar duzu, "zerbait gozoa" maizago jan nahi duzula, besterik gabe, jai egunean bakarrik nahi izateagatik. Beraz, fruitu "gozoak" ordezkatu daitezke. - Dieta zuntz (fruta eta barazki) eta proteina aberastuz kontsumitzen den koipe kopurua 1,5 g / kg murriztea.
Dieta batekin glicemia maila zuzentzea ezinezkoa bada, intsulina terapia beharrezkoa da, arretako medikuak kalkulatu eta titulatu duena (egokitu).
Diagnosi gestazionala deitzen zaio ez baita haurdunaldian ageriko (manifestatzen) delako. Honen beste ezaugarri bat da bere sintomak erditzea ondoren desagertu egiten direla. Hala ere, emakume batek haurdunaldian diabetesa gestazionala jasan badu, benetako garatzeko arriskua 3-6 aldiz handitzen da. Hori dela eta, garrantzitsua da erditzea ondoren emakumearen jarraipena egitea. Jaio ondorengo 6 asteetan, amaren karbohidratoen metabolismoaren egoera aztertzea derrigorrezkoa da. Aldaketarik aurkitzen ez bada, kontrola hiru urtean behin ematen da, eta glukosa-tolerantzia narriadura izanez gero - urtean elikadura-gomendioak eta behaketa igortzea.
Kasu honetan, ondorengo haurdunaldi guztiak zorrotz planifikatu beharko lirateke.
Zein da diabetesa gestazio arriskutsua?
Gaixotasunaren arriskua bikoitza da. Lehenik eta behin, gaixoaren berak gorputzean duen eraginaz gogoratu behar duzu. Are garrantzitsuagoa den faktorea fetuaren eragina da. Haurdun dagoen emakumearen diabetesa gestazionalak gestosia (haurdunaldiko toxikosi), preeklampsia sindromea (hipertentsio arteriala eta giltzurruneko funtzioa okertzea) eragin ditzake. Bestela, diabetesa ez da amak mehatxu larria dakar. Haurdunaldian azukreen adierazleen balioak ez dira normalean 2 motako diabetesa bezain altuak izaten. Haurdunaldia oso epe laburra izaten da, bizitza arriskuan dauden konplikazio larriak izaten baitira. Baina ez da diabetesa gestazionalaren tratamenduarekin tratatzen, orduan endekapena da 2 motako diabetesa osoarekin. Bizitza osoan pertsona batek gorrotoko duen gaixotasuna da hau, eta bertatik ez da erraza izango.
Haurraren ondorioak
Baina arrisku nagusia fetuaren eragina da. Kontua da glukosa askatasunez igarotzen dela plazentziaren hesiaren bidez. Haurdunaldiaren hasieran, fetuak oraindik ez du bere pankrea eratu. Hori dela eta, amaren pankreako beta zelulak bolumen bikoitzean funtzionatzen dute, intsulina ekoizten dute beraientzat eta haurrarentzat. Denborarekin, egoera aldatu egiten da, haurdunaldiaren amaieran, haurraren intsulina ekoizten duten zelulak funtzionatzen hasten direlako. Hala ere, fetuaren odolean glukosa gehiegi baldin badago, orduan gainbultsarekin lan egiten dute. Ondorioz, jaioberri batek pankreako gutxiegitasuna eta 1 motako diabetesa garatu ditzake.
Fetoari emandako gehiegizko glukosak beste ondorio desatseginak sor ditzake. Gehiegizko glukosa adiposozko ehun bihurtzen da eta haurraren masa normala gainditzen hasten da. Baliteke gorputzaren zati batzuk handitzea, beste batzuk normala izaten jarraituko duten bitartean. Eta horrek amarena jaiotza zailtasunarekin eta haurra jaiotza-lesioarekin mehatxatzen du. Garezur eta bizkarrezurraren lesio arriskutsuenak. Batzuetan, haurdun dagoen emakume batek ezin du bere kabuz haurtxo bat erditu eta zesareari buruzko atala izan behar du. Halaber, fetuaren garapenaren hipoxia gisa, sistema kardiobaskularrak, digestio-sistemak eta surfactant eza (arnas aparatua babesten duen substantzia) garatzea ere posible dira. Horrela, diabetesa gestazionala duten amek jaiotako haurtxoen heriotza nabarmen handitzen da.
Horrez gain, haur jaioberri batentzat, GDM-k pisatutako haurdunaldia hauxe da:
- gorputzaren proportzioak urratzea,
- ehunen hantura,
- jaundice,
- hypoglycemia.
Haurdun dauden emakumeen diabetesa
Gorputzean aldaketa hormonalekin lotutako diabetearen gestazio seinaleak, normalean, haurdunaldia hasi eta berehala ez dira agertzen, 20garren astetik aurrera baizik. Egia da, haurdun dagoen emakumeak diabetes mellitus ezkutatu izan balu kontzepzioaren aurretik, orduan horrek ere eragin negatiboa izan dezake fetuaren garapenean.
Diagnosi gestazionalaren presentzia antzemateko modu bakarra dago: azukrearen odol azterketa. Izan ere, haurdunaldian diabetesa sintomak askotan falta dira, izan ere, odol azukrearen hazkunde nahiko txikiak daude. Eta sintomak agertzen badira (egarria, maiz urination, nekea, larruazala azkura, jateko gogoa areagotzen da), normalean toxikosi, dieta nahasteak, aldaketa hormonala, estresa eta abar agertzen dira.
Emakume haurdunetan diabetesa latza detektatzeko, azukrearen odol azterketak egin behar dira. Haurdunaldian azukrearen odol azterketak hiru aldiz egiten dira. Lehenengo aldia - erregistratzean, bigarrena - bigarren hiruhilekoan (24-28 astean), hirugarrena - jaiotzetik gutxira. Lehen probaren adierazleak maiztasun normaletik kanpo badaude, bigarren proba bat egiten da.
Odola sabelean hartzen da goizean. Proba egin aurretik, ahalegin fisikoa saihestu behar da, botikak hartuz.
Haurdunaldian azukrea lortzeko odola ildo batetik hartzen da normalean, hatz-laginketan lortutako emaitzak ez baitira batere informatzaileak.
Haurdun dauden emakumeentzako glukosa-arauaren balioa 5,1 mmol / l baino txikiagoa da. 5,1-7,0 mmol / l adierazleekin, GDM diagnostikatzen da. Arauarekiko desbideratze handiagoa izanik (7,0 mmol / l baino gehiago), badaude arrazoi bat 2 motako diabetesa agerian dagoela (hau da, lehenengo aldiz diagnostikatua).
Gainera, glukosaren tolerantzia proba egin daiteke. Proba honekin, pazienteari glukosa edalontzi bat ematen zaio (normalean 75 g glukosa 300 g ur bakoitzeko) urdaileko huts batean, eta odol azterketa 2 ordu igaro ondoren egiten da.Tarte horretan, pazientea elikagai, edari eta ariketa fisikoetan ere kontraindikatuta dago. GDM 8,5 mmol / L baino gehiagoko tasetan diagnostikatzen da.
Diabetesaren beste proba batzuk:
- hemoglobina glikatuaren analisia,
- kolesterolarengatik
- azukrea gernuan
- odol azterketa biokimikoa,
- gernu analisia Nechiporenkoren arabera,
- emakumezkoen hormonen maila aztertzea.
Fetoaren ultrasoinuak eta KT-ak, plazentaren dopplerografia ere egin daiteke.
Dieta gestazionalarentzako dieta
Hala ere, intsulinara jotzen dute soilik tratamendu metodo bat, dieta, eraginkorra ez bada. Beste diabetes mota batzuekin gertatzen den bezala, GDMren dietaren helburua batez ere odol glukosa jaistea da. Dieta "bigunak" baino ez dira onartzen, karbohidratoen murrizketa neurriarekin, ketoacidosia arriskua handitzen baita eta horrek karbohidraturik gabeko dietak sor ditzake. Ez dugu ahaztu behar fetuaren garapena normala izan behar dela eta horretarako beharrezkoak diren mantenugai guztiak jaso behar dituela. Beraz, dieta orekatua izan beharko litzateke.
Debekatuta daude gozogintza, azukrea, gozokiak, gozoki gozoak, azukre-maila handia duten zukuak, fruta gozoak, gantz saturatuak dituzten produktuak - margarina eta bertan prestatutako platerak, edari gozoak (kafea eta tea azukrea barne) debekatuta daude. Pasta, patatak (egosia ere) mugatu beharko lirateke. Haragi eta hegaztietatik komeni da gantz gutxiko barietateak aukeratzea (txahal, indioilar). Zuntzetan aberatsak diren elikagaien kontsumoa handitzea gomendatzen da, batez ere barazkiak.
Eguneroko kontsumo kalorikoak ez du 1800 kcal baino gehiago izan behar. Karbohidratoen, gantzak eta proteinen erlazio optimoa% 45,% 30 eta% 25 da. Nahikoa edan behar duzu egunean gutxienez 1,5 litro.
Dieta ere garrantzitsua da. Gutxitan eta gutxitan egon behar da (3 otordu nagusi eta 2-3 pintxo), ez jan gehiegi.
Hipogluzemia izanez gero (intsulina terapia egiten ari direnentzat), gomendagarria da produktu gozoren bat edukitzea, adibidez, sagar bat edo zuku botila bat, eta horrek azukre maila normaltasunera itzultzen lagunduko luke.
Medikuaren gainbegiratzea
Diagnosi gestazionalaren tratamendua batez ere etxean egiten da. Hala ere, azterketak egiteko derrigorrezko ospitalizazioa ere egiten ari da - lehen hiruhilekoan, 19-20 eta 35-36 asteetan. Kasu honetan, amaren eta fetuaren egoera zehazten da.
Gaixoak aldian behin gernua eman behar du ketonen gorputzen edukia zehazteko. Ketona gorputzen presentziak gaixotasunaren deskonpensazioa dagoela esan nahi du.
Diabetesa duten haurdunaldiak mediku batek kontrolatu beharko lituzke. Horretarako, beharrezkoa da ginekologoa eta endokrinologoa bisitatzea bi astean behin edo astean behin diabetesa deskonpensatzeko.
Autokontrola
Gogoratu behar da intsulinaren erabilerak gaixoak auto-jarraipen etengabea suposatzen duela. Hau da, haurdun dagoen emakumeak egunean zehar odolean glukosaren kontzentrazioa kontrolatu behar du. Gomendagarria da egunean gutxienez 7 aldiz egitea (gosaria, bazkaria eta afaria eta ordua baino lehen ordu bat eta ordu lehenago). Bestela, baldintza hipogluzemikoak izateko arrisku handia dago. Gaixoak dieta bakarrik badu, glukosa goizean sabel hutsean neurtzen da eta jan eta ordubetera.
Gainera, odol presioa, gorputzaren pisua etengabe kontrolatu behar da.
Ariketa fisikoak
Diagnosi gestazionala duen gaixo bati gehiegizko glukosa erretzen eta gorputzaren pisua murrizten laguntzen duten ariketa fisikoak egin daitezke. Hala ere, kontuan izan behar da haurdunaldiak ez duela kirol traumatikoik onartzen, fetuaren arriskuak izan daitezkeelako. Abdomeneko ariketak ere ez dira gomendagarriak.
Tratamendu egokia ematen bada, ondorio negatiboak falta dira normalean. Diabetesa erditzea normalean ondo doa, baina hainbat konplikazio ez dira baztertzen. Beharrezkoa bada, jaiotze goiztiarra, cesarean atala.
Gaixo gehienek gaixotasuna onartzen dute ondorio gabe eta diabetesa kentzen dute haurdunaldia amaitu eta berehala. Hala ere, GDM etorkizunean (hurrengo 15 urteetan) 2 motako diabetesa garatzeko arrisku handia (% 50 baino gehiago) adierazten duen kanpai kezkagarria da.Hau da, batez ere, beren pisua kontrolatzen duten eta kilo gehigarri dituzten amak. Hala ere, batzuetan GDM erditu ondoren 2 motako diabetesa oso-osoa bihurtzen da. Gaixoen% 10ean gertatzen da hori. Oso gutxitan ikusten da diabetesa gestazionala 1 motako gaixotasun bihurtzea. Haurdunaldia berriro gertatzen bada, orduan probabilitate handiak dituzten GDMen errekreazioa egongo da.