Diabetes haurdunaldian
Etapa honetan hipergluzemia baraua dago, egun osoan zehar, glukosuria eta diabetearen adierazpen klinikoak.
Helduen kasuan ez bezala, IDDM haurrengan aurrera doa azkar: gurasoek askotan nabaritzen dute sintoma triada nagusia agertzea - leuntzea, polidipsia eta pisua galtzea - diabetiko koma sortu baino 1-3 aste lehenago, eta bertan gaixotasuna diagnostikatzen da. Diabetesa ageriko lehenengo sintomak hasi zirenetik ketoakidosi garapena eskola-adineko haurrengan, normalean 2-4 aste pasatzen dira, haur txikietan - zenbait ordutatik egun batzuetara.
Diabetesaren seinale goiztiarrak, sintoma "handiak" garatu baino lehen, zenbait hilabetez ager daitezke, nekea, zorabioak, lo eskasa, gaixotasuna, ahultasuna. Pediatrak askotan adierazpen horiek guztiak diagnostikatu gabeko gaixotasun infekzio baten seinale gisa edo baldintza neurotiko gisa kontsideratzen dira. Zenbait haurrek, ekzema iraunkorra, furunkulosi, garagar, azkura genitala eta larruazala azkura nabaritzen dira diabetesa sintoma "handiak" agertu baino lehen. Haurren diabetesaren hasierako adierazpenak bat-batean miopia edo hipermetopia, hanka mina, giharren krampeak garatzen ari dira.
Zenbait haurrek, diabetesa detektatu baino lehen, gozokiekiko erakarpen handiagoa nabaritu zen, hau da, baldintza hipogluzemiko espontaneoekin lotzen da, askotan diabetesa ageriko manifestazioen garapenaren aurretik.
Diabetesaren hasierako faseetan hipogluzemia azken pankreak odol glukosa normalizatzeko azken saiakerekin lotzen du; izan ere, Langerhans uhartetxoen zati bat kaltetzean eta erregulazio humoral okertua egitean, intsulina kantitate desegokia odolean askatzea lortzen da. aurreko obesitatearekin duen gutxiegitasun erlatiboa). Gozokien beharra areagotzeaz gain, hipogluzemiaren agerpen nabarmenagoak egon daitezke (buruko mina, zuritzea, izerdia, ahultasun orokorra, batez ere urdail hutsean eta ariketa fisikoa egin ondoren, amesgaiztoko amesgaiztoak, kontzientzia galtzearekin batera eta hipogluzemiako convulsions).
Botikariaren lanaren ezaugarri psikologikoak
Hamarkada askotan medikuntzak eremu erakargarria izaten jarraitu du. Medikuntza unibertsitateetan lehia handia da. Inguru honetako lanbide interesgarriak dira, eta garrantzitsuena.
Kanpoko sudur jaitsiera errezeta, dosi egiaztapena
Sudurrean tanta substantzia toxikoekin. 1. Rp .: Solutionis Dicaini% 0,5 - 10 mlAdrenalini hydrochloridi (1: 1000) M. D. S. Sudurrean 5 tanta egunean 2 aldiz.
patogenia
Hesteetako birusak gorputzean sartzen dira goiko arnasguneetako eta digestioko mintzetan. Zenbait kasutan, infekzioaren atearen lesioan lesioaren eraldaketak gertatzen dira.
Zer da diabetesa gestazionala?
Diagnosi gestazionala haurdunaldiko karbohidratoen metabolismoaren nahastea da. Gaixotasuna ikuskeraren ondoren hasten da eta normalean haurra jaio ondoren desagertzen da.
Diagnosi gestazionala hipergluzemiak adierazten du. Irizpide eta algoritmo bereziak garatu dira haurdunaldian glukosaren metabolismoaren nahasteak diagnostikatzeko.
Obstetriko-ginekologoek diabetesa gestazionala erakusten dute errutina azterketak egiten dituzten bitartean antenatal klinikan. Diagnostikoa argitzeko, baliteke emakume batek endokrinologoa kontsultatu behar izatea.
Manifestuen diabetesa - tratamendu arrazionalaren irudi klinikoa eta printzipioak
Haurdunaldian, gaixotasun kronikoak larriagotu egiten dira emakumezkoetan eta gaixotasun larri berriak agertzen dira arretaz kontrolatzeko eta tratatzeko.
Glukosa-maila aztertzeko odol azterketak egin ondoren itxaroten duten ama askok jakingo dute deituriko diabetesa agerian garatu dutela.
Halako diagnostiko baten aurrean egon den haurdun dagoen emakumeak gaixotasun hau zer den, zein arriskutsu izan daiteke garatzen ari den fetuarentzat eta zer neurri hartu behar da gaixotasun honekin sortzen diren ondorioak erabat ezabatzeko edo minimizatzeko.
Erreferentzia azkarra
Diabetes mellitus gaixotasun endokrinoari deritzo, karbohidratoen metabolismoaren urraketa batek lagunduta, zeinean azukre kopuru handia pilatzen baita pertsona baten odolean. Glukosa maila altuak pixkanaka gorputzean eragin toxikoa izaten hasten dira.
Gaixotasun progresiboa izanik, gaixoak ikusmen arazoak ditu, giltzurrunak, gibela, bihotza, beheko mutuen lesioak eta abar. Haurdun dauden emakumeetan diabetesa mota desberdinak diagnostikatu daitezke.
Gehienetan, emakume itxaropentsuek diabetesa izaten dute, adibidez:
- aurre-gestazionala (kontzepzioaren aurretik emakume batean identifikatutako gaixotasuna),
- gestazionala (haurdunaldian gertatzen den eta normalean erditzearen ondoren pasatzen den gaixotasuna),
- manifestua (haurdunaldian diagnostikatutako gaixotasuna lehen aldiz, baina ez da erditu ondoren desagertzen).
Identifikatutako diabetesa duten emakumeek ulertu behar dute patologia horrek ez dituela haurra jaio ondoren utziko, baina, seguru asko, aurrera egingo dutela.
Arriskuan dauden ama gazteek aldizka kontrolatu beharko dute beren odol azukre maila, haien osasuna kontrolatu eta medikuak agindutako botikak hartu.
Diabetesaren ageriko odol azukrearen maila normalean azukre gestazionalarena baino askoz ere altuagoa da eta medikuak gaixotasuna diagnostikatzen eta zehazten duen gaixotasun mota zehazten laguntzen duten proben emaitzak dira.
Karbohidratoen metabolismoaren nahasteak eta, ondorioz, diabetesa agerikoaren garapena gehienetan faktore hauen eraginpean gertatzen dira.
- predisposizio genetikoa
- gaixotasun autoimmuneak
- gehiegizko pisua, gizentasuna,
- dieta eskasa,
- jarduera fisiko nahikoa,
- botika potenteak hartuz
- 40 urte baino gehiago
- barneko organoen okerrak (pankrea, giltzurrunak, etab.)
- nerbio nekeak, etab.
Haurdun dauden emakumeen diabetesa kausa zehatza zehaztea oso zaila izaten da. Hala ere, gaixotasun honek kontrol estua eta tratamendu egokia behar ditu.
Haurdun dauden emakumeen diabetesa agerikoa da:
- urination maiz,
- hantura handitu
- egarri etengabea
- aho lehorra
- jateko gogoa
- konortea galtzea
- pisu igoera azkarra
- azala lehorra
- gernu-traktuko gaixotasun infekziosoen garapena (zistitisak, uretritisak, etab.),
- odol hodiekin arazoak eta abar.
Haurdun dagoen emakume batek bere medikuaren berri eman behar du sintoma horietakoren bat gertatutakoa konplexuan edo banan-banan, kexak oinarritzat hartuta, medikuak diabetesa ageriko diagnostikoa baieztatzen edo uxatzen laguntzeko beharrezko probak aginduko dizkio pazienteari.
Edozein motako diabetesa arriskutsua da haurdun dagoen emakumearentzat eta baita eramaten duen fetuarengatik ere.
Haurdunaldian diabetesa manifestuak honako ondorioak ekar ditzake:
- gehiegizko irabazia gorputzaren fetuaren pisuan (ondorioz, erditzearen eragina izan dezake eta amaren perineoa haustea eragin dezake),
- fetuaren barne-organoen malformazio larriak,
- hipoxia fetala,
- jaiotza goiztiarra eta abortua espontaneoa,
- diabetesaren garapena jaioberri batean.
Haurdunaldian diabetesa agerikoa diagnostikatu duen emakumeak batez ere kontuz ibili behar du ondorengo aldian.
Ama gazte batek ulertu behar du identifikatutako gaixotasuna ez dela denborarekin desagertuko, baina aurrera egingo duela soilik, negatiboki eragingo baitu gorputzaren ongizate orokorrean. Horregatik, adituek gomendatzen dute emakume jaioberriei prebentzioko azterketa medikoa egitea eta, beharrezkoa izanez gero, endokrinologoarekin hitzordua egitea.
Diagnostikoa diagnostikatu duten itxaropentsuek haurdunaldian zehar odol glukosa maila kontrolatu beharko lukete.
Horretarako, emakumeek proba-banda bereziekin glukometroak erabil ditzakete.
Gainera, haurdun dauden emakumeek aldizka odola eman behar dute klinika batean, glukosaren tolerantzia test bat egin behar dute eta analisi bat ere egin behar dute glukatutako hemoglobinaren kasuan.
Neurri horiek guztiak pazienteari lagunduko diote odolean azukre kantitatearen aldaketen jarraipena egiteko, eta, okerren bat izanez gero, konplikazioak eta ondorio negatiboak saihesteko neurriak hartzen dituzte.
Diabetea eta bere sintomak kentzeko, haurdun dagoen emakume batek dieta baxuko karbono berezi bat atxikitu beharko du eta jarduera fisiko arina egin behar du (normalean medikuek beren pazienteei gehiago ibiltzeko gomendatzen diete, igerilekura joateko, yoga egiteko eta abar).
Horrelako erregimen bati atxikitzen zaion bi aste igaro ondoren, glukosa maila jaisten ez bada, itxaropentsu amak aldizka intsulina injektatu beharko du. Diabetesa agerikoa den kasuetan, emakume batek ospitalizazioa behar dezake.
Haurdunaldian, itxaropentsu diren amek debekatuta dute azukrea gutxitzen duten pilulak hartzea garatzen ari den fetuan hipogluzemia izateko arrisku handia dutelako.
Erditu ondorengo bizitza
Diabetes mellitus agerikoaren ezaugarri nagusia zera da: halako gaixotasun batekin, diabetesa gestazionalak ez bezala, emakumearen odolean glukosa-maila ez dela jaitsi erditzea.
Ama gazte batek azukrea etengabe kontrolatu behar du, endokrinologo batek behatu eta agindutako dieta betetzen jarraitzen du.
Gorputz pisua handitu duten emakumeek behin betiko pisua galtzen saiatu behar dute.
Ama gazteak diabetesa agerikoari ere jakinarazi behar dio pediatra. Haurren mediku batek faktore hori hartuko du kontuan eta bereziki zainduko du jaioberriaren karbohidratoen metabolismoa. Emakumeak beste haur bat erditzea erabakitzen badu denboraren buruan, gorputzaren azterketa osoa egin beharko du planifikazio fasean eta ginekologo eta endokrinologoaren aholkuak jaso beharko ditu.
Prebentzioa
Arriskuak murrizteko edo diabetesa ageriko garapena guztiz eragozteko, emakumeak haurdunaldia baino lehen bizimodu osasuntsu bat eraman behar du eta ondorengo gomendioak jarraitu.
- behatu dieta, ez jan gehiegi,
- jan elikagai osasuntsuak (barazkiak, haragi gihartsua, esnekiak eta abar),
- gutxiagotu dietako karbohidrato sinpleak (gozokiak, edari karbonatuak, pastelak ...)
- utzi ohitura txarrak, utzi erretzeari, ez edan alkoholik,
- ez gehiegizko lana
- saihestu estresa, nerbio-tentsioa,
- kirola egin, ariketa fisikoak aldizka egin,
- aldian behin azterketa medikoak egin eta odol azukrearen azterketa egin.
Lotutako bideoak
Haurdunaldian diabetesa agertzea arazo larria da emakumearen bizitzan. Halako gaixotasun bati aurre egiteko eta gero eta handiagoa ez den fetuaren kalterako, itxarote amak medikuaren arretarako jarraibide eta gomendio guztiak jarraitu beharko ditu. Diagnosi honekin garrantzitsuena ez da gaixotasuna ihes egiten uztea, zure ongizatea arretaz kontrolatzea baizik.
Ez dago iruzkinik
Postpartum zaintza diabetesa gestazionala duten emakumeak
Erditu eta berehala, diabetes mellitus gestazionala duten emakume guztiek intsulina erretiratuko dute erabiltzen badira. Gaixo amatasun ospitalean dagoen bitartean, hainbat aldiz kontrolatzen da odol azukrearen bidez. Normalean, entrega egin ondorengo lehen egunetan, karbohidratoen metabolismoa guztiz normalizatzen da. Hala ere, emakumea endokrinologoak erregulartasunez ikusi beharko du bizilekuan. 2. motako diabetesa hobetzeko, beharrezkoa izango da etorkizunean dieta hipokalorikoa jarraitzea, gorputzaren pisua normaltasunez murriztea eta jarduera fisikoa zabaltzea.
Garrantzitsua da odol azukrearen barau edo azukre kurba kontrolatzea jaiotzetik 6-12 asteetara. Hurrengo haurdunaldirako plangintza obstetriziarekin eta endokrinologoarekin batera egin behar da. Haurdunaldian diabetesa gestazionala izan zuen amak ere litekeena da karbohidratoen metabolismoaren nahasteak garatzea. Beraz, haurdunaldiaren konplikazio horren berri eman behar zaio pediatrari.
Dakizuen bezala, diabetesa edozein pertsonarengan gerta daitekeen gaixotasuna da, edozein dela ere generoa edo adina. Gaixotasun honen mota ezberdinak ere badaude, zenbait seinale, adierazpen sintomak, ikastaroaren konplexutasuna eta gaitza agertzen den aldiaren arabera bereizten dira.
Adibidez, diabetesa agerikoa haurdun dauden emakumeetan garatzen da soilik eta arrazoizko sexuaren gorputzean berezkoak diren zenbait sintoma ere izan daitezke, hau da, haurraren jaiotza itxaroteko fasean.
Diabetesa mota nola bereizten den jakiteko, gaixotasuna aztertzeko zenbait sintoma agertzen diren zehatz-mehatz ulertu behar duzu. Eta horretarako garrantzitsua da hasiera batean zer gaixotasun mota orokorrean aztertzea eta zein diren haren agerpena.
Hasteko, diabetek gorputzean nahaste metabolikoekin lotutako gaixotasunak aipatzen dituzte. Hots, giza gorputzean nahaste metaboliko garrantzitsu baten prozesua da.
Gaixotasunaren ezaugarri nagusiak hauek dira:
- hiper- edo glicoglicemia, forma kronikoan pixkanaka garatzen dena,
- Intsulina gorputzean ekoiztearen urraketa,
- barruko organo askoren disfuntzioa,
- ikusmen urritasuna
- odol hodiaren deformazioa eta gehiago.
Kontuan izan behar da diabetesa pertsona baten barneko organo guztietan lan egiten duela. Gainera, larrialdi tratamendua hasten ez baduzu, egoerak okerrera egingo du. Batez ere, haurdun dagoen emakumearen gorputza denean. Kasu honetan, bere osasuna sufritzen ez ezik, jaio gabeko haurra ere bada.
Kontuan izan behar da Errusiako Federazioan ia emakumeen% 5k diabetesa mota hori duela.
Hori dela eta, segurtasunez esan dezakegu gaixotasunaren epidemiologiak medikuek haurdun dauden emakume guztiak azukrearen azterketa larriago bihurtzen dutela. Eta hori nahiko nabaria da, emakumea klinikan inskribatu bezain pronto azterketak egiteko zenbait argibide ematen zaizkio.
Azterketa konplexuen artean, badaude probak egitea iradokitzen dutenak, besteak beste, odol azukre maila.
Hala ere, diabetesa agerikoa izateaz gain, beste gaitz mota batzuk ere egon daitezke haurdun dauden emakumeetan. hots:
- Prebentzio-diabetesa.
- Gestational.
Gaixotasun mota lehenengoz hitz egiten badugu, diabetesa izango da haurra ulertzeko unea baino lehenago garatzen dena. Lehenengo motako diabetesa eta bigarrenarena izan daitezke.
Diagnosi gestazionalari dagokionez, hainbat motatakoa ere izan daiteke. Erabilitako tratamendu metodologiaren arabera, dieta konpentsatutako diabetesa eta dieta konpentsatua bereizten dira, hau da, intsulina konbinatuta.
Beno, azken gaixotasun mota bat. Kasu honetan, emakumearen haurdunaldian bakarrik diagnostikatu zen gaixotasunaz ari gara.
Funtsean, gaixotasuna ikastaroaren irudi klinikoan eta forman desberdina da. Sintomak gaixotasunaren iraupenaren arabera eta edozein konplikazioren arabera alda daitezke eta, nola ez, tratamenduaren metodoaren arabera. Demagun, gerora, ontzien egoera aldatu dela nabaritzen dela, okerrago, noski.Gainera, ikusmen urritasun handia dago, hipertentsio arterialaren presentzia edo erretinoa eta neuropatia.
Bide batez, hipertentsio arterialaren kasuan, haurdun dauden emakumeen ia erdiak, hots, gaixoen guztizko ehuneko hirurogeita hamarrek sintoma hau jasaten dute.
Azukrea izateko arazorik ez duten haurdun dauden emakumeentzako antzeko arazoa dagoela ikusita, kasu honetan sintomak are nabarmenagoak izango dira.
Adierazi zure azukrea edo hautatu generoa gomendioak bilatzeko Bilatu Ez da aurkitu Erakutsi Bilatu Ez da aurkitu Erakutsi Bilatu Ez da aurkitu
Argi dago tratamendu erregimena gaixotasunaren garapenaren araberakoa dela. Gainera, konplikaziorik dagoen ala ez eta, noski, medikuek haurdun dagoen emakumearen egoera nola kontrolatzen duten ere garrantzitsua da.
Demagun emakume bakoitzak gogoratu behar duela gutxienez bi astean behin gutxienez bere obstetrikoa-ginekologoak azterketak egitera etorri behar duela. Egia da, halako aldizkakotasuna behar da haurdunaldiko lehen fasean. Bigarrenean, ordea, medikua bisitatzeko maiztasuna handitu beharko da, haurdunaldi honetan, medikua astean behin gutxienez bisitatu behar da.
Baina obstetrikoa-ginekologoa egiteaz gain, endokrinologoa bisitatu behar duzu. Gutxienez bi astean behin maiztasuna, baina gaixotasuna konpentsazio fasean badago, orduan maizago joan behar duzu medikuarengana.
Emakume batek aurrez azukrearekin lotutako arazoengatik kexatu ez bada, eta diabetesa haurdunaldian lehenengo aldiz aurkitu bada, orduan medikuen zeregina da gaixotasunaren kalte-ordaina lehenbailehen murriztea eta konplikazio arriskuak gutxitzen saiatzea, bai amari bai haurtxoari.
Garrantzitsua da, halaber, autokontrola eta pazientea bera. Gaixo bakoitzak ulertu behar du aldian-aldian odolean glukosa-maila kontrolatu behar duela, eta ziurtatu arau horren gainetik ez dela jaitsi edo igoko. Jakina, gogoratu behar duzu diagnostiko horrekin batera gaixotasun konbinatuen garapena posible dela eta, beraz, garrantzitsua da diagnostikatzea fase goiztiarrean eta horiek erabat ezabatzen saiatzea.
Odol azukrearen kontrola egunero bost eta zortzi aldiz egin behar da.
Zenbat eta maiz egin odol proba gorputzean azukrearen edukiarekin, orduan eta errazagoa da mediku asistentziala terapia metodo bat aukeratzea adierazle fisiologiko hau kontrolatzeko.
Diabetetologoarekin batera, gorputzean azukrea lortzeko odol azterketa egiteko denborarik onena gomendatuko dio.
Medikuek hau egitea gomendatzen dute:
- jan aurretik
- jan ondoren ordubete edo bi,
- oheratu aurretik
- eta, halako beharra badago, orduan goizeko hiruretan.
Jakina, gutxi gorabeherako gomendioak dira; paziente bakoitzak bere mediku asistentzialaren aholkuak entzun beharko lituzke. Adibidez, onargarria dela uste badu pazienteak egunean bost aldiz bakarrik glukosa neurtuko duenean, maiztasun hori nahikoa da, baina medikuak autokontrol zorrotzagoa eskatzen badu, orduan maizago errepikatu beharko duzu prozedura hau.
Adierazgarrienak hauek dira:
- Glukosa ohean, urdailean hutsik eta otorduak baino lehen - 5,1 mmol litroko.
- Azukrea otorduaren ordubetez - 7,0 mmol litroko.
Glukosa gain, gaixoak autokontrolerako beste neurri batzuk ere hartu beharko lituzke, eta horren ondorioz, mediku laguntzaileak etorkizuneko amaren eta bere haurraren ongizatearen berri izaten lagunduko du. Adibidez, ketonuria aldizka egin behar duzu. Egunero egin behar duzu hori goizeko urdailean hutsik egonez, eta gluzemia kasuetan, hots, azukrea litro bakoitzeko 11 edo 12 mmol baino gehiago igotzen denean.
Gogoan izan behar da azetona giltzurrunean urdaileko huts bat duen emakume haurdun batean aurkitzen bada, horrek giltzurrunak edo gibeleko nitrogenoa kanporatzeko funtzioa urratzen duela adierazten du. Egoera hori denbora luzez antzematen bada, berehala ospitaleratu beharko da pazientea.
Garrantzitsua da ere oftalmologoa aldizka bisitatzea.
Hori beharrezkoa da denboran ikusmen urritasuna zehazteko eta ikusmen patologia konplexuak garatzeko arriskua minimizatzeko.
Zer gogoratu behar duzu?
Aurreko aholku guztiez gain, haurdun dagoen emakume bakoitzak bere gorputzaren pisua behar bezala kontrolatzen jakin beharko luke. Jakina da diabetesa pairatzen duten haurdun dauden emakume guztiek, batez beste, hamabi kilogramo irabazten dituztela haurdunaldirako. Hauek dira adierazlerik onenak. Beno, obesitatearekin arazoak izanez gero, zifrak ez luke zazpi edo zortzi kilogramo baino gehiago izan behar.
Pisu gehiegizko azkartzea ekiditeko, emakume bati ariketa bereziak egitea gomendatzen zaio. Demagun asko ibiltzea gomendatzen dela, astean gutxienez 150 minutu guztira. Igeri, harrera, igerilekuan zein objektuen ur naturaletan ere oso erabilgarria da.
Garrantzitsua da hipertentsioaren garapena eragiten duten ariketak saihestea. Jakina, ezin duzu ariketa fisiko astunik egin, umetokiko hipertonikotasuna eragin ez dezaten.
Jakina, beste edozein gaixotasun bezala, gaixotasun hau ere kontrolatu daiteke. Egia da, horretarako, medikuaren aholkuak entzun behar dituzu eta jakin nola egiten den auto-jarraipena.
Osasun egoeraren okerren bat antzematen bada, berehala medikuarenganako aholku osagarriak bilatu behar dituzu.
Arestian esan bezala, etorkizuneko amaren ongizatea modu egokian kontrolatzen bada, azpiko gaixotasunaren ondorio negatibo ugari ekidin daitezke.
Hori dela eta, ez du merezi esatea diabetesa pairatzen duen haurdun dagoen emakumeak haurtxo bat izateko zailtasunik izan dezakeenik. Hori bakarrik gertatzen da amaren osasuna nabarmen okertzen bada azpiko gaixotasunaren tratamendu okerrarengatik edo gaixotasuna diagnostikatu gabe egoteagatik.
Egia da, kontuan hartu behar den ñabardura bat dago. Dieta pairatzen duen amaren fetuak ia lau kilogramo baino gehiago pisatzen duela da. Hori dela eta, laneko emakumezkoen kategoria honi zesareari buruzko atal bat agintzen zaio maiz. Emakume batek bere burua erditzea erabakitzen badu, diabetearekin erditzea hutsune larriekin batera etorriko da.
Agerraldiaren kausak
Karbohidratoen metabolismoaren nahasteak eta, ondorioz, diabetesa agerikoaren garapena gehienetan faktore hauen eraginpean gertatzen dira.

- predisposizio genetikoa
- gaixotasun autoimmuneak
- gehiegizko pisua, gizentasuna,
- dieta eskasa,
- jarduera fisiko nahikoa,
- botika potenteak hartuz
- 40 urte baino gehiago
- barneko organoen okerrak (pankrea, giltzurrunak, etab.)
- nerbio nekeak, etab.
Haurdun dauden emakumeen diabetesa kausa zehatza zehaztea oso zaila izaten da. Hala ere, gaixotasun honek kontrol estua eta tratamendu egokia behar ditu.
Haurdun dauden emakumeen diabetesa agerikoa da:

- urination maiz,
- hantura handitu
- egarri etengabea
- aho lehorra
- jateko gogoa
- konortea galtzea
- pisu igoera azkarra
- azala lehorra
- gernu-traktuko gaixotasun infekziosoen garapena (zistitisak, uretritisak, etab.),
- odol hodiekin arazoak eta abar.
Ondorio posibleak
Edozein motako diabetesa arriskutsua da haurdun dagoen emakumearentzat eta baita eramaten duen fetuarengatik ere.
Haurdunaldian diabetesa manifestuak honako ondorioak ekar ditzake:

- gehiegizko irabazia gorputzaren fetuaren pisuan (ondorioz, erditzearen eragina izan dezake eta amaren perineoa haustea eragin dezake),
- fetuaren barne-organoen malformazio larriak,
- hipoxia fetala,
- jaiotza goiztiarra eta abortua espontaneoa,
- diabetesaren garapena jaioberri batean.
Haurdunaldian diabetesa agerikoa diagnostikatu duen emakumeak batez ere kontuz ibili behar du ondorengo aldian.
 Diagnostikoa diagnostikatu duten itxaropentsuek haurdunaldian zehar odol glukosa maila kontrolatu beharko lukete.
Diagnostikoa diagnostikatu duten itxaropentsuek haurdunaldian zehar odol glukosa maila kontrolatu beharko lukete.
Horretarako, emakumeek proba-banda bereziekin glukometroak erabil ditzakete.
Gainera, haurdun dauden emakumeek aldizka odola eman behar dute klinika batean, glukosaren tolerantzia test bat egin behar dute eta analisi bat ere egin behar dute glukatutako hemoglobinaren kasuan.
Neurri horiek guztiak pazienteari lagunduko diote odolean azukre kantitatearen aldaketen jarraipena egiteko, eta, okerren bat izanez gero, konplikazioak eta ondorio negatiboak saihesteko neurriak hartzen dituzte.
 Diabetea eta bere sintomak kentzeko, haurdun dagoen emakume batek dieta baxuko karbono berezi bat atxikitu beharko du eta jarduera fisiko arina egin behar du (normalean medikuek beren pazienteei gehiago ibiltzeko gomendatzen diete, igerilekura joateko, yoga egiteko eta abar).
Diabetea eta bere sintomak kentzeko, haurdun dagoen emakume batek dieta baxuko karbono berezi bat atxikitu beharko du eta jarduera fisiko arina egin behar du (normalean medikuek beren pazienteei gehiago ibiltzeko gomendatzen diete, igerilekura joateko, yoga egiteko eta abar).
Horrelako erregimen bati atxikitzen zaion bi aste igaro ondoren, glukosa maila jaisten ez bada, itxaropentsu amak aldizka intsulina injektatu beharko du. Diabetesa agerikoa den kasuetan, emakume batek ospitalizazioa behar dezake.
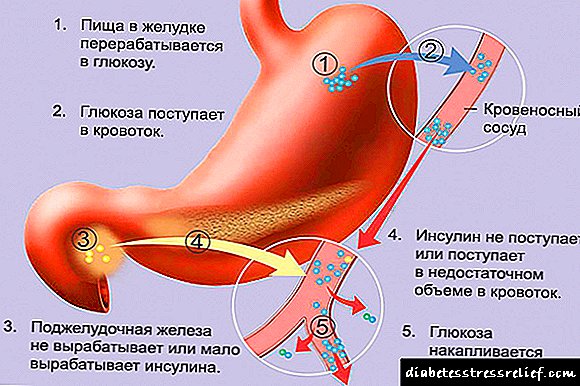
1 motako diabetearen adierazpen kliniko nagusien patogenia
Hipogluzemiak, ehunek glukosaren erabilera gutxiagotuagatik intsulinaren sekrezio nahikorik ez izateak, glukosuria dakar, giltzurruneko atalasearen maila gainditzen baitu eta horrek glukosaren gernu osagarrian giltzurrunak berrosatzea erabateko ezinezkoa da. Glukosa gernuan sartzeak diuresi osmotikoa eragiten du, poliuriarengatik, askotan moderatua, eguneko 3-4 litro gainditzen ez duena, baina batzuetan 8-10 litro edo gehiago izatera iristen dena.
Odolaren hiperosmolaritateak, gluzemia maila handiagoak direla eta, baita poliuria dela eta, odol zirkulatzailearen bolumenaren jaitsierak ere, garun egarria erdiesten du, polidipsia dela eta. Azken hori gorputzaren uraren oreka berrezartzera zuzendutako erreakzio konpentsatzailea da. Intsulina falta izanik, zelula gehienentzako glukosa eskuraezina bihurtzen da eta gaixoak gosea izaten hasten da.
Polifia erreakzio konpentsatzaile moduko bat da, gorputzari energia-hornidura handitzeko eta glukosuriagatik galtzea ahalbidetzen duena. Gorputzaren pisuaren jaitsiera kontrainulina hormonen efektu katabolikoaren nagusitasunaren ondorioz gertatzen da, eta horren kontzentrazioa diabetesa deskonpensatuarekin handitzen da intsulinaren efektu anabolikoaren gainean. Intsulinaren efektu anabolikoa galtzeak lipolisi, proteolisi eta pisu galera aktibatzea eragiten du. Deshidratazio orokorrak pisua galtzen ere laguntzen du.
CD-1 diagnostikatu berri duen gaixo bat aztertzean, larruazal lehorra eta muki-mintzak, larruazaleko turgorren gutxitzeak, arreta erakartzen du. Askotan, onddoen gaixotasunak, larruazaleko lesio purulatuak daude - aknea, irakinak, etab. Maskuluen larruazala gorritu egiten da, superciliar arkuen eremua, kokotsa - diabetearen errubioa. Batez ere ketosia, ketoakidosiarekin agertzen da eta kapilarren hedapenarekin azaltzen da. Batzuetan, larruazaleko orban zikterikoa (xantosi) gertatzen da batez ere palmondoetan eta oinak. Fenomeno hau karotenoaren deposituaren ondorioz gertatzen da, batez ere, gerriko zirkularrean, gibeleko gutxiegitasun funtzionalagatik eta horri lotutako karotenoak A bitamina bihurtzearen ondorioz.
Ahozko barrunbearen mukosa B bitaminen gabezia garatzeagatik askotan gorri distiratsua bihurtzen da, "berniz", pitzadurak agertzen dira ahoaren ertzetan. Gaixoetan diabetes mellitus (DM) osasuntsuagoak baino nabarmen, gaixotasun periodontala, estomatisa eta gingivitisa hautematen dira.
1 motako diabetes mellitus diagnostikatu berri duten gaixo gehienek gibearen tamainaren gehikuntza erakusten dute gantz deposizio handiagoa izan delako - gibeleko gantz infiltrazioa.
SD-1 askotan garatzen da gazteengan, haurtzaroan eta nerabezaroan agertzen den gailurra (4. taula). Gaixotasunaren agerpena akutua da, sintomak handitu egiten dira hilabete edo egun batzuen buruan. Diagnosi atzerapenaren kasuan, batez ere gaixotasun bat haurtzaroan eta nerabezaroan gertatzen denean, metabolismoaren nahasteak azkar hazten dira ketoacidosi larria edo koma diabetikoa sortu arte.
Intsulinarekiko tratamenduaren atzean, arazo metabolikoak normalizatzen diren heinean, gaixoen proportzio txikiak glukosaren tolerantzia nabarmen areagotzen du, hau da, administratutako intsulina dosia gutxitzearekin batera, batzuetan bertan behera uzten baita. Gaixoaren barkamena "diabetesa duen gaixo baten eztei" deritzo. Hainbat hilabetetik 2-3 urtera iraun dezake. Geroago, gaixotasuna berreskuratzen da, hala izan zenean, karbohidratoen metabolismoaren nahasteak etengabe bihurtzen dira eta pazienteek intsulina osoarekin tratamendua behar dute.
Gaixotasunaren larritasuna
Larritasunaren arabera, SD-1 forma larria (nagusiki) eta moderatuetan banatzen da. Larritasun irizpideak 5. taulan ematen dira. Gaixotasunaren larritasuna batez ere bere ibilbidearen izaeraren arabera zehazten da - ketoacidosi, hipogluzemia joera, baita konplikazio baskularrak garatzeko presentzia eta etapa ere.
1 motako diabetesa larriarentzat, ketoacidosi egoera errepikakorrak dira, ketoakidotiko eta / edo hipogluzemiak dira. Gaixotasun horren ondorioz, intsulinaren sekrezio endogenoari amaiera emateko ia erabatekoa da eta, ondorioz, prozesu metabolikoak kanpoko eraginen mende daude - intsulina administratua, elikadura, estresa eta beste egoera batzuen arabera.
4. Taula diabetesa mota nagusien ezaugarri konparatiboak

5. Taula diabetearen larritasuna ebaluatzeko irizpideak

* - 2 motako diabetes mellitusetan gertatzen da (SD-2).
CD-1aren forma larriaren bide okerrena da diabeteria arina. Diabetesaren ikastaro nekagarria arraroa da, egunean zehar glicemia mailan aldaketa desmotibatu zorrotzak ditu, ketosia errepikatu duten egoerak, ketoacidosia, hipogluzemia maiz eta itxurazko arrazoirik gabe.
2 motako diabetesa duten pazienteetan, gaixotasunaren forma larria berandu konplikazio nabarmenek adierazten dute: Erretinopatiaren fase preproliferatiboak eta ugariak, nefropatia proteinuria fasean eta giltzurrun-gutxiegitasun kronikoan, oinetako diabetikoaren sindromea nahaste trofikoak dituzten ultzerak, gangrena, neuropatia periferikoa mina larria, entzefalopatia eta abar.
CD-2 ikastaro klinikoa hasiera motela eta pixkanaka ezaugarritzen da, normalean traba metabolikoen sintoma biziak izan gabe. Gaitza, askotan, urte batzuetan zehar detektatu gabe geratzen da. Lehenik eta behin istripuz diagnostikatzen da edo larruazala azkura duen mediku batekin harremanetan jartzean furunkulosi, onddoen gaixotasunak. Egarria, poliuria bezalako sintomak falta dira edo arinak dira. Gorputzaren pisua normalean ez da txikitzen
2 motako diabetes mellitusBerandu konplikazioengatik medikuari hasierako bisitan diagnostikatu: ikusmen urritasuna, mina eta / edo larritasuna hanketan, etab. Normalean gaixotasuna sortu zenetik 6-8 urte arte gertatzen da.
2. motako diabetesa ikastaroa egonkorra da, ketoakidosirik izan gabe. Gaixo gehienengan efektu ona da dieta edo dieta bat soilik aginduz lortzen duten ahozko azukrea gutxitzen duten sendagaiekin batera.
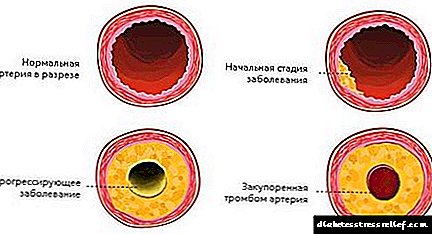
Mota honetako diabetea normalean 40 urtetik gorako pertsonetan garatzen denez, aterosklerosiarekin duen ohiko konbinazioa antzematen da. Horrek azkar aurrera egiteko eta konplikazioak garatzeko joera du. Miocardioko infartua, garun zirkulazioaren nahasmendu akutua, beheko muturren gangrena.
SD-2 larritasunaren arabera 3 formetan dago banatuta: arina, ertaina eta astuna. Forma arina PTSP pilula bat hartzearekin batera, gaixotasuna konpentsatzeko gaitasuna da. Angiopatiaren hasierako (prekliniko) fasearekin konbinatzeko ez da aukera handia.
Diabetesa moderatua izanagatik, PTSP 2-3 pilulekin nahaste metabolikoen konpentsazioa tipikoa da. Agian konplikazio baskularren etapa funtzionalarekin konbinazioa.
Kasu larrietan, PTSP eta intsulinaren erabilera konbinatuak edo intsulina terapiak soilik lortzen dute kalte-ordaina. Etapa honetan, konplikazio baskularren adierazpen gogorrak nabaritzen dira - erretinopatia, nefropatia, beheko mutuen angiopatia, entzefalopatia, neuropatiaren adierazpen larriak diagnostikatu daitezke.
Diabetesaren karbohidratoen metabolismoaren egoera konpentsazioa, azpimentsazioa eta deskonpensazioa dira.
Diabetesa konpentsatzeko fasea karbohidratoen metabolizazioaren normalizazioa (egarria, poliuria, ahultasuna, etab.) Bereizten diren sintomarik ezean ezartzen da: barau normoglicemia eta egunean zehar, maila hemoglobina glikosilatua (HbA1C) 1 % 7 baino gutxiago 1 motako diabetesa duten pazienteentzat eta% 6,5 baino gutxiago 2 motako diabetesa duten pazienteentzat.
Diabetesaren deskonpensazioan berezkoa den hiperglicemia faktore eragilea da patogenetikako mekanismo askotan, dislipidemia barne, konplikazio baskularrak sortzen laguntzen dutenak. Ildo horretan, gaur egun, karbohidratoen metabolismoaren adierazle normalak lortzearekin batera, lipidoen metabolismoaren normalizazioa diabetesa konpentsatzeko irizpideak ere aipatzen dira. Lipidoen metabolismo normala lortzen denean, konplikazio baskularrak garatzeko arriskua txikia da.
Gaur egun, karbohidratoen eta lipidoen metabolismoaren adierazleekin batera, odol presioaren maila diabetesa mellitoaren kontrol parametroekin ere lotuta dago. Kontrol-adierazleak okertzen diren heinean, konplikazio makro eta mikro-zirkularrak izateko arriskua ere handitzen da.
Diabetesaren azpipentsazioa deskonpensazioan zehar ikusitako sintomak ez izateak eta karbohidratoen eta lipidoen metabolismoaren adierazle normaletatik gertu dago.
Diabetesaren tratamendua Haurdunaldian
Kanpoko faktore batzuen eraginpean (Koksaki birusak, errubela, oreak, nitrosaminak, hainbat konposatu exogenoak) T-linfozitoek sentikortasun anormala lortzen dute pankreako uharteetako proteinei autoantigeno gisa jokatzen dutelako. Gainera, zelula immunokompetenteak aktibatzen dira, hainbat zitokinen (IL-1, TNF) eraketa, prostaglandinak, oxido nitrikoa areagotzen da, eta horrek eragin konbinatua suntsitzea eragiten du, β-zelulen kopurua gutxitzea eta prozesu autoimmune bat garatzea.
I motako diabetearen patogenesia sei fasetan banatu daiteke, poliki-poliki aurrera egin eta bata bestera mugituz.
- Predisposizio genetikoa I, II eta III klaseetako HLA sistemaren zenbait haplotipoen presentziagatik, baita beste gene diabetogeniko batzuengatik (IDDM 1-24) ere.
- Prozesu immunologikoak hastea (antigorputz mota bakarraren antigorretan antigeno mota horretako gizabanakoen presentzia odolean).
- Prozesu immunologiko aktiboen fasea (pankreako uhartearen antigenoen 3 edo 4 motaren presentzia, baita beste organo eta ehun endokrinoen zelulen antigorputzak ere).
- Intsulinarekiko sekrezioaren lehenengo fasean beherakada progresiboa, glukosa barneko administrazioak bultzatua.
- Diagnosi klinikoki iraunkorra edo agerikoa (hipergluzemia eta beste diabetesa sintomak intsulina gabezia absolutuaren sintomekin gertatzen dira. Pankreasan, β zelulen% 85-90 suntsitzea eta heriotza antzematen dira. Odolaren serumean intsulina eta C-peptidoa zehaztea ere). intsulina jariatzea).
- Β zelulen suntsiketa osoa.
Faktore genetikoek II motako diabetes mellitoaren patogenesian duten eraginak garrantzi handiagoa du I motako diabetean baino. Hala ere, diabetesa garatzeko predisposizio genetikoa egoteak ez du esan nahi hura garatzeko% 100eko probabilitatea. Genetikoak ez diren kanpoko faktoreen presentziak betetzen du. Predisposizio genetikoa garrantzitsua da glukosa-tolerantzia urritzeko. Diabetearen garapenean, berriz, kanpoko faktoreei dagokie protagonismoa. Klinika garatzen da.
II motako diabetesa mellitus gaixotasun heterogeneo eta poligeno bat da, patogenesian hainbat osagai genetiko eta ingurumenek hartzen dute parte. II motako diabetesa hobetzeko predisposizioa zehazten duten geneak dagoeneko funtzionatzen dute pankreako garapenaren enbrioiaren faseetan, eta, gainera, β-zeluletan, gibelean eta beste ehunetan intsulinaren sekrezioaren eta glukosaren metabolismoaren prozesuetan parte hartzen dute. II motako diabetes mellitus garatzeko mekanismo nagusia intsulinaren erresistentzia eta β zelulen funtzioaren gutxiegitasuna garatzea da.
Bigarren mailako intsulinarekiko erresistentziaren arrazoi nagusia glukosaren toxikotasuna da, hiperglicemia luzearen ondorioz. Gainera, glukosaren toxikotasuna β-zelulen deszentralizazioa sustatzen da, eta horrek bere jarduera ezkutuan okerrera egiten du. Gantz-azido askeek glukosaren oxidazioan eragin inhibitzailea dute eta intsulinarekiko erresistentziaren egoera mantentzen eta areagotzen dute. Gainera, odolean gantz-azido insaturatuen eta triglizeridoen kontzentrazioaren gehikuntza uhartetxoetan duten edukia handitzearekin konbinatzen da.
Lipidoek β zelulen funtzioan duten eragin inhibitzailea lipotoxicity deritzo.
II motako diabetes mellitusean, intsulina-hartzaileen kopurua eta afinitatea murriztea posible da, baita intsulina-hartzailearen elkarrekintza urratzea ere, intsulinarekiko erresistentziaren adierazpen klinikoak areagotzearekin batera. Hartzaileaz gain, errezeptore post-mekanismo ugari ezagutzen dira, bai intsulinaren erresistentziaren geneetan, bai diabetearen mekanismoetan.
II motako diabetearen garapena hurrengo faseetatik igarotzen den prozesu gisa irudikatu daiteke.
- Intsulinarekiko erresistentzia primarioa eta genetikoki zehaztutako beste nahasteen presentzia intsulinaren efektu biologikoa gutxitzen laguntzen dutenak.
- Pankreako uhartearen aparatuak egokitzea intsulina izateko behar handiagoetara, β zelulen hiperplasiarekin batera.
- Uhartetearen aparatuaren deskonpensazio moderatua, barazki glikemiaren eta karbohidratoen tolerantziaren narriadura dela eta.
- Zelula β zelulen deskonstrukzioa, diabetes mellitusaren agerpen klinikoak lagunduta.
- Dekompensazioa, β-zelulen egiturazko aldaketek eta intsulinaren sekrezioaren gutxiegitasunarekin batera, II motako diabetes mellitus intsulina moduko kliniko moduan agerian dagoena.
Odoleko glukosa maila normala 6,1 mmol / L-koa dela uste da, barazki glikemia - 6,1 eta 7,0 mmol / L-ko glukosa-maila, 7,0 glukosa-maila baino gehiago diabetesa mellitus aurretiazko diagnostikotzat hartzen da. odol glukosa berriro zehaztea.
Diabetesaren irudi klinikoa bi eratara ageri da. Intsulina gabezia akutua edo kronikoa dela eta, era berean, erabatekoak eta erlatiboak izan daitezke. Intsulina gabezia akutuak karbohidratoen eta beste metabolismo mota batzuen deskonpensazio egoera eragiten du, hipergluzemia klinikoki esanguratsua, glukosuria, poliuria, polidipsia, hiperfagia, ketoacidosi, pisu galera, koma diabetiko batera.
Diagnosi subkompensatu eta aldian-aldian konpentsatutako gaixotasun kronikoa duen intsulina gabezia kronikoa da, "sindrome diabetiko berantiarra" (erretino diabetikoa, neuro- eta nefropatia) gisa agertzen diren adierazpen klinikoekin batera. Gaixotasun kronikoko gaixotasun metabolikoan eta metabolismo metabolikoan oinarritzen dira.
I motako diabetesa, normalean, sintoma kliniko larriek adierazten dute, gorputzean intsulinaren gabezia ezaugarria islatuz. Gaixotasunaren agerpena diabetesa mellitus-en deskonpensazioaren seinale klinikoak (polidipsia, poliuria, pisu galera, ketoacidosia) eragiten duten nahaste metabolikoak dira. Hainbat hilabete edo egunetan zehar garatzen dira.
Askotan gaixotasuna lehen aldiz koma diabetikoarekin edo akidosi larriarekin manifestatzen da. Hala ere, kasu gehienetan, intsulina terapia egokiaren atzean, posible da gaixotasuna sendatzea intsulina erretiratzearekin hainbat urtez. Hainbat hilabeteren ondoren, eta batzuetan 2-3 urte igaro ondoren, gaixotasuna berriro hasten da eta intsulina terapia beharrezkoa da bizitza osoan zehar. Endokrinologian dagoen egoera "diabetikoen eztei" deritzo.
Bere iraupena bi faktoreren araberakoa da: pankreako p-zelulen kalte-maila eta birsortzeko gaitasuna. Faktore horietako baten nagusitasunaren arabera, gaixotasunak berehala bereganatu dezake diabetesa klinikoaren izaera edo barkamena gertatuko da. Barkamenaren iraupenak, gainera, kanpoko faktore batzuen eragina du biriketako bateraezineko bi infekzioen maiztasuna eta larritasuna.
Gaixotasunaren iraupena handitzen doan heinean (10-20 urte igaro ondoren), diabetesa berandu sindromearen manifestazio klinikoak agertzen dira erretino- eta neuropatia gisa, eta poliki-poliki aurrera egiten dute diabetesa konpentsazio onarekin. Heriotzaren kausa nagusia giltzurrun-gutxiegitasuna eta, gutxiagotan, aterosklerosisaren konplikazioak dira.
II motako diabetesa ikastaro klinikoa hasiera pixkanaka ezaugarritzen da, eta ez da deskonpensiorik adierazten. Gaixoek dermatologo, ginekologo, neuropatologo batengana jo ohi dute onddoen gaixotasunen inguruan, furunkulosi, epidermofitosia, azkura baginan, hanka mina, gaixotasun periodontala eta ikusmen urritasunen inguruan. Diabetes mellitus ikastaroa egonkorra da, ketoakidosi eta baldintza hipogluzemikorako joerarik gabe dieta bakarra erabiltzearen atzean edo azukrea gutxitzen duten ahozko drogekin konbinatuta.
Diabetes mellitus mikroangiopatiekin gertatzen da - ontzi txikien endekapenezko lesio orokorra (kapilarrak, arteriolak, venulak). 30-40 urte igaro ondoren, macroangiopatia diabetikoak bat egiten du eta kalibre ertaineko eta handiko ontziei eragiten die. Erretinopatia diabetikoa bereziki arriskutsua da, bisualaren akutasunaren beherakada progresiboa, erretinan eta hemorragia gorputzean hazi eta itsutasun mehatxagarriarekin batera. Erretinopatia pazienteen% 30-90ean nabaritzen da.
Nefropatia diabetikoa glomerulosklerosi nodularraren bidez adierazten da gaixoen% 10-90ean. Sindrome hau erretinopatia, hipertentsio arteriala, proteinuria, edema, hiperazotemia dira. Nefropatia diabetikoaren giltzurrun-gutxiegitasun kronikoa gaixoen beste giltzurrunetako gaixotasun kronikoetan baino lehenago garatzen da - gaixotasuna sortu zenetik 9,5 urte igaro ziren.
Diabetesean garatzen den konplikazio arriskutsua koma da: coma ketonemikoa eta hipogluzemikoa. Koma hiperosmolarra 50 urte baino zaharragoetan garatzen da, beraz ez da haurdun dauden emakumeetan gertatzen. Haurdunaldian baldintza hiperglizemikoak lehen baino gutxiagotan gertatzen dira eta baldintza hipogluzemikoak askoz ere ohikoagoak dira (17.2 taula).
Haurdunaldian diabetesaren ikastaroa
Haurdunaldian diabetearen ikastaroa nabarmen aldatzen da. Aldaketa horien 3 fase daude.
- Haurdunaldiaren lehen hiruhilekoan gaixotasunaren ibilbidea hobetzen da, odolean glukosa maila jaitsi egiten da, ehunek intsulinarekiko sentsibilitatea areagotu egiten dute eta horrek hipogluzemia garatu dezake. Beraz, intsulina dosia 1/3 murriztu beharko litzateke.
- Haurdunaldiaren 13. astetik aurrera, gaixotasunaren ibilbidea okertzen da, hipergluzemia handitzen da eta horrek ketoacidosia eta precoma ekar ditzake. Intsulina dosia handitu behar da, handitu egin behar baita plazentaren hormonen eraginak direla eta. Haurdunaldiko 32 astetik aurrera eta jaiotza baino lehen, diabetesa hobetzea eta hipogluzemia agertzea hobe daitezke. Beraz, intsulina dosia% 20-30 murrizten da. Hobekuntza amaren gorputzean intsulina fetalen eraginarekin lotzen da, baita glukosa-kontsumoaren fetuarekin ere, plazentziak amaren odoletik igarotzen baitu.
- Erditzean, odol-glukosa-mailaren gorabehera garrantzitsuak gertatzen dira, hipergluzemia eta akidosia garatu daitezke, eragin emozionalen edo hipogluzemiaren eraginez, emakumeak egindako lan fisikoaren ondorioz. Jaio ondoren, odol glukosa azkar gutxitzen da eta pixkanaka igo egiten da. Gehieneko maila jaitsi da eta, horri dagokionez, intsulina dosia 2-3 egunean jaisten da, orduan intsulina dosia handitzen da, eta erditze ondorengo 7-10 egunetan haurdunaldiaren aurretik iritsi zen.
Diagnosi gestazionalaren sintomak
Diabetes mellitusaren haurdunaldiaren jarraipena amarengan gehienetan izaten diren konplikazio baskularren ondorio diren ezaugarri ugari ditu eta gaixotasunaren formaren eta karbohidratoen metabolismoaren nahasteen konpentsazio mailaren mende daude.
Umetokiko arterioletan eta venuletan izandako aldaketa esklerotiko eta trofikoen ondorioz, ez dago umetokiko arteriaren segmentu endometriko eta miometrikoen berregituraketa gestaziorik. Zitrofrofastoen inbasioaren lehen eta bigarren uhinak ezartzeko baldintzarik ez dago. Horrek plazentziaren gutxiegitasuna eta gestosi premiazkoak garatzeko baldintzak sortzen ditu.
Gestosia emakumeen% 30-79n garatzen da eta batez ere hipertentsioaren eta edemaren bidez adierazten da, baina forma larriak ere ez dira oso ohikoak, eklampsia barne. Gestosiaren eta nefropatia diabetikoaren konbinazioarekin, amaren bizitzarako arriskua nabarmen handitzen da, uremia garatu baitaiteke. Gestosia duten erditze maiztasuna% 18-46 da. Gestosi forma larriak garatzeko, kontrako pronostikoak dira:
- gaixotasunaren iraupena 10 urte baino gehiago,
- haurdunaldiaren aurretik diabetearen ikastaro nekagarria,
- angioretinopatia diabetikoaren presentzia eta polineuropatia,
- gernu-traktuko infekzioak haurdunaldian.
Odolean intsulina maila nahikoa ez izatearen ondorioz, gorputzaren funtzio sintetikoak gutxitzen dira eta plasma koagulazio faktoreak, heparina eta, ondorioz, antitrombina IIIaren jarduera gutxitzen da eta horrek tronboiaren eta substantzia antitrombotikoen oreka sortzen du. Ondorioz, prozesu hau koagulazio potentzialaren hazkundea erakusten da, DICaren garapena, eta horrek konplikazio trombotikoak, FSF garatzea eta / edo larriagotzea eta haurdunaldia amaitzea dakar.
Diabetes mellitusean, espontaneo okerrak, polihidramnioak, fetuaren malformazioak, fetuaren IUGR, macrosomia eta fetuaren heriotza handitzen dira. Konplikazioen arrisku maila amak haurdunaldian plasmako glukosa maila normala mantentzearen araberakoa da.
Malformazioak heriotza kausa ohikoenak dira diabetesa duten amek. Nerbio-sistema zentrala, bihotza, hezurrak, traktu gastrointestinala eta gernu-traktuak maiz agertzen dira. Akatsen kausa gorringo zakuaren ehunetan kalte hipoxikoa da hiperglicemia dela eta haurdunaldiko lehen 4-6 asteetan. Hodi neuralean (haurdunaldi normalean baino 9 aldiz handiagoa) eta bihotzean (5 aldiz maiz) kaltetzeko arrisku handiena.
Bizitzarekin bateraezinak diren malformazioak kasuen% 2,6an gertatzen dira. Sortzetiko malformazioak haurdunaldi arruntean baino 2-4 aldiz sarriago ikusten dira eta bizitzarekin bateragarriak ez diren malformazioek heriotza perinatalaren arrazoien% 40 osatzen dute. I diabetes mota mellitusetan gertatzeko arrisku faktoreak dira diabetesa kontrolatu baino lehen, gaixotasunaren iraupena 10 urte baino gehiago eta diabetesa patologia baskularra.
Haurdunaldiaren hirugarren hiruhilekoan, barneko hazkundearen atzerapena, makrosomia eta heriotza fetalaren garapena garatu daiteke, hipoxia eta akidosiarekin zuzenean loturik hiperglicemia eta gutxiegitasun fetoplazentearen ondorioz. Makrosomiaren patogenia ez da guztiz ulertzen. Litekeena da larruazalpeko gantzetan gordetako gehiegizko depositua eta gernu fetalaren tamaina handitzea, hiperglicemia dela eta.
Barrualdeko hazkundearen atzerapena fetu heriotza eta makrosomia baino gutxiago dira. IUGRren patogenesiaren oinarria plazentzi gabezia da, mikangiopatia diabetikoaren atzeko planoan garatzen dena.
Diabetesaren atzeko planoan garatzen den beste haurdunaldi konplikazio bat polihidramnios da, emakumeen% 20-60 artean diagnostikatzen dena. Fetoren poliuria eta amnioaren erreakzioak likido amniotikoan glukosa altuarekin erantzunez, polihidramnikoen patogenesian jokatzen dute. Gainera, plazenta ekoizten duen hormona funtzioa murriztu egiten da, zirkulazio utero-plazentala gutxitzen da eta horrek fetuaren hondatzea dakar, bere aktibitatearen gutxitzea, atsekabearen sindromearen garapena, fetopatia diabetikoa, fetuaren malformazio anitzak eta heriotza barneko heriotza.
Diabetes mellitusaren atzealdean, tokiko eta immunitate orokorrean aldaketa garrantzitsuak gertatzen dira. Horrek, glukosuriarekin batera, haurdun dauden emakumeen% 16etan gernu-traktuko infekzioak garatzen laguntzen du. Diabetea mellitus duten pazienteetan bakteriuria asintomatikoa 2-3 aldiz gertatzen da gehienetan populazioan baino, eta klinikoki nabarmenagoa den pielonefritisa% 6 diagnostikatzen da.
Haurdunaldian karbohidratoen metabolismoa konpentsatzeko mekanismoak urratuz, emakumeen% 12k diabetesa gestazionala izan dezake. Diabetes mellitus mota hau patologia endokrinoa duten haurdun dauden emakumeen% 50-90ean gertatzen da, eta diabetes mellitus gestazionala duten emakumeen% 25-50ean, II motako diabetes mellitus denborarekin garatzen da.
Diagnosi gestazionala haurdunaldiaren hasieran eta lehenengo manifestazioan larritasun desberdineko karbohidratoekiko duten tolerantzia urratzea da. Gaixotasuna maiz asintomatikoa da eta laborategiko azterketa batean bakarrik hautematen da, gehienetan haurdunaldiaren 24-26 aste igaro ondoren, intsulinarekiko erresistentzia nabarmenagoa denean. Haurdunaldiaren lehen hiruhilekoan atzemandako hiperglicemiak gehienetan benetako diabetes mellitusaren agerpena adierazten du, haurdunaldiaren aurretik.
Diagnosi gestazionala garatzeko arrisku-taldea emakumeak daude:
- diabetesa zamaren oinordetzarekin
- diabetes mellitus gestazionalaren historia du,
- glukosuriarekin edo aurreko haurdunaldian emandako diabetesaren sintoma klinikoekin,
- odol-glukosa kapilarraren 5.5 mmol / L baino gehiagoko barau maila edo 2 ordu baino gehiago jan ondoren 2 ordu jango ditu;
- obesitatea
- jaiotzean aurreko haurraren gorputzaren pisua 4.000 g baino gehiago bada,
- istripu okerren historiarekin, fetuaren azalpenik gabeko heriotzarekin edo bere garapenaren sortzetiko anomaliekin;
- fetuaren polihidramniosekin eta / edo makrosomiaarekin,
- 35 urte baino gehiago
- hipertentsio arterialarekin
- gestosi larriaren historia
- kolpitis errepikakorrarekin.
Suposatzen da obesitatearekin batera zelulen eraginpean dauden intsulina errezeptore kopurua gutxitzen dela, eta horrek lotura lotzea eta hormona horren eragina gutxitzea eragiten duela. Hori dela eta, gorputzaren pisua handitu duten pertsonen haurdunaldian, plazentaren hormonek intsulinarekiko erresistentzia areagotu dezakete eta, ondorioz, diabetesa kezkagarria garatzea.
Diabetes mellitusaren hondoan, batez ere haurdunaldiaren bigarren hiruhilabetetik aurrera, fetuaren garapenean eta hazkundean ezaugarriak azaltzen dira, 26 eta 26 asteetan argi eta garbi 3 irudi tipikoetan banatuta daudenak. Lehenengoa fetuaren garapen fetalaren atzerapenarekin ezaugarria da eta jaiotzarekin amaitzen da haur txiki baten keinuaz fetopatia diabetikoaren zantzuak dituena.
Bigarren irudi klinikoa 26-28 astetik aurrera garatzen da eta ez da biztanleriaren arautik aldentzen. Haurdunaldia, diabetiko fetopatia diabetikoaren seinale nabarmenik ez duten adin txikiko haurren jaiotzarekin amaitzen da. Hirugarrena, haurdunaldiaren 26 astetik hasita, biztanleria arauen gehiegizko garrantzia du eta macrosomia eta fetopatia diabetikoaren seinale larriak dituzten haurren jaiotzarekin amaitzen da.
Ondorioz, fetuak ez du normalean diabetearekin garatzen. Funtsean, nerbio-sistema zentralaren eragina du, garapenean gelditzen ari dena. Fetuaren sabelean gehikuntza gibearen gehikuntza dela eta, prozesu metaboliko konplexuak burutzen direlako, hematopoiesi eta edemaren kanpoko puntuak garatzen dira. Aurreko sabeleko hormaren eta gorputz-adarren hantura ikus daiteke.
I motako diabetearen hilkortasun hilgarria 202 2 da, II motakoa 47 is, diabetesa gestazionala 95 is. Morbositate fetalaren gehikuntzaren arrazoiak makrosomia, hipogluzemia, bihotz-akats sortzetikoak, arnasketa-sindromea, hiperbilirubinemia larria, hipokalzemia eta polikitemia dira. Fetuaren heriotzaren kausa garrantzitsuena arnasketa porrotaren sindromea da, biriketako ehunean surfactanten sintesia nahasten baita hiperinsulinemia.
Haur osasuntsu baten jaiotza, neurri handi batean, lana berehala hasten duten mekanismoen funtzionamendu egokiaren araberakoa da, eta ondoren parto erdia ematen dute. Diabetearen konplikazio larriak eta berantiarrak, polihidramnioak, gestosia eta urogenitalezko infekzioak dira, jaiotza goiztiarraren kausa nagusiak diabetesa duten haurdun dauden emakumeetan.
Hauen maiztasuna diabetesa motaren araberakoa da eta% 25etik 60ra bitartekoa da. I motako diabetesa duten gaixoen erditze goiztiarraren maiztasuna% 60koa da, denborazko lan espontaneoa emakumeen% 23n soilik garatzen da. Kasuen% 20etan, lan hori berehala egiten da polihidramnioen garapen akutua eta fetuaren egoera kritikoa direla eta.
Diabetea duten gaixoen jaiotza-konplikazio ohikoena fluido amniotikoaren prenatal-isurketa da, eta horren maiztasuna% 40ra iristen da, kasu gehienetan infekzio urogenitala egoteak eta mintzak amniotikoen aldaketek eragindakoa. Gaixotasun metaboliko nabarmenak, ehun hipoxia eta nerbio sistemaren funtzionamenduaren patologiaren ondorioz, kasuen% 30 lanaren ahultasuna gertatzen da.
Gaixotasuna diagnostikatzeko irizpideak
- glukosaren tolerantzia normala ariketa egin eta 2 ordu lehenago glukemia maila bat baino 7,8 mmol / l baino txikiagoa da;
- glukosaren tolerantzia urritasuna plasma glukosa-kontzentrazioaren gehikuntzaren bidez adierazten da glukosa kargatu ondoren 7,8 mmol / l edo gehiagora, baina 11,1 mmol / l azpitik;
- diabetearen aurretiazko diagnostikoa ezar daiteke glukosa kargatu ondorengo 2 ordu baino gehiagoko 11,1 mmol / l-ko glukosa-odolean.
Horrela, diabetesa diagnostikoa 7,0 mmol / L baino gehiagoko plasma glukosaren barazki-mailetan eta 6,1 mmol / L baino gehiagoko odol kapilarretan gehitzea ezar daiteke.
Odolean glukosa-mailaren arabera, diabetes mellitusaren 3 gradu bereizten dira.
- Gradua (arina): 7,7 mmol / l baino gutxiagoko hipergluzemia barauka, ketosi zantzurik ez dagoenez, odol glukosa maila normalizatzea ezin da dieta bakar batekin lortu.
- II gradua (ertaina): barazki hipergluzemia 12,7 mmol / l baino txikiagoa da, ez dago ketosi zantzurik, odol glukosa maila normalizatzeko, beharrezkoa da intsulina erabiltzea 60 PIECES / eguneko.
- III. Maila (larria): 12,7 mmol / l baino gehiagoko hipergluzemia baraua, ketoakidosia, mikroangiopatia adierazia, odolean glukosa-maila normalizatzeko, 60 unitate / eguneko intsulina dosiak behar dira.
I motako diabetes mellitus normala eta larria da eta II motako diabetes mellitus arina edo moderatua da.
Intsulina terapiaren atzean, diabetesa mota guztientzako konpentsazio irizpideak hauek dira:
- 5,3 mmol / l baino gutxiagoko glikemia barauetan,
- glikemia 7,8 mmol / l baino gutxiago jan ondoren 1 ordu,
- glikemia 6,7 mmol / L baino gutxiago jan ondoren 2 ordu jan ondoren.
Diagnostikoa diagnostikatzeko erabil daitekeen adierazle osagarria hemoglobina glukosilatu (glikatua) maila da. Normalean, ez da odolean hemoglobina kopuru osoaren% 6-7 gainditzen, eta diabetesa izan ohi da% 10 gainditzen du. Hemoglobina glukosilatuek odolean glukosa-maila kalkulatzeko aukera ematen du 1,5-2 hilabeteotan, izan ere, hemoglobinaren glikazioa beharrezkoa da hemendik datozen eta eratutako globulu gorrietan. Hala ere, haurdunaldian adierazle hau ez da fidagarria odol glukosa gutxitu delako eta globulu gorrien bizi-itxaropena murrizteagatik.
Odol proba egiteaz gain, gernu proba diagnostikoa diagnostikatzeko erabil daiteke. Pertsona osasuntsu baten gernuan ez dago glukosarik, eta glukosuria odol glukosa maila 8,8-9,9 mmol / L gainditzen denean bakarrik agertzen da. Hala ere, haurdunaldian glukosuria giltzurrunak filtratzeko funtzioaren aldaketen ondorioz gerta daiteke. Glukosuria nahikoa ohikoa da eta haurdunaldian ez du balio diagnostiko handirik.
Tratamenduaren egokitasunaren azterketetako bat gaixoen odol-serumean C-peptidoaren maila zehaztea da, adierazle honek intsulina endogenoaren zenbatekoa zenbatzeko balio dezakeelako. C-peptido kantitatea neurtuz, pankrearen funtzioa intsulina exogenoa zenbateraino kentzen den zehaztu daiteke. Diabetesa duten pazienteetan, ariketa egin aurretik eta ondoren C-peptido mailak intsulinarekiko erresistentzia maila edo sentsibilitatea adierazten du.
Diagnostikoa diabetesa gestazionalaren sintometan eta laborategiko aurkikuntzan oinarritzen da. Arauak 5,4 mM / L-rainoko odol azukre barazgarriaren balioa ezagutzen zuen. Ildo bateko odol azukrea 5,1 eta 7,0 mM / L artean badago, medikuek emaitzak gestazio diabetetzat interpretatuko dituzte. Emaitza 7,0 mM / L baino handiagoa bada, diabetesa ageriko diagnostikoa egiten da.
Odol azukrearen lehenengo barau azterketa haurdun dauden emakume guztiei preskribatu zaie obstetriziaren izenean. Odola normalean 8-10 astetan ematen da. Emakume batek arrisku faktoreak baldin baditu, berehala ematen zaio ahozko glukosa tolerantzia proba ("azukre kurba").
Beste kasu batzuetan, proba 22-24 asterako aurreikusita dago. Odol glukosaren baraua lehen hiruhilekoan ez ezik, bigarrenean eta hirugarrenean ere egiaztatu da (gutxienez behin).
Noiz ematen zaio emakume bati diabetesa gestazionala? Diagnostikoa egiteko irizpidea 5,1etik gorako azukrea baraztea da, baina 7,0 mM / L azpitik. Goizean odol glukosa 5,1 mM / L baino txikiagoa bada, orduan emakumeak metabolismo normala du. Glukosa 7,0 mM / L baino handiagoa bada, metabolismoa oso larria da eta 1 edo 2 motako diabetesa haurdunaldian agertzea litekeena da.
Haurdun dagoen emakumearen bazkariaren ondorengo odol azukrea diabetesa susmatzen denean neurtzen da. Araua glicemia maila 7,8 mmol / L arte jotzen da. Manifestuen diabetesa 11 mM / L baino gehiagoko odol glukosa-kontzentrazioan dagoela susmatzen da. Gestazio gaixotasuna tarteko baloreekin diagnostikatzen da - 7,8 mmol / l baino gehiago, baina 11,0 mmol / l baino gutxiago.
Haurdun dagoen emakumezkoen diabetesa ere gerta daiteke hemoglobina glukatua zehaztuz. Emaitza normala HbA1c% 6 artekoa da, diabetesa gestazionala -% 6-6,5, agerikoa -% 6,5 baino gehiago.
"Azukrearen kurba" arabera, gestazio-diabetesa 30-32 astera diagnostikatzen da. Gero proba hau ez da nahikoa.
Azterketa goizeko ordutegian aurreikusita dago. Emakume bat laborategira hurbiltzen da sabele huts batean. Lehenik eta behin, lehen odol lagina hartzen du. Ondoren, eman ur edari edateko (75 gramo glukosa anhidro). Hurrengo lagin glukemikoak 60 eta 120 minuturen ondoren hartzen dira.
Diagnosi gestatikoa 5,1–7,0 mM / L bularreko emaitzak diagnostikatzen dira, ordubete ondoren - 10–11,0 mM / L, 2 ordu igaro ondoren - 8,5–11,0 mM / L.
Laginen balioak txikiagoak badira, orduan, emakumeak ez du karbohidratoen metabolismoaren urraketarik. Eta aurreko mugen glicemia baldin badago, haurdun dagoen emakumeak 1 motako edo 2 motako diabetesa agertu zuen seguruenik.
Edozein emakumek arazo metabolikoei aurre egin diezaioke haurdunaldian. Arrisku faktoreak dituztenek, ordea, arrisku handiagoa dute.
- obesitatea
- haurdunaldian bat-bateko pisua handitzea,
- 30 urte baino gehiago
- diabetea duten senideak,
- polihidramnioak, ultrasoinuen arabera,
- fetu handia ultrasoinuen arabera,
- lehenagoko haurraren jaiotza (4-4,5 kg baino gehiago) edo oraindik erditzea,
- diabetesa gestazionala haurdunaldian.
Diagnosi gestazionala - dieta, sintomak
Haurdun dagoen elikadura erregularra eta zatiketakoa izan behar du. Egunean zehar, 4-6 aldiz jan behar duzu zati txikietan. Garrantzitsua da dena gozoa baztertzea, hau da, karbohidrato sinpleak: sakarosa, glukosa, fruktosa. Substantzia horiek azkar handitzen dute odol azukrea. Produktuen artean, karbohidrato sinpleak gozogintzako produktu guztietan kantitate handietan aurkitzen dira. Diagnosi gestaziorako dietak eztia, fruta zukuak, platanoak, mahatsak, fruitu lehorrak eta produktu gozo guztiak baztertzea dakar. Karbohidratoez gain, gantzak, batez ere animalien jatorria dutenak, elikadura arloan ere mugatuak dira. Koipeak kaloria oso aberatsak dira eta horrek pisu gehikuntzan eragiten du.
Diagnostikoa izateko dietaren oinarria barazkiak, zerealak, koipe gutxiko esnekiak, haragiak eta arrainak izan beharko lirateke. Ogia eguneko 50 gramoetara mugatu behar da. Lehentasunak eman behar dira aleak gehitzearekin edo irin osoarekin. Arroza, pasta eta semola hobeto erabiltzen dira gutxitan. Patata egosia, gisatua jatea komeni da, baina frijitu gabe.
Eta gibela, eta muskuluak, eta ehun adiposoak pankreako hormonarekiko gutxiago sentikorrak dira - intsulina. Baldintza kaltegarrietan, odol azukrea handitzea eta diabetesa garatzea ekar dezake. Haurdun dauden emakumeen diabetea antzinako klinika batean aztertzen da. Odol venousa gehienez 24 astez aztertzeko (azukrea edo hemoglobina glikatua zehazten da), geroago, “azukre kurba” egiten da.
Duela gutxi arte, haurdunaldian odol azukrearen gehikuntza antzematen zen edozein diabetesa gestazio jotzen zen.
Gaur egun, Errusiako adostasun nazionala dago "Diagnosi gestazionala: diagnostikoa, tratamendua, ondorengoen jarraipena". Dokumentu hau mediku guztientzako gida da, endokrinologoak eta obstetrizia-ginekologoak barne. Gida honen arabera, haurdunaldian dagoen emakume batek bai diabetesa gestazionala bai diabetesa agerikoa izan dezake.
Diabetes mellitus gestazionala aldi baterako baldintza gisa har daiteke eta haurra jaio ondoren hobetzea espero dute. Horrela, diabetesa gestazionalaren diagnostikoa mesedegarriagoa da. Hala ere, haurdunaldian odol azukrearen gehikuntza txiki bat ere arriskutsua da emakumearentzat eta fetuaren kasuan. Tratamendu nahikorik jaso ez duten haurren kasuan, barneko organoen akatsak sor daitezke eta jaiotza-pisua 4 kg baino gehiagokoa da ere. Feto handi batek arrisku handia du erditzean. Emakume batentzat, gestazio-diabetesa karbohidratoen metabolismoaren nahaste larriak izan daitezke.
GDM zehar 9 azukrea murriztu dezakezu dietaren arabera, ez da hain konplexua eta zorrotza, baina, alderantziz, zaporetsua eta egokia da. Diabetesaren dietaren funtsa da dietatik karbohidrato azkar eta erraz digeritzeko modua, elikadura osoa eta zatikia izan behar da (2-3 orduz behin), ez baita gosea luzea izan behar. Honako hauek dira GDM elikadurari buruzko jarraibide klinikoak
- azukrea,
- semola,
- jam,
- gozokiak, txokolate, gozoki,
- eztia
- izozkia
- gozogintza
- denda zukuak eta nektarrak,
- freskagarriak,
- janari azkarra
- datak,
- pasak,
- pikuak,
- bananas,
- mahatsa,
- meloi.
- arroza,
- pasta gari gogorra,
- gurina,
- jangarriak ez diren produktuak
- arrautzak (3-4 pieza astean),
- txistorra.
- zerealak (oloa, mihia, buckwheat, garagar, garagar, artoa),
- lekaleak (txitxirioak, babarrunak, ilarrak, babarrunak, soja),
- fruitu guztiak (bananak, mahatsak eta meloiak izan ezik),
- koipe gabeko gazta;
- krema garratza ez-koipetsua,
- gazta
- haragia (oilaskoa, untxia, indioilarra, behia),
- barazki guztiak (azenarioak, erremolatxa, patata izan ezik - kantitate mugatuetan),
- ogi marroia.