Erretinopatia diabetikoa
Erretinopatia diabetikoa mikroangionatia da, arteriaola prekapilarraren, kapilarretako eta venula postkapularretako lesio nagusia duena, kalibre handiagoko ontzien inplikazioarekin. Erretinopatia oklusio eta ihes mikrobaskularrek adierazten dute. Klinikoki, erretinopatia diabetikoa honakoa izan daiteke:
- aurrekariak (proliferatiboak ez direnak), eta horietan patologia intraretinalean mugatzen da,
- ugaltzailea, patologia erretinaren gainazalean edo hortik kanpo hedatzen dena,
- preproliferative, forma ugaltzailea saihestezina da.
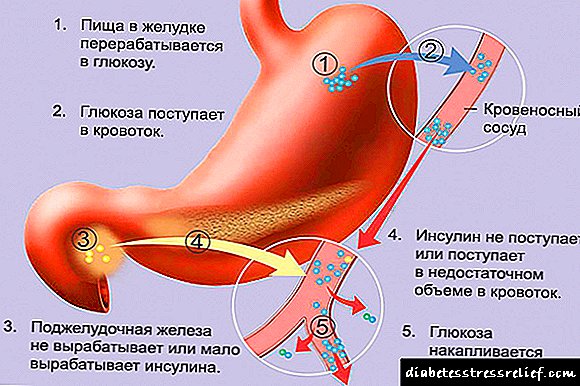
Diabetes mellitus larritasun desberdineko hipergluzemia luzea da, eta bigarren aldiz garatzen da intsulina endogenoaren kontzentrazioaren eta / edo ekintza gutxitzearen ondorioz. Diabetes mellitus intsulina menpekoa edo ez den intsulina menpekoa izan daiteke, bestela 1 motako edo 2 motako diabetesa bezala definitzen da. Erretinopatia diabetikoa ohikoagoa da 1 motako diabetearekin (% 40) 2 motako diabetearekin (% 20) baino eta 20 eta 65 urte bitarteko pertsonen itsutasun kausa nagusietako bat da.
, , , , , , , , , , ,
Erretinopatia diabetikoa izateko arrisku faktoreak
Diabetesaren iraupena garrantzitsua da. azukrea 30 urte baino gutxiago duten gaixoen diabetesa diagnostikatzen denean, 10 urteren ondoren erretinopatia diabetikoa garatzeko probabilitatea% 50ekoa da eta 30 urteren ondoren - kasuen% 90. Erretinopatia diabetikoa oso gutxitan gertatzen da diabetesa eta nerabezaroaren lehen 5 urteetan, baina 2 motako diabetesa duten gaixoen% 5etan gertatzen da.
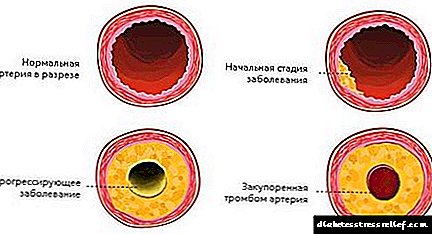
Gorputzean prozesu metabolikoen gaineko kontrola eza erretinopatia diabetikoaren garapena eta progresioa egiteko arrazoi nahiko arruntak dira. Haurdunaldiak nahiko maiz laguntzen du erretinopatia diabetikoaren progresio azkarra. Aurretik dauden faktoreen artean, haurdunaldiaren aurretik azpian dagoen gaixotasunaren kontrol desegokia, haurdunaldiaren hasierako faseetan etenik gabeko tratamendua eta preeklampsia eta fluidoen desoreka garatzea dira. Hipertentsio arteriala kontrol nahikoa ez duen erretinopatia diabetikoaren progresioa eta diabetesa mellitus mota 1 eta 2 motako diabetesa erretinopatia garatzea lortzen du. Nefropatia akutuak erretinopatia diabetikoaren eragina okertzen du. Aldiz, giltzurruneko patologiaren tratamendua (adibidez, giltzurruneko transplantea) egoeraren hobekuntzarekin eta fotokagulazioaren ondoren emaitza ona izan daiteke. Erretinopatia diabetikorako beste arrisku faktore batzuk erretzea, gizentasuna, hiperlipidemia dira.
Kontrol metaboliko intentsiboaren abantailak
- Erretinopatia diabetikoaren garapena atzeratzea, baina ez prebentzioa.
- Erretinopatia diabetiko latenteen progresioa motelduz.
- Erretinopatia diabetiko preproliferatiboak proliferatibora igarotze-tasaren jaitsiera.
- Edema makular murriztua.
- Laser koagulazio murriztua.
Erretinopatia diabetikoaren patogenia
Erretinopatiaren patogenia erretinaren ontzietan prozesu patologikoetan oinarritzen da.
- capillaries. Haien aldaketak pericitoak galtzean, sotoaren mintza mehetean, endotelioen zelulen kalteak eta ugaltzeak eragiten dituzte. anormalitate hematologikoak deformazioaren eta "txanponen zutabeen" sintomaren eraketa areagotzen du, plaketen malgutasuna eta agregazioa murrizten dira eta oxigeno garraioa gutxitzea eragiten dute.
Erretinako kapilarretako perfusio ezaren ondorioa ischemia da, hasiera batean erdi periferian agertzen dena. Hipoxia erretinako bi adierazpen nagusiak hauek dira:
- arteriovenularren astinduek, kapilarretako oklusio larriak ("off") lagunduta arterioletatik venuletara norabidean. Ez dago garbi aldaketa horiek ontzi berriek edo lehendik dauden kanal baskularren irekierak adierazten duten edo ez, beraz, normalean intretretinalen anormalitate mikrobaskularrak aipatzen dira.
- neovaskularizazioa erretinaren ehun hipoxikoan eratutako substantzia angiopoietikoen (hazkunde faktoreak) ekintzaren kausatzat hartzen da. Substantzia horiek erretina eta disko optikoa neovascularization laguntzen dute, eta askotan iris (iris rubeosis). Hazkunde faktore asko isolatu dira, baina garrantzitsuena hazkunde endotelial baskularra da.
Barne hematoretinaren barrutik huts egiteak plasmako osagaiak erretinan sartzea eragiten du. Kapilarretako hormen neke fisikoak hormako baskularraren protrusio lokala sortzen du, mikroanurismoak bezala definituta, izerdia edo uzkurdura posibleak izanik.
Iragazkortasun irazkortasunaren gehikuntzaren adierazpena, hemorragia eta edema intraretinala garatzea da, hau da, difusa edo lokala izan daiteke.
- erretinako edema difusa kapilarretako eta isurketen hedapen nabarmenaren emaitza da.
- Tokiko erretinako edema mikaneurismoen eta kapilarretako zati handienen ihesaren fokuen emaitza da.
Erretinako eta edema osasuntsu baten trantsizio eremuan exsudatu solidoaren gordailuak sor ditzake tokiko erretinako edema kronikoak. Lipoproteinek eta lipidoz betetako makrofagoek osatutako exudatuak iragazki baten moduko ihes mikrobirikularren eskualdea inguratzen dute. Ihesak uxatu ondoren, berehalako xurgapena jasaten dute inguruko capilarretara, edo fagozitosatuta daude; prozesuak zenbait hilabete eta zenbait urte irauten du. Ihes kronikoek exsudatuak handitzea eta kolesterolaren gordailua eragiten dituzte.
Erretinopatia diabetiko ezproliferatiboa
Mikroaneurismoak barne geruza nuklearrean kokatzen dira eta hauteman daitezkeen lehen nahasteak dira.
- puntu delikatuak, biribilak eta gorriak, batez ere denboraldikoak foveatik agertzen direnak. Odolez inguratuta badaude, baliteke hemorragia desberdinak izatea,
- Erretinako saiakuntza tripsinaren erretinopatia diabetikoan mikroaneurismo periferikoekin:
- zelulen edukia handitze handiko zelula duten mikroaneurismoak,
- FAG-ek puntu hiperfluoreszente samurrak agerian uzten ditu, mikroaneurisma ez-tronbirimikoak baitira. Horien zenbatekoa normalean handiagoa da oftalmoskopikoki ikus daitekeen aldean. Geroagoko faseetan, fluidoen isurketaren ondorioz hiperfluoreszentzia difusa ikus daiteke.
Exudato solidoak kanpoko geruza plexiformean daude.
- argizaria, horia, ertzak nahiko argiak dituztenak, muturrak eta / edo eraztunak eratzen dituztenak, ondorengo poloan. Exsudatu solidoaren eraztunaren erdian (exudate anularra), mikaneurismoak maiz zehazten dira. Denboran zehar, haien kopurua eta tamaina handitzen dira. Prozesu patologikoan inplikazio posiblearekin fovea izateko mehatxua dakar.
- Phagek hipofluoreszentzia agerian uzten du kororako atzeko fluoreszentzia blokeatzearen ondorioz.
Erretinako edema batez ere kanpoko plexiformearen eta barneko geruza nuklearren artean kokatzen da. Geroago, barneko geruza plexiformea eta nerbio zuntz geruza inplikatu daitezke erretinaren edemari lodiera osoraino. Fluidoan metatzeak gehiago fovean kiste bat sortzen du (edema makular kistikoa).
- erretinako edema Goldmann lentea erabiliz, argizko argiteria batean ikusten denean,
- Phagek hiperfluoreszentzia berandu agerian uzten du erretinako kapilarretako ihesak direla eta.
- kapitelen mutur venosoetatik barneko hemorragiak agertzen dira eta erretinaren erdiko geruzetan kokatzen dira. Hemorragia hauek puntuak dira, kolore gorria dute eta konfigurazio mugagabea,
- Erretinaren nerbio-zuntz geruzan hemorragiak azaleko arteriaole prekapilario handiengatik sortzen dira, eta, horrenbestez, "sugar sugarren" forma zehazten dute.
Erretinopatia ez-ugaztuna duten erretinopatia diabetikoa duten gaixoen kudeaketa-taktikak
Erretinopatia diabetikoa ez den ugariak dituzten gaixoek ez dute tratamendurik behar, baina urtero azterketa bat egin behar da. Diabetesarekiko kontrol ezin hobea izateaz gain, erlazionatutako faktoreak (hipertentsio arteriala, anemia eta giltzurrunetako gaixotasuna) hartu behar dira kontuan.
Erretinopatia diabetiko preproliferatiboa
Erretinopatia diabetiko ez-ugaltzaileetan ugaltze mehatxuaren seinaleak agertzeak erretinopatia diabetiko preproliferatiboa garatzea adierazten du. Erretinopatia diabetiko preproliferatiboen seinale klinikoek erretinako ischemia progresiboa adierazten dute, FLG-an detektatu gabeko erretina baten hipofluoreszentzia gune intentsiboetan (kapilarra "off"). Ugalketara joateko arriskua ardatz-aldaketen kopuruarekiko proportzionala da.
Erretinopatia diabetikoaren preproliferativeen ezaugarri klinikoak
Kotoiaren antzeko hesiak nerbio erretinako zuntz geruzan bihotzekoak diren atal lokalak dira, arteriaole prekapilarioen oklusioagatik. Korronte axoplasmatikoa etetea, axoietan garraiatutako materialaren ondorengo metaketak (estasi axoplasmatikoa), zurixkak ñabardura ematen dio.
- seinaleak: kotoizko antzeko azaleko gune txikiak, zurixkak, beheko odol hodiak estaltzen dituztenak, klinikoki zehaztuta erretinaren post-ekuatorial eremuan bakarrik, non nerbio zuntzen geruzaren lodiera nahikoa den ikusteko;
- FAGek tokiko hipofluoreszentzia agerian uzten du kororoaren atzeko fluoreszentzia blokeatzearen ondorioz, askotan perfusatu gabeko kapilarretako aldamenek lagunduta.
Trasteinako mikrobiriketa nahasteak erretinako arterioletatik venuletara joaten dira, ohe kapilarra saihestuz. Horregatik, maiz kapilar odol-fluxua eteteko guneetatik gertu zehazten dira.
- zeinuak: arteriolak eta venulak lotzen dituzten marra gorri delikatuak, erretinako ontzi lauen tokiko atalen itxura dutenak. Barnealdeko trasteen mikrobirikularren bereizgarri nagusia erretinaren barruan duten kokapena da, ontzi handiak zeharkatzeko ezintasuna eta izerdiaren izerdia ez izatea,
- Phagek capillary odol-fluxua eteteko eremuekin lotutako tokiko hiperfluoreszentzia agerian uzten du.
Venus-nahasteak: hedapena, begiztak eratzea, segmentu “perla” edo “arrosario” moduan.
Arteria-nahasteak: estrikzioa, "zilarrezko haria" eta desagerrarazpenaren seinale, eta horrek erretinako arteriaren adar baten oklusioaren antzekoak dira.
Hemorragiaren leku ilunak: erretinako infartu hemorragikoak bere erdiko geruzetan kokatuta daude.
Erretinopatia diabetiko preproliferatiboa duten gaixoen kudeaketa-taktikak
Erretinopatia diabetiko preproliferatzailearekin, behaketa berezia behar da erretinopatia diabetiko ugaltzailea garatzeko arriskua dagoelako. Fotokagulazioa normalean ez da ageri, dinamikan behatzea ezinezkoa bada edo begi parekidea erretinopatia diabetiko ugaltzeagatik galtzen bada.
Makulopatia diabetikoa
Diabetea duten gaixoen ikusmen narriaduraren kausa nagusia, batez ere, 2 motako diabetea, fovea edema, exudate solidoaren depositua edo iskemia (makulopatia diabetikoa) dira.
Makulopatia diabetikoaren sailkapena
Tokiko makulopatia diabetikoa
- zeinuak: erretinaren lodiera garbi mugatua, solido perifoveal solido perifovealen eraztun osoa edo osatu gabekoa;
- PHAk berandu tokiko hiperfluoreszentzia agerian uzten du izerdi eta makulu perfusio ona dela eta.
Makulopatia diabetiko neurriz kanpokoa
- zeinuak: erretinaren lodiera difusa, aldaketa zistikoekin batera egon daitekeena. Edema larriarekin nahita egiteak ezinezkoa egiten du fovea lokalizatzea,
- FAG-ek izerdiaren eraginez mikroaneurismoen hiperfluoreszentzia puntu anitz eta hiperfluoreszentzia difusaren berandu agerian dago azterketa kliniko batekin alderatuta. Edema makular kistikoaren aurrean, "lore petalo" forma duen gunea zehazten da.
Makulopatia diabetiko iskemikoa
- zeinuak: ikusmen-akutasuna gutxitzea nahikoa segurua den fovearekin, askotan diabetesa erretinopatia preproliferatzailearekin lotuta. Hemorragien leku ilunak hauteman daitezke,
- Phagek perfuse gabeko kapilarrak agerian ditu fovean, eta horien larritasuna ez dator beti ikusmen-zorroztasunaren jaitsiera mailarekin.
Perfusiorik gabeko birusen kapilarretako beste atal batzuk maiz agertzen dira ondorengo poloan eta periferian.
Makulopatia diabetiko mistoa, bai iskemia, bai exsudazioaren seinaleak dira.
, , , , , , , ,
Edema makular klinikoki esanguratsua
Edema makular esanguratsua honako hau da:
- Erretinako edema zentral nuklearraren 500 µm-ko barruan.
- Solidoa zentralaren foveatik 500 µm-tara dago, inguruan dagoen erretinaren lodierarekin batera (500 μm-tik haratago hedatu daiteke).
- Erretinako edema DD 1 (1500 μm) edo gehiagoren barruan, hau da. edemaren edozein gunea 1 DD-ko erorketatik erori beharko litzateke.
Edema makular klinikoki esanguratsuak laser bidezko fotokagulazioa behar du ikusmenaren ausardia edozein dela ere, tratamenduak ikusmen galera arriskua% 50 murrizten baitu. Ikusmen funtzioa hobetzea oso arraroa da eta, beraz, tratamendua helburu profilaktikoetarako adierazita dago. Tratamendu aurretik fago bat egin behar da izerdiaren eremuak eta neurriak zehazteko. Perfusorik gabeko kapilarrak detektatzea fovean (makulopatia iskemikoa), zeinu pronostiko eskasa baita tratamenduaren kontraindikazioa.
Laser koagulazio lokalak laser koagulazioa mikroaneurismoei eta nahaste mikro-zirkularrei aplikatzea dakar exudato solidoen eraztunen erdian, 500-3000 mikrotan kokatuta dagoen faoveatik. Koagulatuaren tamaina 50-100 mikrakoa da, 0,10 segundoko iraupena eta potentzia nahikoa mikroaneurismoak leuntzeko edo leuntzeko. Foveako erdialdetik 300 μm-rainoko suak tratatzea edema makular klinikoki esanguratsuarekin adierazten da, aurreko tratamendua eta ikusmen-zorroztasuna 6/12 azpitik egon arren. Horrelako kasuetan, gomendagarria da esposizio-denbora 0,05 segundora laburtzea. B) trellizatutako laserraren koagulazioa erabiltzen da erretinaren lodiera hedatuaren eremuen aurrean 500 μm baino gehiagoko distantziara erdialdeko foveatik eta 500 μm nerbio optikoaren buru ertzetik. Koagulatuen tamaina 100-200 mikrokoa da, esposizio denbora 0,1 seg. Oso kolore argia izan behar dute, 1 koaguluaren diametroari dagokion distantzia inposatzen dute.
Emaitzak. Kasuen% 70etan, ikusizko funtzioak egonkortzea lortzen da,% 15ean, hobekuntza dago, eta kasuen% 15ean, ondorengo hondatzea. Edemaren bereizmena lau hilabeteko epean gertatzen da eta, beraz, ez da agerian aldi honetan berriro tratatzea.
Aurreikuspen eskasa egiteko faktoreak
Solak estoldatzen ditu ubeldurra estaliz.
- Makularen hantura difusa.
- Makularen edema kistikoa.
- Makulopatia exudatibo-iskemiko mistoa.
- Erretinopatia gogorra azterketa egiteko unean.
Par plana vitrektomia trakzio tangentzialarekin lotutako edema makularrerako adieraz daiteke. Geroko mintza hialoide loditu eta dentsifikatuan hedatzen da. Horrelako kasuetan, laserraren tratamendua ez da eraginkorra, trakzio makularraren kentze kirurgikoaren aurkakoa bada.
, , , ,
Erretinopatia diabetiko proliferatiboa
Diabetesa duten gaixoen% 5-10ean gertatzen da. 1. motako diabetean, arriskua bereziki handia da: intzidentzia tasa% 60koa da 30 urteren ondoren. Faktore laguntzen duten arteria karotidoen oklusioa, ondorengo bortxaketa, miopia altua eta atrofia optikoa dira.
Erretinopatia diabetiko ugaltzailearen ezaugarri klinikoak
Erretinopatia diabetiko ugaltzailearen seinaleak. Neovaskularizazioa erretinopatia diabetiko ugaltzailearen adierazlea da. Sortu berri diren ontzien proliferazioa DD 1 distantzian egon daiteke nerbio optikoko disketatik (neovaskularizazioa diskoaren eskualdean) edo ontzi nagusietan zehar (diskoaren kanpoko neovaskularizazioa). Bi aukerak posible dira. Erretinako erretinopatia diabetikoaren ugaltzearen garapena erretinaren laurdena baino gehiago ez izatearen aurretik dagoela zehaztu da. Nerbio optikoko diskoaren inguruan barneko mintzik ez egoteak neurri batean azaltzen du arlo horretan neoplasiarako joera. Ontzi berriak ugaltze endotelialean agertzen dira, gehienetan zainetatik, gero barneko mintzaren akatsak zeharkatzen dituzte, eta erretinaren eta atzeko gainazalaren arteko balizko gorputzaren planoan kokatzen dira, haien laguntza gisa.
PAH. Diagnostikoa egiteko ez da beharrezkoa, baina angiogramaren hasierako faseetan neovaskularizazioa agerian uzten du eta ondorengo faseetan hiperfluoreszentzia erakusten du, koipea ehun neovaskularraren transpirazio aktiboa dela eta.
Erretinopatia diabetiko ugaltzailearen sintomak
Erretinopatia diabetiko ugaltzailearen larritasuna determinatu da sortu berri diren ontziek disko optikoaren eremua alderatuz:
Disko Neovaskularizazioa
- Ertaina - 1/3 DD baino txikiagoa da.
- Adierazitakoak - 1/3 DDtik gorako neurriak.
Diskoz kanpoko neovaskularizazioa
- Ertaina - 1/2 DD baino txikiagoa da.
- Adierazitakoak - 1/2 DD baino gehiagoko tamainak.
Eraiki berri diren itsasontziek, berriz, laser tratamenduari gutxiago erantzuten diote ontzi lauak baino.
Neovaskularizazioarekin lotutako fibrosia interesgarria da, izan ere, zuntz ugaritze garrantzitsuarekin, hemorragia egiteko probabilitate txikia izan arren, erretinako trakzioaren desagertze arrisku handia dago.
Hemorragiak, aurretinazkoak (subhialoidak) eta / edo beiratearen barnekoak izan daitezke, ikusmen-akutasuna murrizteko arrisku garrantzitsua dira.
Honako hauek dira tratamendurik ezean, ikusmena nabarmen murrizteko arrisku handiaren ezaugarriak:
- Hemorragiak dituzten diskoaren eremuan neovaskularizazio moderatua arriskuaren% 26 da, tratamenduaren ondoren% 4ra murrizten baita.
- Hemorragiarik gabeko diskoko neovaskularizazio gogorra arriskuaren% 26 da, tratamenduaren ondoren% 9ra murrizten baita.
Disko optikoaren neovaskularizazio gogorra altxamenduarekin
- Hemorragiak dituzten diskoaren eremuan neovaskularizazio gogorra arriskuaren% 37 da, tratamenduaren ondoren% 20ra murrizten baita.
- Disko hemorragikoaz kanpoko neovaskularizazio gogorra arriskuaren% 30 da, tratamenduaren ondoren% 7ra murrizten baita.
Irizpide horiek betetzen ez badira, fotokagulazioari uko egin eta pazientea 3 hilero aztertzea gomendatzen da. Hala ere, oftalmologo gehienek laser fotokagulaziora jo ohi dute neovaskularizazioaren lehen zantzuan.
Begi-bista diabetikoaren konplikazioak
Erretinopatia diabetikoan, ikusmen arriskuan dauden konplikazio larriak gertatzen dira laserra tratatu ez duten pazienteetan, edo emaitza desegokiak edo desegokiak izan diren. Agian, hurrengo konplikazioetako bat edo gehiago garatzea.
Bizkorreko edo erretrogialoideko espazioan egon daitezke (preretinal hemorragiak) edo konbinatuta. Preretinal hemorragiak lore-forma dute, eta demarkazio maila eratzen dute ondorengo mahatsondoarekin. Batzuetan, preretinal hemorragiak barazki gorputzean sar ditzake. Hemorragia halako berregitea aurreko hemorragiak baino luzeagoa da. Zenbait kasutan, odolaren antolamendua eta trinkotzea gorputz behatzailearen atzeko gainazalean gertatzen da "okre koloreko mintza" eratuz. Pazienteei ohartarazi behar zaie hemorragia gehiegizko estres fisiko edo beste batzuengatik gerta daitekeela, baita hipogluzemian edo begi zuzeneko lesioetan ere. Hala ere, lo egiteko garaian hemorragia agertzea izaten da.
Erretinako trakzioaren urruntzea
Mintz zuntz zuntzetako uzkurdura progresiboa egiten du, borrereoretako fusioaren eremu handietan. Diabetea duten gaixoen ondorengo beiratze-bereizketa pixkanaka-pixkanaka gertatzen da, normalean oso osatu gabea da, hau da, ugaltze fibrobaskularra duten eremuekin.
Erretinako urruntzeari esker, trakzio borreoretiniar geldikorreko mota hauek daude:
- Trakzio anteroposteriorra mintz zuntz zirkularrak kontrajartzen direnean agertzen da, eta ondorengo segmentutik hedatzen dira, normalean sare baskular masibo batekin konbinatuta, beiratearen oinarriaren aurreko aldean,
- zubiaren trakzioa mintz zuntz zirkularren uzkurduraren emaitza da, eta ondorengo segmentuaren erdia bestetik hedatzen da. Honek puntu hauen eskualdean tentsioa sortzen du eta tentsio-bandak eratzea eragin dezake, baita diskoaren aldean makula desplazatzea edo bestela ere, trakzio indarraren norabidearen arabera.
Erretinopatia diabetikoaren beste konplikazio batzuk
Haragia esfoliatuaren atzeko gainazalean garatu ahal izango duten film hodeiek erretina goitik behera tiratzen dute denbora-bide arcadean. Horrelako filmek makula guztiz estali dezakete ondorengo ikusmen narriadurarekin.
- Fondoa aldatu gabe dago.
- Erretinopatia diabetiko preproliferatzailea moderatua, hemorragia txikiak edo / eta solidoak exudatzen ditu, DOV 1 baino gehiagoko distantziara.
Oftalmologoarentzako aurreikusitako norabidea
- Erretinopatia diabetiko ez-ugaltzailea, denbora luzeko arku nagusietan zehar eraztun solidoaren gordailuak dituena, baina mehatxurik gabe.
- Erretinopatia diabetiko ez ugaltzailea makulopatiarik gabe, baina ikusmena gutxitu da, bere kausa zehazteko.
Oftalmologo baten aipamen goiztiarra
- Erretinopatia diabetiko ez ugaltzailea, exsudatu solidoaren eta / edo hemorragiaren gordailuekin, 1 DDaren barruan.
- Maculopathy.
- Erretinopatia diabetiko preproliferatiboa.
Oftalmologo baten premiazko erreferentzia
- Erretinopatia diabetiko proliferatiboa.
- Hemorragia aurretinala edo birikoa.
- Irisaren errubioa.
- Erretinako urruntzea.
, , ,
Erretinopatia diabetikoaren tratamendua
Laser panretinalen koagulazioarekin tratamendua, sortu berri diren ontzien inplikazioa eragin eta ikusmen galera ekiditea da, bortitza hemorragiaren edo erretinako trakzioaren desagertzeagatik. Tratamendu bolumena erretinopatia diabetiko ugaltzailearen larritasunaren araberakoa da. Gaixotasuna modu moderatuan, koagulatuak bata bestearengandik urrun sekuentzialki aplikatzen dira potentzia baxuan, eta prozesu edo berreraiketa nabarmenagoa izanik, koagulatuen arteko distantzia murriztu behar da eta potentzia handitu behar da.
Hasteko oftalmologoek hobeto erabiltzen dute panfundoskopioa. Hiru ispilu Goldmann lente batek baino handitze handiagoa emanez. azken hau erabiltzerakoan, ondorio kaltegarriak dituen fotokagulazio arrakastatsua izateko probabilitatea handiagoa da.
- koagulatu tamaina erabilitako kontaktu lenteen araberakoa da. Goldmann lente batekin, koaguluaren tamaina 500 mikrokoa izan behar da, eta panfundoskopioarekin, berriz, 300-200 mikro;
- esposizio-denbora - 0,05-0,10 segundo koagulazio leunak aplikatzeko aukera ematen duen potentzia batean.
Erretinopatia diabetikoaren lehen mailako tratamendua 2000-3000 koagulatuen aplikazioarekin egiten da, ondorengo segmentutik norabidean orden sakabanatuan, erretinaren periferikoa saio batean edo bitan estaliz, laserraren koagulazio panretinala, saio bakarrera, konplikazioak izateko arrisku handiagoa dago.
Tratamendu bolumena gaixoaren minaren atalasearen eta kontzentratzeko gaitasunaren arabera zehazten da. Gaixo gehienentzat, tokiko begi-anestesia nahikoa da, baina parabulbar edo subthenon anestesia beharrezkoa izan daiteke.
Ekintzen segida hau da:
- 1. urratsa. Diskotik gertu, beheko tenperaturaren bidegorritik behera.
- 2. urratsa. Makularen inguruan babes-hesi bat sortzen da, mahatsondoan interferentzia arriskua ekiditeko. Neovaskularizazio egonkorraren arrazoi nagusia tratamendu desegokia da.
Inplikazio seinaleak neovaskularizazioaren erregresioa eta ontziteria edo ehun zuntz desolatuak agertzea, dilata zainak murriztea, erretinako hemorragiak xurgatzea eta diskoaren zuritzea gutxitzea dira. Dinamika negatiborik gabeko erretinopatia kasu gehienetan, ikuspegi egonkorra mantentzen da. Zenbait kasutan, erretinopatia diabetikoa preproliferative hasierako emaitza onak izan arren. Ildo horretan, beharrezkoa da 6-12 hilabeteko tartea duten gaixoak berriro aztertzea.
Koagulazio pankinalak prozesu fibrobaskularraren osagai baskularrari soilik eragiten dio. Zuntz zuntzekin osatutako ontzien erregresioaren kasuan, ez da tratamendu errepikatua adierazten.
Birplanteatze tratamendua
- laser koagulazio errepikatua, koagulatuak lehenago sortutako puntuen artean dauden hutsuneetan aplikatuz.
- Erretinaren aurreko eskualdean krioterapia adierazten da fotokagulazio errepikatua ezinezkoa denean fundusaren ikusmen eskasa dela eta material hertsiak direla eta. Horrez gain, lasairen koagulazio panretinala jasan ez duten erretinaren eremuetan jarduteko aukera ematen du.
Pazienteei azaldu behar zaie laser bidezko koagulazio panretinalak gradu desberdinetako ikusmen eremuko akatsak sor ditzakeela. Hori dela eta, autoa gidatzeko arrazoizko kontraindikazioa da.
- 3. urratsa. Diskoaren arkutik aurrera esku-hartzea amaitzea
- 4. pausoa. Periferiaren amaierako amaierako lasercoagulazioa.
Erretinopatia diabetiko ugaltzaile nabarmenarekin, lehenik eta behin erretinaren beheko erdian esku-hartzea egitea gomendatzen da, izan ere, gorputz bihotzeko hemorragiaren kasuan, eremu hori itxita dago eta horrek ezinezkoa da tratamendu gehiago egitea.
Jarraipena kudeatzeko taktikak
Behaketa normalean 4-6 aste izaten da. Disko ondoan dagoen neovaskularizazio larria gertatuz gero, hainbat saio egin daitezke 5000 edo gehiagoko koagulatuen kopuruarekin, neovaskularizazio osoa ezabatzea lortzen zaila bada eta tratamendu kirurgiko goiztiarra behar izatea.