Hainbat motatako diabetesa tratatzea: bitartekoak eta metodoak
Diabetes mellitus tratamendua pazienteen gorputzean diabetesa duten prozesu metabolikoak normalizatzea da, odoleko glukosa maila egonkortzea, intsulina nahikoa eta gaixotasun honen sintomak minimizatzea dira.
Diabetes mellitus motaren arabera, gaixotasuna tratatzeko bitartekoak banan-banan hautatzen dira. Intsulinaren menpeko lehen patologia mota batekin, egunero intsulina injekzioak agertzen zaizkie paziente guztiei. 2. motako diabetesa duten sintomen larritasuna gainditzeko, azukrea gutxitzen duten erremedio farmakologikoak edo folklorikoak errezetatzen dira; argitaratu gabeko patologiaren kasu bakanetan, ongizatea egonkortzea lor daiteke gaixoaren dieta egokituz. Nolanahi ere, diabetearen tratamendua erregulartasuna eta etengabeko zaintza medikoa behar duen prozesu konplexua da.
Medikuntza ofizialaren bitartekoak eta metodoak
Medikuntza ofizialak diabetes mellitusaren tratamendua sendagai terapeutiko teknika konplexutzat jotzen du, dieta terapiarekin eta terapiarekin jarduera fisiko aktiboarekin osatu beharko litzatekeena. Preskripzio mediko guztiak zainduz, erraza da gaixotasunaren kalte-ordain osoa lortzea, sintomak ezabatzea eta eguneroko bizitzan erosotasun osoa.
Tratamendurako sendagaiak
Kasu bakoitzean diabetesa izateko drogen tratamendua, lehenik eta behin, patologia motaren, bere fasearen eta konplikazioen eta gaixotasun konposanteen presentziaren arabera zehazten da.
Diabetearen mellitusaren lehen mota intsulina menpekoa da, bere adierazpena askotan gaztetan gertatzen da eta gaixoak bizitza guztian intsulina injekzioak erabili beharko ditu hormonaren maila egokia mantentzeko, bere gorputzean kantitate mugatuetan ekoizten dena. 1 motako diabetesa duten beste sendagaien artean, intsulina ondo lotzen duten drogen multzoak ohikoak dira.
"Diabetesa helduen" izenarekin ezaguna den bigarren diabetearekin, gorputzaren intsulina behar bezala funtzionatzen ez du. Denbora jakin batez, kantitate normaletan ekoizten jarraitzen da, baina zelulek ez dute hautematen uzten, orduan dosierra murrizten da pixkanaka. Odol glukosa maila normalak mantentzeko, pazienteei azukre jaisteko bereziki diseinatutako drogak erabiltzea gomendatzen zaie. Beren ekintza pankrearen funtzionaltasuna suspertzera (sulfanilurea, buztina, intretinak) prestatzera eta gorputzean sortu den intsulinarekiko erresistentzia ezabatzera (metforminaren prestaketak, tiazinolinionatuak) suposatzera bideratu daiteke.
Jarraian, medikuntza modernoan gehien erabiltzen diren sendagai farmakologikoen adibideak diabetikoen intsulinaren erresistentzia eta odol azukrearen maila doitzeko eta diabetesa mota desberdinetarako erabiltzen diren intsulinaren ordezkoak dira.
| Drogaren izena | Farmazia taldea | Ekintza farmakologikoa | Erabilerarako adierazpenak |
|---|---|---|---|
| Glyukofazh | Hormonak, haien analogiak eta antihormonalak. Ahozko antidiabetikoak | Ahoko hipogluzemia. Drogaren osaerak osagai aktiboa du - metformina, efektu hipogluzemikoa nabarmen duena, hiperglicemiarekin bakarrik garatzen dena.Hipergluzemia duten gaixoetan, drogak hasierako plasma glukosa maila murrizten du, baita glukosa maila ere bazkal ostean. | Medikuntza II motako diabetesa duten gaixoak tratatzeko erabiltzen da, eta bertan dieta terapiak ez du nahi den efektua ematen. Droga monoterapia gisa aginduta dago, baita ahozko beste agente hipogluzemikoekin edo intsulinarekin batera. 10 urtetik gorako haurrei monoterapia gisa edo ahozko beste agente hipogluzemikoekin edo intsulinarekin batera preskribatu daiteke. |
| metformina | Ahoko agente hipogluzemikoak, intsulina salbuespen. biguaniden bidez | Biguanido deribatuen multzo bateko droga antidiabetikoa odol-plasmako glukosa-kontzentrazioa murrizten dutenak, bai urdaila hutsik bai jan ondoren. Ez du intsulinaren sekrezioa estimulatzen eta ez du mekanismo honek bitartekatutako efektu hipogluzemikoa eragiten. | II motako diabetesa mellitus dieta eta ariketa erregimen faltan, batez ere gorputz pisu handia duten pazienteetan. Monoterapia gisa edo helduen tratamendurako beste aholku hipogluzemiko batzuekin edo intsulina bezalako terapia konbinatu gisa, monoterapia gisa edo 10 urteren ondoren haurren intsulina konbinazio terapiaren zati gisa. Metformina erabili duten II motako diabetesa eta gehiegizko pisua duten helduen diabetearen konplikazioak murrizten ditu. |
| Diaformin | Hormonak, haien analogiak eta antihormonalak. Ahozko antidiabetikoak | Efektu hipogluzemikoa du, hipogluzemia eragin gabe. Bere ekintzak sulfanilurearen prestakinekiko desberdina da, sendagaiak ez baitu intsulinaren sekrezioa estimulatzen eta, beraz, ez du hipogluzemia eragiten paziente osasuntsuetan. Diaforminak errezeptore periferikoen intentsitatea areagotzen du intsulinaren ekintzarako eta glukosaren erabilera zelularraren erabilera handitzen du. Glubonogenesiaren prozesuan eragina du gibeleko zeluletan. Sendagaiak karbohidratoen xurgapen intentsitatea murrizten du traktu gastrointestinalean. | Diabetesa ez den intsulina (bigarren) motakoa helduetan dieta terapiaren eraginkortasun txikia izanez gero. Hau bereziki gertatzen da obesitatea duten gaixoen kasuan. Intsulina eta intsulina menpeko (lehen motako) diabetesa konbinatzeko erabiltzen da, batez ere gaixoen obesitate larria duten kasuetan, intsulina prestakinekiko bigarren mailako erresistentzia agertuz. |
| Metfogamma | Ahoko agente hipogluzemikoak, intsulina salbuespen | Biguanidoen taldeko ahozko droga hipogluzemikoa. Gibelean glukogenogenia inhibitzen du, glukosaren xurgapena tratamendu gastrointestinalean murrizten du, glukosaren erabilera periferikoa areagotzen du, baita ehunek intsulinarekiko duten sentikortasuna ere. Ez du eraginik intsulinaren ekoizpenean pankreako beta zelulek. | II motako diabetes mellitus (ez da intsulina menpekoa) helduengan eraginkortasun dietetikoa izan ezean (batez ere obesitatea duten pazienteetan): monoterapia gisa edo ahozko beste hipogluzemiako gaiekin edo intsulina tratatzeko 10 urte igaro ondoren. |
| Siofor | Hormonak, haien analogiak eta antihormonalak. Ahozko antidiabetikoak | Biguanide taldeko agente hipogluzemikoa. Eragina antidiabetikoa glukosa tratamendu gastrointestinalaren inhibizioari esker, ehun periferikoek intsulinarekiko duten sentsibilitatea handitzea eta glukogenesiaren inhibizioa dira. Lipidoen metabolismoan (efektu hipolipidemikoa da) eta koagulazio-sisteman eragin positiboa du (efektu fibrinolitiko bat du). | II motako diabetes mellitus (ez da intsulina menpekoa), batez ere obesitatearekin konbinatuta. |
| Farmasulin | Hormonak, haien analogiak eta antihormonalak. Hormona oinarritutako hormona pankreatikoak eta sendagai hipogluzemiko sintetikoak. Intsulina taldeko sendagaiak. Intsulina laburrak | Efektu hipogluzemiko garbia duen droga. Glukosaren metabolismoa erregulatzen duen intsulina dauka. Gainera, ehunetan hainbat prozesu anti-kataboliko eragiten ditu. | Diabetes mellitus tratatzeko erabiltzen da, beharrezkoa bada intsulina, plasma glukosa maila normalak mantentzeko. Hasierako tratamendu eraginkorra intsulinaren menpeko (1 motako) diabeterako, baita haurdunaldian diabetesa duten emakumeen tratamendurako ere. Lehenengo patologia mota duten pazienteak tratatzeko erabiltzen da, baita bigarrenarekin ere, dietaren eraginkortasun eskasa eta ahozko eragile hipogluzemikoak badira. |
| Humalog | Hormonak, haien analogiak eta antihormonalak. Hormona oinarritutako hormona pankreatikoak eta sendagai hipogluzemiko sintetikoak. Intsulina taldeko sendagaiak. Intsulina laburrak. | Giza intsulinaren analogikoa da, prolina eta gezinen aminoazidoen hondakinen alderantzizko sekuentziarengatik desberdintzen da intsulinaren B katearen 28 eta 29. postuetan. | Intsulina menpekoa (1 motakoa) diabetes mellitus: intsulentzia beste intsulina prestakin batzuetarako, hipergluzemia postprandial (odol azukrea areagotzea), eta hori ezin da beste intsulina prestaketekin zuzendu, larruazalpeko intsulinarekiko erresistentzia akutua (intsulinarekiko degradazio bizkorra). Intsulina menpekoa ez den (motako 2) diabetes mellitus: ahozko antidiabetikoen aurkako erresistentzia kasuetan (beste intsulina prestakinen xurgapena narriatua, arautu gabeko postprandial hipergluzemia), aldi berean gertatzen diren eragiketetan (diabetes mellitus ikastaroa zailtzen). |
| Lantus® | Hormonak, haien analogiak eta antihormonalak. Hormona oinarritutako hormona pankreatikoak eta sendagai hipogluzemiko sintetikoak. Intsulina taldeko sendagaiak. Intentsitate luzeko intsulinak. | Intsulina hipogluzemikoa prestatzea. Intsulina glargina dauka. Giza intsulinaren analogikoa da, ingurune neutroetan disolbagarritasun txikia du. | Intsulina menpeko (1 motako) diabetesa duten 6 urtetik gorako helduak eta haurrak tratatzeko erabiltzen da. |
| manin | Hormonak, haien analogiak eta antihormonalak. Ahozko antidiabetikoak. | Langerhanen pankreako uharteetako β-zelulek intsulinaren jariaketa estimulatzen dute. Β-zelulen erantzunaren larritasuna odolean eta inguratzen duten ingurunean glukosa-kontzentrazioarekiko proportzionala da. | 2 motako diabetes mellituserako erabiltzen da (intsulina ez den menpekoa). Bere xedea agerian dago jarduera fisikoa handitzen bada, gorputzaren pisua gutxitzeko norabidean zuzentzeko, dieta arau zorrotzak ez badute eragin hipogluzemorik, odol glukosa maila egonkortuz balio fisiologikoen barruan. |
Zelula amak
Medikuntza modernoan teknika berritzailea da diabetes mellitusaren tratamendua, izaera autologoa duten zelula amak erabiliz. Autologismoa gaixoaren gorputzean dauden zelulen jatorriaz azaltzen da. Teknika patologiaren hasierako kausa gainditzeko, hiperglicemia murrizteko eta horrek sortzen dituen konplikazioak ezabatzeko gai da. Teknikak, halaber, hipogluzemia gainditzeko norabidean lan egiten du, koma edo shock eragin dezakeen kasuetan, berehalako arreta medikoa ez izateak gaixoen heriotza ere ekar dezake.
Zelula amaren terapiaren teknikak pankrearen arterian kateter baten bidez sartzea dakar. Kateterismoa ezinezkoa bada, zelula amak barrutik administratu daitezke.
Tratamenduaren lehen fasean, hezur-muineko hezur pelbisetik hartzen da tokiko anestesiapean orratz mehea erabiliz. Prozesu osoak ordu erdi irauten du, eta gaixoak bere ohiko bizitzera itzultzen du.
Laborategiko baldintzetan, zelula amak pazientearen hezur muinetik ateratzen hasten dira, kalitatea probatu eta egokien kopurua zenbatzen dute. Zelula ama egokiak gorputzeko edozein zelula bihur daitezke eta arrazoiren bat falta dutenen hornidura leheneratu. Beraz, diabetesa duten zelula amek pankreako beta zelula operatiboak ordezkatu ditzakete.
Prozeduraren azken fasean, zelula amak pankreako arteria eremura transplantatu dira kateterra erabiliz. Tokiko anestesiaren azpian dagoen kateterra arteria femoralean txertatzen da eta, izpiak X erabiliz, pankreako arteriara eramaten da, eta bertan hasten da zelula amaren ezarpena.
Inplantatzeko prozedura osoak ordu eta erdi inguru irauten du normalean. Osatu ondoren, pazientea klinikan uzten da zenbait orduz. Medikuek aldi horretan kateterrak sartu eta gero sendatze prozesua arterietan egiaztatu dute. Gaixoak kateterik erabili ezin badu, adibidez, giltzurrun patologiekin, aurreko guztia administrazio intravenoso bidez egiten da. Neuropatia periferiko diabetikoan, zelula ama intrinsekoak pazienteei injektatzen zaizkie hankako giharretan.
Garrantzitsua da ulertzea helduen zelula amak ezin direla gaixotasun bat izateko panazea izan. Oso zaila da gaixo helduengan horrelako manipulazioen eragin terapeutikoa ebaluatzea. Batzuetan hobekuntzak oso azkar etortzen dira eta beste batzuetan ia ikusezinak dira. Hori dela eta, diabetesa zelula amekin tratatzeko teknika esperimentaltzat jotzen da eta etengabe ikertu behar da.
Zelula zelulen terapia egiten ari dira Ameriketan, Israelen, Alemanian, Turkian, Txekiar Errepublikan eta baita Errusian eta Ukrainan ere.
Laser terapia tratamendu gisa
Laser terapia jotzen da diabetes mellitus tratamenduan metodo berrietako bat, odol glukosa maila nabarmen murrizten eta patologiaren seinale klinikoak nabarmen kentzen laguntzen duena. Metodoaren eraginkortasuna praktikan baieztatzen da diabetikoen kopuru handi baten laguntzarekin.
Laser terapia burutzeko, beharrezkoa da laser izpiak eragin bizia eragiten duen aparatu kuantiko berezi bat erabiltzea giza gorputzean biologikoki aktibatuta dauden zonetan. Terapia kuantikoak odol zirkulazioa hobetzen du, sistema immunologikoaren funtzionalitatea hobetzen du, ehunen birsorkuntza azkartzen du, sendotasuna arintzen du eta hanturazko prozesua murrizten du. Laser terapiaren ezaugarria gaixotasunaren berehalako kausaren gainean jarduteko duen gaitasuna da, eta ez du bere sintomei aurre egiteko soilik, diabetesa duten agente farmakologiko gehienek bezala.
Kaltetutako gune guztietan modu aktiboan eragin ahal izateko, hainbat argiztapen eta tobera elektromagnetiko eskaintzen dira aparatu kuantikoan:
- infragorri infragorrien LED erradiaziorako,
- eremu magnetiko konstantea sortzeko,
- laserraren erradiazio pultsatuetarako
- argi gorria pizteko.
Diabetikoengan efektu terapeutikoa lortzeko pultsazioko laser erradiazioak 13-15 zentimetro sakonera sartzen ahal dira ehunetan, hainbat organoen zelula-egituran eragin handiz, odol-fluxua eskainiz eta mintzako prozesu metabolikoak hobetuz.
Diabetesarentzako laser terapia erabiltzeak hobekuntza handia izan dezake pazientearen irudi klinikoan. Gainera, tratamendu metodo hau erabili aurretik, beharrezkoa da beti prestaketa prozedurak egitea, diagnostiko mota hauek barne:
- azterketak eta laborategiko probak gaixoaren diabetesa mellitusaren larritasuna eta mota zehazteko, baita barneko organo eta sistemen lesioak ere, terapia ikastaro egokia osatzen laguntzen dutenak,
- Intsulina terapia egokia hautatzeko glikemia maila zehaztea.
Ketoacidosi diabetikoaren sintomarik ezean, pazienteari tratamendu programa indibidual bat esleitzen zaio, besteak beste, jarduerak barne:
- laser infragorria terapia magnetikoa patologia modu arinerako,
- Laser infragorria terapia magnetikoa prozedura medikoekin konbinatuta faktore etiologikoak kentzeko - zitomegalovirusak, herpes infekzioak, klamidia eta beste gauza batzuk - diabetesa forma moderatuekin,
- Laser infragorria terapia magnetikoa gaixotasunen forma larrietan konplikazioen terapiarekin (pancreatitis, gastroduodenitis, patologia baskularrak eta bestelakoak) terapiarekin konbinatuta.
Laser terapeiak pankreako funtzioan izan ditzakeen ondorioak aztertzerakoan, intsulinaren kontzentrazioan gehikuntza nabarmena ezarri zen, baldin eta pankreasak gutxienez modu independentean funtzionatzen badu. Eraginik handiena lortzeko, tratamendua patologiaren hasierako faseetan egin behar da, odol azukre kronikoki oraindik organismo osoaren osasunean aldaketa atzeraezinak sorraraztea lortu ez duenean.
Barau tratamendua
Medikuntza alternatiboak uste du oso posible dela diabetea sendatzea barau bidez, ikuspegi hori sasi-zientifikoa dela uste duten endokrinologoek ez bezala. Gose greban dauden espezialistek azpimarratu dute 1 motako diabetesa teknikaren erabileraren kontraindikazio absolututzat har daitekeela, eta bigarren patologia mota duten pazienteek zenbait kasutan sintomak ezabatu ditzakete janari uko eginez. Gainera, alde horretan, epe luzeko eta ertaineko barauek bakarrik izan dezakete zeregin garrantzitsua, baina bi eguneko barau laburrak ez du inolako emaitzarik ekarriko.
Aplikatu gosea diabetearen kasuan kontuz ibili behar da. Hemen izango da eginkizun nagusia prestaketa aldia, pazienteak dieta jarraitu eta garbitzeko prozedura bereziak egiten ikasiko baitu. Hobe da mediku erakunde espezializatu batean gosez ibiltzea, espezialista kualifikatuen zaintzapean. Gainera, oso garrantzitsua da gosez ateratzea, berreskuratzeko epe osoan zehar agindutako dieta jarraituz.
Barau aldian, gaixoaren metabolismoa gaixoaren gorputzean normalizatzen da, eta gibela eta pankrearen pilaketa gutxitu egiten da. Prozesu horiek eragin positiboa dute diabetearen bidean. Gorputzean dauden beste sistemen funtzionaltasuna ere normalizatzen da; askotan diabetesa agertzea da.
Hori dela eta, gosea duten adituek aktiboki gomendatzen dute teknika hau erabiltzea 2. motako diabetesa izateko forma goiztiarrak gaixoaren ongizatea hobetzeko eta gaixotasunaren kausa erabat ezabatzeko.
Hirudoterapia tratamenduan
Hirudoterapia edo ezpainak tratatzeak ez du garrantzia galtzen mendeetan zehar. Tratamenduak gaixoaren gorputzean duen eragin konplexua da, besteak beste, immunitate-mekanismoen aktibazioa, odol-fluxua bizkortzea, kaltetutako organo espezifikoen energia-zentroetan, porru baten efektu antitrombotikoak.
Aurreko eragin horiek oso garrantzitsuak dira diabetes mellitusaren tratamenduan, izan ere, haren konplikazioetako bat da hodietako prozesu baskoekin, aterosklerosiarekin eta zirkulazio arazoekin erlazionatuta egotea. Hirudoterapia lehenengo erabilerarekin batera, gaixo diabetikoek askotan osasunean hobekuntzak nabaritzen dituzte eta terapia ikastaroak diabetesaren irudi klinikoan aldaketa positiboak ditu, besteak beste:
- presioaren normalizazioa
- kolesterola jaistea
- garbiketa baskularra aterosklerotikoen adierazpenetatik,
- hutsegite trofikoak murriztea, ehunen elikadura leheneratzea,
- Entzefalopatia baskularraren ezaugarri diren sintomak ezabatzea.
Hala ere, gogoan izan behar da diabetesa lortzeko hirudoterapia tratamendu konplexuan teknika osagarri gisa soilik erabil daitekeela. Ezpainak gorputzaren zenbait puntu nagusitan aztertzen dira patologiaren kasuan:
- bizkarrezurraren ardatzaren 11. eta 12. ornodun torazikoen artean, 12 torakoaren eta 1. lumbarren artean eta adierazitako ezkerreko eta eskuineko 3-4 zentimetroko puntu osagarrietan.
- xipoide prozesu torakoaren eskualdean eta 3-4 puntuko azpitik lehenengo puntuaren azpitik,
- gibeleko eskualdean - bularreko behe-eskuineko ertzeraino;
- kokcisiaren goiko aldean eta sakroaren goiko aldean.
Hirudoterapia duten diabetesa tratamendua normalean 10-15 aldiz irauten du 1 prozedura maiztasunarekin 3 egunetan. Gorputzeko puntu bakoitzeko 3 ezpaina behar dira.
Belar tratamendua
Nahiz eta baldintza modernoetan medikuek ezin dutela diabetesa erabat sendatu, sendatzaile tradizionalek bere jarraitzaileei patologia horren sintomak arintzen laguntzen diete belar naturalak eta infusioak erabiliz. Hala ere, diabetesa errezeta tradizionalekin tratatu aurretik, hobe da zure medikuarekin kontsultatzea aukera horri buruz.
Diabetesari buruzko errezeta ezagunen artean, aspalditik ezagutzen da hurrengo belar, baia eta haziak:
- 2 lihoa ereiteko hazien zatiak,
- Komar arruntaren hostoen zati bat,
- 2 ipurdi fruitu,
- 4 zati blueberry hostoak.
Osagai guztiak ondo nahastu dira eta, ondoren, nahasketa horren 2 koilarakada hartu eta 400 mililitro ur irakiten bota. Konposizioa su txikian jarri eta 5 minutuz egosi. Beste 30 minutuz beroari kendu ondoren, infusioa tematu, iragazi eta egunean 3 aldiz hartzen da otorduen aurretik, 15 minutuz.
Ivanchenko irakaslearen triada berdea ere ezaguna da diabetearen aurka. Sintomak modu eraginkorrean tratatzen ditu, gaixotasuna eragiten duten prozesuak egonkortzen ditu. Tansy loreek (1 gramo), ale-hautsak (0,5 gramo) eta zizare-belarra (200-300 miligramo) osatzen dute. Osagaiak nahastuta daude, horrelako nahasketa bat koilarakada zuzenean uraren tenperatura isurtzen da giro-tenperaturan. Tratamenduaren lehenengo egunean bazkaldu baino ordu erdi lehenago edan behar duzun bakarreko nahasketa da, bigarren egunean dagoeneko egunean bi aldiz erabiltzen da eta 3-7 egunetan, sendagaiak otorduak baino lehen edaten dira egunean 3 aldiz. Astebete erabili ondoren, triada astean behin erabili beharko da urtebetez. Hala ere, terapia hirukoitza igaro ondoren, garrantzitsua da odol azukre maila kontrolatzea eta tratamendua eraginkorra dela ziurtatzea. Gogoratu behar da ere iltzeak odol presioa handitu dezaketela eta, beraz, hipertentsiorako erabiltzea adostu behar da medikuarekin.
Gainera, azukrea gutxitzeko helburuarekin, dandeloi gazte baten hostoak erabiltzen dira, zopa, entsalada eta haragi xehatua gehitzen dira. Hostoak gazteak ez badira, ur gazietan bustitzen dira mingotsa atera arte. Dandelion hostoak bere forma puruan jan ditzakezu - 150-200 gramo eguneko.
Bestelako erremedio herrikoiak
Azukre maila jaisteko, erramu hostoa erabiltzen da. Aldi berean, 10 lore hosto nahikoa izango dira 2 litro likido lortzeko. Liburuxkak dituen likidoa irakiten egon behar da eta, ondoren, 14 egun iraun du leku ilun batean, ondoren filtratu eta hozkailuan gorde. Lore-salda epela urdaiazpiko hutsean edan behar duzu ½ kopa gehienez 10 mmol odoleko azukre-litro bakoitzeko edo litro bakoitzeko 10 mmol baino gehiagoko azukre-adierazleekin. Ezin duzu droga kopa bat baino gehiago erabili pauso bakarrean.
Larreko dekorazioarekin tratamendua 3 hilabetekoa da, eta horietan beharrezkoa da glukosa-adierazleak etengabe kontrolatzea eta, horien arabera, tintura kantitatea egokitzea. Azukrea jaisteko funtzioaz gain, salda gorputzak gatz gordailuak eta substantzia kaltegarriak kentzeko gaitasuna ere badu. Droga erregularki erabiltzeak izerdia gutxitzen du, diabetesa duten gaixoen umorea eta ongizate orokorra hobetzen ditu.
Diabetes mellitus gozogintza sosa erabiliz terapiak hainbat organo eta sistemetan substantzia kaltegarriak neutralizatzen ditu. Sosa erabil daiteke ahoz diluituta urarekin edo bere prestaketak barne-hartuz.
Diabetesaren kasuan, sodio karbonatoak edo sodoak hesteak ezin hobeto garbitzen ditu, eta horrek patologia funtzioan kaltetutako gibelean laguntzen du. Gorputzaren garraztasun adierazleek 7,4 unitateen gainetik jarrita, sosa-terapia ongietorria izango da, substantziak azidoaren eraginkortasuna murrizten duelako eta bakterioetatik babesten duelako. Soda irtenbide bat edan dezakezu, bai gaixotasuna prebenitzeko, bai tratatzeko prozesuan. Aldi berean, gozogintza soda aldi berean sistema immunologikoa onartzen da, urdaileko ondoeza kentzen du.
Diabeterako beste tratamendu alternatibo ezagun bat kanela da. Azukrearen murrizketa espezie honetan kaltzio, mineral, manganeso, bitamina, kolina, burdina, azido pantoteniko eta piridoxina edukia da. Kanela tratamenduan dituen abantaila nagusien artean, propietate hauek bereiz daitezke:
- Karbohidratoen metabolismoa azkar handitzen du eta horrek glukosaren gaixoaren odolean autoerregulatzea eragiten du.
- Intsulinak gorputzean duen efektuaren antzekoa da, substantzia bioaktiboen osaeran egoteagatik - intsulinaren ordezko naturalak.
- Jan ondoren odol azukrearen hazkundea murrizten du eta horrela beherakoa izan dezakezu, eta intsulinarekiko sentsibilitatea areagotzen du.
- Antioxidatzaile natural gisa jokatzen du eta diabetesa duen gaixotasuna duten pertsonen pisua murrizten du, intsulina sentsibilizatuz.
- Intsulina seinaleztatzeko jarduera alda dezake bere konposizioan flavonoide biologikoen presentzia dela eta, ondorioz, diabetesa duten pazienteetan odol glukosa gutxitzea eragiten du.
Kanela infusioek ere efektu antiinflamatorio, anti-artritikoak eta gogorrak dituzte, digestio-sistema normalizatzen dute, emakumezkoak, onddoen infekzioak eta beste. Odolean kanela minbizi dezake eta zirkulazio osasuntsua suspertzen du. Kanelaren azukrea gutxitzeko efektua nabarituko da produktua eguneko 2 gramatik erabiltzen denean. Espezia erregularki erabiltzeak pazienteak arau fisiologikotik hurbil dagoen glukosa indize bat emango dio.
Diabetes mellitus kanela erabiltzea gomendatzen da kefirrekin batera. Horrek ez du sistema kardiobaskularra kaltetzen eta gorputzean eragin positibo ugari ditu. Espezia horren eragina areagotzen da.
Tratamendu goiztiarra
Diabetes mellitus norberaren ongizateari eta osasunari arreta handiz antzeman dakioke hastapenetan, odol azukrearen maila litroko 6 mmoletara hurbiltzen denean. Oso maiz eragiten duten faktore patologikoak gaixoaren osotasuna eta bizimodu sedentarioa dira. Horrelako zehaztasunak kontuan hartzen badituzu eta diabetesaren seinaleak lehen faseetan identifikatzen badituzu, askoz ere errazagoa izango da sintomak sendatzea eta baita gaixotasunaren kausa ere. Hala ere, gaixotasunaren edozein tratamendu endokrinologoaren kontrolpean egon beharko litzateke gaixo bakoitzaren eskema indibidualaren arabera. Edozein terapia antidiabetikoren elementu nagusia elikadura egokia da beti.
Diabetesaren tratamendu goiztiarra karbohidrato gabeko dieta batekin batera izaten da normalean. Kontsumitutako janari guztietako karbohidratoen kantitatea arretaz kalkulatu behar da, espezialistek baimendutako eguneroko hobaria ez gainditzeko. Aldi berean, ezin duzu magdalena, azukrea, berenjena, patata, fruta gozoak, haragi ketua, kontserbak, ozpinetakoak, piperrak eta alkohola jan. Frijitzea erabiliz sukaldaritza debekatuta dago, baita erretzea ere.
Diabetikoen dieta gantz gutxiko haragiak, fruitu lehorrak, fruitu gozoak eta zitrikoek, arroza marroia, oatmeak, buckwheat, mihiak, perla garagarra, grosel beltzak eta gorriak, mihiak, mugurdiak, blueberries, hostoak.Gaixotasun horren edari gisa, dietak mahai ura, kefir-a, gozokitako konpota, te beltza edo berdea, fruitu zukua, labean esne hartzitua, zikoria, ur mineralak barne hartzen ditu. Onargarria da txabola, arrautza zuriak, oliba eta linse olioa, jogurt naturala erabiltzea.
Indize glikemiko handia duten elikagaiak, produktuaren karbohidratoak gorputzean xurgatuko dituen tasa adierazten duena, erabat gaixoen dietatik kanpo geratzen da. Indize glikemiko handia duten jakiek debekatuta dituzte datak, garagardoa, ogi zuria eta bertatik topa, suedia, azenarioak, txokolatea, semolina.
Diabetesaren terapia eraginkorra hastapenetan, garrantzitsua da jarduera fisiko bideragarria ez ahaztea. Jarduera fisikoa dela eta, muskulu ehunak azukrea intentsiboki xurgatuko du, bere odol kopurua murriztuz, pazienteak atzeko plano psikoemozionala normalizatzen du, bihotzeko muskuluak indarra hartzen du, pisua eta odol presioa egonkortu egiten dira, prozesu metabolikoak normaltasunera itzultzen dira eta intsulinaren eraginarekiko zelulen sentikortasuna handitzen da. Ariketa fisikoak medikuak aukeratu beharko ditu kasu bakoitzean. Hala ere, karga mota unibertsalak daude diseinatuta intentsitate forma ertainekin eta arinekin. Diabetikoetako inor ez dago kontraindikatuta igeriketan, oinez edo bizikletaz. Prestakuntzaren erregulartasuna etengabea izan behar da: gaixoak astean gutxienez 3 aldiz aritu behar du. Klaseen hasieran, hobe da gorputza ez gainkargatzea eta edozein jardueratako 15 minutura mugatzea, denbora pixkanaka handituz.
Ariketa erregularrarekin, intsulina hartzen duten pertsonek haren maila kontrolatu beharko lukete, jarduera fisikoak askotan erabilitako hormonaren dosia murrizteko aukera ematen baitu.
Zenbait adituren ustez, dieta onarekin eta beharrezko ariketa fisikoa duten 2 motako diabetearen hasierako faseak erabat senda daitezke. Iritzi polemikoa da, baina hobekuntza behin betiko etorriko da eta etorkizunean glukosa-maila etengabe kontrolatzea gomendatzen zaio pazienteari.
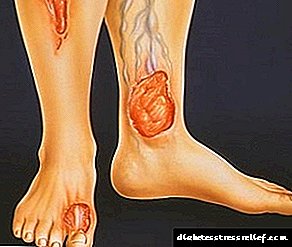
Oinen kalteak
Oi diabetikoaren sindromea beheko mutuen zati distalen neurotrofo eta mikrokirkulatzaile nahaste bat da, ehun bigunen eta larruazaleko osagaien prozesu nekrosiko uholak eragindakoak, baita lesio osteoartikularrak ere. Oin diabetikoaren ondorioz hankako zauriak diabetikoetan gertatzen dira gaixotasuna agerian utzi eta 15-20 urte geroago. Normalean gaixoen% 10 inguru kaltetuta daude, eta beste% 40, halako patologia bat garatzeko arriskua dago. Kasuen% 90etan, oin diabetikoa bigarren patologia mota duten pazienteetan gertatzen da.
Beheko muturreko lesio diabetikoen tratamenduaren ikuspegi nagusiak, besteak beste, gorputzean odol presioa eta karbohidratoen metabolismoa egokitzea, kaltetutako hankan karga murriztea, tokiko zaurien tratamendua, tratamendu sistemikoa drogak farmakologikoak eta, aurreko guztia hori eraginkorra ez bada, kirurgia. Gaixoaren gorputzean glikemia optimizatzeko lehenengo patologia mota batekin, erabilitako intsulina dosia doitzen da. Bigarren diabetesa motaren kasuan, tratamendua intsulina terapiako sendagaiekin ordezkatzea gomendatzen da. Presioaren normalizazioa beta-blokeatzaileak, ACE inhibitzaileak, diuretikoak eta kaltzio antagonistak erabiliz lor daiteke.
Oin diabetikoaren lesio purulente-nekrotikoekin, gorputz-adarra deskargatu behar da, mugimendua mugatuz eta makuluak, aparatu ortopedikoak, oinetako bereziak edo zoladurak erabiliz. Akats ultzeragarriak izanik, sistematikoki eskatzen da zauria tratatzea ehun nekrosikoa erretratatuz, antibiotikoa edo antiseptikoa janztea, kareak, artoak eta hiperkeratosia duten guneak kentzea zauriaren inguruan karga murrizteko.
Oi diabetikoaren sindromearen aurkako antibioterapia terapia espezie antimikrobiano zabala duten drogekin egiten da. Antiespasmodikoak, soluzio infusioak, txahal serum hemodializatua, azido alipoikoa erabiltzen dira beraiekin paraleloan. Tratamendu kontserbadorearen eraginkortasunik ezean diabetiko oinez kirurgia kasu oso larrietan erabiltzen da. Patologiaren forma iskemikoarekin, dilatazio endovaskularra, tromboembolektomia, arteria periferikoko stenting, oinetako arterializazioa, popliteal-by-by-eko txertaketa eta beste teknika batzuk erabiltzen dira. Akats handien plastikoen itxierarako, autodermoplastia egiten da. Batzuetan, absceso eta flemona sakonen drainatzea egitea beharrezkoa izan daiteke. Gangrena edo osteomielitisaren kasuan, beharrezkoa da oinaren edo behatzetako amputazioa edo exartikulazioa.
Sailkapen etiologikoa
- T1DM - 1 motako diabetesa, edo intsulina menpekoa. Gaixotasun mota honek 30 urte baino gutxiago dituzten gazteei eragiten die batez ere. Sintoma nagusiak: egarri etengabea, gehiegizko gosea, gernua handitzea, pisua galtzea. Gaixotasuna karbohidratoen metabolismoan funtzionamendu oker batek sortzen du, pankreako beta zelulak suntsitzearen eraginez. Azken honek ezin du intsulina ekoiztu. Bere zelulak suntsitzea koma eta heriotza ekar ditzake.
1 motako diabetesa autoimmune eta LADA diabetesa barne hartzen dute. - T2DM - 2 motako diabetesa, edo intsulina ez den mendekotasuna. Gehienetan, adineko pertsonak eta gaixotasunari predisposizio genetikoa dutenak gaixotzen dira. Intsulina gorputzean kantitate eskasetan ekoizten da, soilik eguneroko errutina eta elikadura jarraituz, bizimodu aktiboa mantentzen baduzu, posible da azukre maila normalak mantentzea. Gaixoek obesitatea, hipertentsioa eta hiperkalemia jasan ditzakete. Sarritan gaixotasun kardiobaskularrak garatzen dituzte, giltzurruneko funtzioa gutxitzen da.
- Gestational diabetes edo haurdunaldiko diabetesa. Aparteko taldean nabarmentzen da haurdunaldia ez dela gaixotasuna, egoera naturala baizik. Diabetes mota hau haurdunaldian agertzen da eta ia kasu guztietan desagertu egiten da. Zientzialariek sintomatiko mota hau deitzen dute eta gaixotasunaren eta haurdunaldiaren harreman kausal garbi bati buruz hitz egiten dute. Diabetesa horrela, fetuaren heriotza edo sortzetiko malformazio arriskua areagotzen da, baita emakume bat jaiotzen denetik 5-10 urtera diabetesa garatzeko aukera ere.
- Beste diabetesa. Gero eta gehiago dira diabetes mellitus mota zehazten ez den kasuetan, beraz, OMEk diabetearen inguruko aditu taldeko kideek izenburu berri bat sartzea iradokitzen dute "Ez dago ziur diabetesa mota" sailkapenean, ikerlariek uste baitute nabarmen azkartu daitekeela gaixotasunaren tratamendu eraginkorraren bilaketa.
Aurrekoaz gain, endokrinopatiak, infekzioak, faktore genetikoa edo pankrea suntsitzea eragindako diabetesa mota asko daude. Gaixotasunaren forma hauek bereiz sailkatzen dira.
- Beta-zelulen funtzioan akats genetikoak zenbait generen anormalitatearekin lotzen dira. Glukokinasa genearen mutazioa izan daiteke, intsulina sustatzailearen faktorea, mitokondrialaren genea. Diabetesa mota hau T2DMren irudi klinikoan ager daiteke, intsulina anormalak "gorputzean" lan egiten duten bitartean,% 5-10 jarduera biologikoa baino ez dutenak.
- Intsulinaren ekintzaren aldaketa genetikoak intsulinaren ekintza periferikoaren ondorioz gertatzen diren nahaste genetikoen kasuan garatzen dira, hau da, intsulinaren hartzailearen genearen mutazio baten ondorioz gertatzen da. Akatsen adibidea Leprechaunismoa (Donohue sindromea) eta Rabson-Mendenhall sindromea dira, haurraren gorputzean bakarrik finkatuta baita A intsulina eta diabetesa lipoatrofikoa izateko intentsibitatea (erresistentzia).
- Pankrearen zati exokrinoaren gaixotasunak (pankreatitisa, neoplasia, hemochromatosis eta beste batzuk) pankrearen zati handi bat erreakzio patologikoen katean inplikatzearekin gertatzen dira, organoaren funtzio endokrinoa asaldatuta dago eta beta-zelulen funtzio sekretu eskasa da.
- Endokrinopatiak - Kontrainulina ekintza duten gaixotasun endokrinoak: akromegalia, glukagonoa (glukagonoak pankreako tumorea), hipertiroidismoa eta beste.
Egungo azterketa, Osasunaren Mundu Erakundearen kendu diabetes mota malnutrizioa izan zen, 1985ean sailkapenaren present lotutako. Zentro independenteen berriki egindako adituek frogatu dute horrelako erabaki bat bihurria dela, izan ere, desnutrizioak, proteinen gabeziak, adibidez, karbohidratoen metabolismoaren egoerari eragiten dio, eta, hala, diabetesa hobetu daiteke.
Konplikazio moten sailkapena
- Kalte baskularrak. Diabetesa duten mikro eta makroproiektuek odol hodietan eragiten dute, hauskorrak bihurtzen dira. Gaixotasunaren hemorragia daiteke, tronbosia, eta are atherosclerosis forma honetan.
- Nerbioen kalteak. Polineuropatia diabetikoak negatiboki eragiten du tenperaturekiko sentikortasuna. Erredurak, tinglingak, pikotasunak polineuropatiaren seinale argiak dira. Batez ere emozioak gauez gertatzen dira. Gaixotasunaren ezaugarriak direla eta, mota horretako eramaileek askotan zauriak jasotzen dituzte.
- Ikusmenaren porrota. Diabetesarekin oftalmopatia gertatzen da eta horrek eragin kaltegarria du ikusmenean. Diabetes mellitus kataratak, hazten garagar dira, ebatzi arte zaila garatzen.
- Oi diabetikoaren sindromea. Gaixotasuna manifestuak bera purulent zauriak bezala, hezurrak eta oinetan artikulazioetan mina. Horrelako prozesuak odol hodien, nerbioen eta ehun bigunen elikaduraren istiluengatik gertatzen dira.
Diabetesarekiko larritasun sailkapena
- tratamendua forma arina 2 motako diabetesa beharrezkoa da hastapenetan, gaixoek aho lehorra sentitzen dutenean, gihar ahultasuna. Aldi berean, lan egiteko ohiko gaitasuna mantentzen dute. Horrelako kasuetan, ez da intsulina tratamendua behar.
- Diabetesarekin larritasun moderatua desoreka metaboliko sakona dago. Man sistematikoki intsulina edo hypoglycemic agente erabili behar, modu bakarra gaixoaren janaria digeritzeko haien beharrak fisiologiko arabera gai da.
- Forma astuna gaixotasuneko ikastaroak egunero intsulina behar du, karbohidratoak gernuan ia erabat kanporatzen baitira. Tratamendu egokia eta zaindua izanez gero, gaixotasun larri bat neurri batean bihurtu daiteke.
Diabetesa tratatzeko metodo moderno eta bitartekoak
Errusia, lehen esan bezala, laugarren postuan dago diabetesa duten pertsonen kopuruari dagokionez. Hiru milioi errusiar diabetesa dira ofizialki erregistratuta. Hauetako zati nagusia 2. motako diabetesa diagnostikatu zioten. Birritan Errusian jende askok preddiabetnom egoeran dira, hau da, gaixotasuna ez duten diagnostikatu bezala, baina odol azukre maila aldizka larriagoa izan.
Garatutako herrialdeetan, osasun aurrekontuaren% 10-15 diabetesa zaintzera bideratzen da. Nazioarteko Diabetes Federazioaren aurreikuspenen arabera, 2025ean diabetesa tratatzeko eta prebenitzeko kostuak 303 bilioi dolarrekoak izango dira. Errusiako Federazioan, osasunaren aurrekontu osoaren% 15 inguru esleitzen da - urtean 300 milioi errublo inguru dira. Azpimarratzekoa da zenbatekoaren% 80 gaixotasunaren ondorioz sortzen diren konplikazioei aurre egiteko gastatzen dela.
Gaur egun, gizateriak diabetesa hainbat modutan ari da borrokan, xehetasun handiagoz aztertuko ditugu.
Dieta tratamendu metodo gisa
Diabetesarentzako dietak nagusiki alkohol-erabileran murrizketa gogorra dakar. Gainera, edulkoratzaileak erabili behar dira.Internetek diabetes dituzten gaixoen dieta zerrendak beteta dago, baina ez da horiek izendatzeko berak bakarrik. mediku batek mediku elikadura agindu du, eta bere printzipio zehatz-mehatz azaldu kontsultatu beharko.
Azukrea murrizteko eragileak
Droga hauek antidiabetikoak deitzen dira. Hala nola, sendagaiak odol azukre maila mantentzeko preskribatzen dira, beren gorputza intsulina modu independentean ekoizten duten arren, baina kantitate eskasetan. Normalean, botika horiek dieta elikagai eta konplexua jarduera fisikoa erabiltzen. tratamendua aurretik eman behar da espezialisten aholkularitza esaterako elikaduran eta endocrinologist gisa.
Intsulinaren tratamendua
Intsulina normalean elkarrekin administratzen da antidiabetic agente batekin. Tratamendu metodo hau erabiltzeko adierazleak pisua galtzea, ketosia, tratamendu preoperatiboa eta 2. motako diabetesa duten pazienteen konplikazioak dira. Intsulina terapiarako faktore mugatzaileak ere badaude. Horien artean, haurdunaldia eta Edoskitzea, hemorragiko gaixotasuna, precoma, koman.
Odol azukrearen neurketa
Serum glukosa-mailen jarraipen etengabearen laguntzaz, gaixotasunaren fase goiztiarretan ohartarazi eta bere garapena saihestea posible da. Ohiko jarraipenaren - eguneko odol azukre maila neurketa da hainbat aldiz - medikuaren eta gaixoaren tratamendu eraginkorra egiteko lagunduko du. Medikuak glukosa-maila zehaztu beharko luke, baina batez besteko zifretan arreta jarri beharko zenuke: jan aurretik eta urdaileko huts batean - 6 mmol / l baino gehiago ez, jan ondoren (2 ordu) - 8 mmol / l baino gehiago ez.
gaixotasunaren forma komun gehien artean identifikatu diabetes lehen eta bigarren mota. Haien tratamenduak zenbait zehaztapen ditu. Honi buruz gehiago hitz egingo dugu.
1 motako diabetearen tratamendua
diabetes mota honen jabeek bizitza osoan zehar behar intsulina burutzeko. Kasu honetan, noski, odolean glukosa-maila etengabe kontrolatu eta bizimodu aktiboa atxikitzen da. Endokrinologo batek aldizka kontrolatzea ere beharrezkoa da. gaixotasuna berreskurapen osoa eskuragarri transplantea eta pankrea uhartetxo zelula izango da. Baina ez dugu ahaztu behar metodo hori mingarri eta garestiak dira. Horrez gain, transplante beharrik ondoren immunosuppressive agente erabiltzeko.
diabetikoentzako agindutako dieta guztiak, baina horrek ez du esan nahi elikagai gozoak eta gogoko kentzeko lortzean. Gantz hautagarriak baztertu behar dira. Proteina elikagaiek kaloria guztien eguneroko arauaren% 20 izan behar dute gutxienez,% 30 gantzak kontutan hartu behar du eta zatirik handiena karbohidratoek ematen dute -% 50. alkohol kontsumoa mugatu behar da, eta, egunero janaria hartutako kaloria zenbatekoa kalkulatzeko.
2. motako diabetesa
Nazioarteko praktikan, 2 motako diabetesa kontrolatzeko hainbat maila erabiltzen dira: karbo gutxiko dieta, ariketa konplexuak, botikak eta hormona injekzioak. Dietak azukre maila normalera ekartzen laguntzen du. Ariketa gehiegizko karbohidratoak odoletik kendu ditzake. Eta gaixotasun izendatu eta pilulak, eta intsulina konplexu baten kasuan.
Mikroelementu eta bitamina ugari sartu behar dira elikagaietan, eta gatz-sarrerak murriztu. neke fisikoa ongietorri igeriketa, oinez, bizikletaz From. Heziketa fisikoaren eragina aldi baterako da eta, beraz, erregimenari etengabe atxiki behar zenioke.
Badira beste tratamendu metodo batzuk ere, horien artean erremedio herrikoiak edo medikuntza metodo alternatiboak. Hala ere, horiek erabiltzerakoan hobe da espezialista bat kontsultatzea. Gaixotasun mota diagnostikatu zenetik, profesional batek bakarrik azter dezake eta berariazko botikak eman ditzake.
Jakin dugunez, diabetesa konplikazio larriak ekar ditzakeen gaixotasun larria da.Ziur larrialdi batean ere, norbait jo eta laguntza bila nora joan beharko duzula, laguntza medikoa eskaintzen duen enpresa batekin hitzarmen bat egitea pentsatu beharko zenuke. Kasu honetan, larrialdiko laguntza kualifikatuan konfiantza dezakezu beti.
Intsulina terapia konbentzionala
Intsulinaren terapia konbentzionala (UCI) Praktikan oso erabilitako tratamendu-erregimenari deitzen diote; horrela, iraupen ertaineko intsulina eguneko 1-2 injekzio ematen dizkio, edo xiringa berean ekintza azkarreko intsulina dosi txikiagoa gehitzeko. Helburua hipergluzemia maila murriztea bada, orduan intsulina terapia konbentzionalari lehentasuna ematen zaio, eguneko injekzio kopurua eta hipogluzemiaren arriskua gutxitzen direlako.
Intsulina menpekoa ez den diabetes mellitus duten gaixo gehienak (NIDDM), gaixotasun akuturik ez dutenak, segurua da horrelako tratamendua errezetatzea ospitaletik kanpo, gaixoen prestakuntzaren eta etengabeko zaintza medikoaren menpe.
Intsulina menpeko diabetes mellitus duten gaixoak (IDDM)normalean ospitale batean tratatzen hasten dira. Intsulina terapia erregimen egokia aukeratzerakoan, jarraipen zaindua beharrezkoa da eta gaixoak etxean tratamendua eman aurretik, bai pazienteak bai zaintzen dutenek neurri terapeutiko guztien garrantzia azaldu behar dute eta teknika guztiak irakatsi behar dizkiote. Etxeko tratamenduaren hasierako fasean, arreba adoptibo baten laguntza behar izaten da.
Dosi bakarreko erregimena
Intsulina terapia NIDDM duten gaixoak normalean, eguneko batez besteko iraupenaren ekintzaren larruazalpeko injekzio bakarrarekin hasi 30-30 minutu gosaldu baino lehen. Haur zein helduentzat, gehienetan, hasierako eguneroko dosi segurua 0,2-0,5 U / kg da.
NIDDM eta obesitatea duten gaixoei normalean dosi altuak eskatzen zaizkie, intsulinarekiko erresistentzia izaten baita.
Helduei, oro har, 10-25 unitateko larruazalpeko injekzio bakarra agintzen zaie eta egun batzuk geroago, barazki plasmako glukosa maila eta 1-2 ordu jan ondoren, eskema aldatu egiten da. Iraupen ertaineko intsulina dosia gehienetan ez da 5-10 unitate gehitzen. Egun batzuk igaro ondoren, glukosa maila behin eta berriro egiaztatzen da, beharrezkoa izanez gero, eskema aldatu egiten da.
Gosaldu ondoren hipergluzemia gutxitzeko, baliteke ekintza azkarreko intsulina (normalean hasieran 5 unitate baino gehiago ez izatea, eta ondoren, beharrezkoa izanez gero, 2-5 unitate gehitzea), goizeko injekzioari gehituta.
Mediku askok saihestu egiten dute NIDDM duten gaixoei bi dosi erregimen bat ematea, ekintza ertaineko intsulinarentzako goizeko gehieneko dosia (adibidez, 50 UI) uzteko beharrezkoak diren mugak ematen dituztela plasma glukosaren mailan eguneroko gorabeherei.
Dosi bikoitzeko erregimena
NIDDM duten gaixo gehienen tratamenduan, injekzio erregimen bakarra erabiltzen da. Hala ere, hipergluzemiaren barau larriarekin, ekintza ertaineko intsulina eguneroko dosi osoak birrintzea (35-50 unitate) - dosiaren 2/3 gosaria baino lehen eta bigarren injekzioaren 1/3 afaria baino 30-60 minutu lehenago - glikemia nabarmen hobetu daiteke. Hala ere, arratsaldean iraupen ertaineko intsulina hartzeak gaueko hipogluzemiaren arriskua handitzen du. Hori dela eta, bi dosiren erregimenean dauden pazienteek, normalean, pixka bat jan behar dute oheratu aurretik. Gaueko intsulina modu ertaineko dosi batek bermatzen du barazki glukemia nahi den tartean mantentzen dela, baina afrikatu ostean plasma glukosa-maila gehiegizkoa bada ere, iluntzeko injekzioaren dosi txikiak gehitzen dira.
Intsulinaren terapia-sistemaren intsulina menpeko diabetesa
IDDM duten pazienteentzako intsulina terapia errutina - Eguneko iraupen ertaineko intsulinen eta azkar jarduten duten nahasketen erabilera da eguneko bi injekzio moduan. Lehenik eta behin, ospitale batean, mota bakoitzeko intsulina dosi hautatzen dira. Asko aldatzen dira gaixoaren egoeraren arabera, eta jarraian ematen diren intsulina dosi lehenengoak ez dira ketoacidosi diabetikoaren sintomak dituzten gaixoei aplikatzen.
Intsulinaren hasierako dosiak banakakoak dira. Jarraian, egoera desberdinetarako dituzten balioak azaltzen dira. Hasierako dosia hautatu ondoren, neurriaren, intsulina moten eta administratzeko denboraren arabera egokitzen da, aldizkako jarraipenaren emaitzetan oinarrituta. plasma glukosa maila. Azken hori otordu bakoitzaren aurretik zehazten da, oheratu eta goizeko 2 eta 4 artean, eta egunero, aldiz, intsulina dosia "egokitu" ezazu, janari aurretik plasma glukosa maila mantendu dadin% 80-150 mg artean. Intsulina dosi bakoitzean handitzea, normalean, ez da% 10etik gorakoa izan behar, eragina hiru egunen buruan ebaluatzen da eta hortik aurrera dosia berriro ere handitzen da. Hipogluzemiaren mehatxuarekin, intsulina erregularraren dosia azkarrago "doitu" behar duzu. Gogoratu behar da tratamendua hasi ondoren IDDMaren larritasuna alda daitekeela.
Intsulina terapia haurrengan
Tratamendu hasieran IDDM duten paziente guztiek egunean intsulina injekzio bat baino gehiago izatea eskatzen duten arauaren salbuespen nagusia. IDDMren fase goiztiarrean behaketapean dauden haurrak, ketonuria edo acidosirik gabe hipergluzemia moderatua dutenak. Zenbait pediatrak nahiago dute iraupen ertaineko intsulina soilik larruazalpeko injekzio bakar batekin hasi 0,3-0,5 U / kg-ko dosian, izan ere, kasu askotan nahikoa da plasma glukosaren maila eguneroko gorabeherak muga normalengandik gutxienez aldi baterako mantentzea. Bestela, intsulina dosien "doikuntza" eta glikemia zehaztea goian deskribatu bezala egiten da.
Hipergluzemia eta ketonuria duten haurren tratamendua, baina azido edo deshidrataziorik gabe hasi 0,5-0,7 U / kg ekintza ertaineko intsulina eta ondoren, intsulina arruntaren larruazal injekzioak 0,1 U / kg gehitzen dira 4-6 orduro. Plasma glukosaren jarraipena, tratamenduaren helburuak eta dosia doitzea. intsulina lehen azaldutako berdina izaten jarraitzen du.
Egun batzuen buruan gaixoaren egoera metabolikoa aldatzen ez bada, gosaria eta afaria aurretik prestatutako intsulina-ekintza erdi eta azkarreko nahasketarekin tratamendu bi-injekzio erregimen batera aldatzen dira. Aurrez ezarritako eguneroko intsulina dosi osoa birrindu egiten da 2/3 gosaria eman aurretik eta 1/3 afaldu aurretik, eta dosi horietako bakoitzaren 1/3 intsulina bizkorra izan behar da. Ondoren, intsulina dosiak aukeratzen dira, otorduak baino lehenago plasma eta glukosa-maila mantentzeko, 80 eta 150 mg artean, pediatra batzuek janari aurretik glikemia mantentzen saiatzen dira muga estuenetan -% 80 eta% 120 mg artean, baina, hala ere, zeregin nagusia hipogluzemia kentzea izaten jarraitzen du. . (Noski, hau ez da gaixoak aldi baterako infekzioa duen kasuetan gertatzen eta hipergluzemian bat-bateko hazkundea gertatzen denean, ketonuriarekin batera.)
Ketoacidosis
Aurretik diagnostikatu gabeko IDDM duten helduak gehienetan mediku bat kontsultatu diabetiko ketoacidosi hasiberria edo gainditua duten manifestazioekin lotuta. Egoera akutua gelditu ondoren eta 4-6 orduz intsulina sinplea injektatzen 1-2 egunez (ketoacidosi diabetikoaren tratamendua, ikus azpian), gaixoek, beren egoera metabolikoa egonkorra bada, eguneko bi injekzio erregimenetara transferitzen dira intsulina azkarreko nahasketen eta. ekintza ertaineko intsulina lehen aipatu bezala. Goizeko eta arratsaldeko dosiak hautatzeko printzipio orokorrak NIDDMrentzako ICUren bi injekzio eskemetarako adierazitakoen antzekoak dira.Alde garrantzitsuena, hala ere, IDDM duten gaixoen kasuan, intsulina dosi aldaketa txikiek ere eragin handia dute plasma glukosa mailan, eta horrek mugatzen du dosia manipulatzeko aukera, glukosa maila gehiegi jaitsi eta hipogluzemia garatzeko arriskua dela eta.
Goizeko sindromea
Goizeko sindromea gosaria baino lehen goizetan glukosa handitzeko joera normala deitzen dute, hau da, askotan, IDDM duten pazienteetan eta IDDM duten pazienteetan anplifikatu ohi da. NIDDM-rekin batera, intsulina terapia konbentzionalaren atzeko planoan, plasma glukosa-maila handitzeko etengabeko joera kendu ohi da gaueko iraupen ertaineko intsulina dosi bat gehituz edo arratsaldeko dosia handituz. Hala ere, IDDM duten paziente batzuetan, ilunabarreko intsulina dosi handitzeak gaueko hipogluzemia eragiten du, eta ondoren hipergluzemia biraketa (errekuperazioko hipergluzemia), hau da, ketonoen gorputzen plasma edukia handitzearekin batera. Somoji fenomenoa. Fenomeno horren benetako agerpena ez da zehatz-mehatz zehaztu, baina, dirudienez, ohikoagoa da IDDM duten pazienteetan intsulina terapiaren dosi anitzeko erregimenean daudenean (ikus azpian). Hori dela eta, IDDM duten gaixoetan gaueko intsulina dosia murrizten saiatu behar da.
Hipergluzemia tratamendu trinkoa
Hipergluzemia tratamendu trinkoa Horrelako eskemari deitzen diote, hau da, plasma glukosa-mailetan eguneroko gorabehera arruntak edo ia normalak mantentzea, berandu konplikazioak ekiditeko. IDDM duten pazienteetan, hau erabiltzen da larruazalpeko intsulina injekzio ugari (MPI) egun osoan zehar modu desberdinetan. Erregimen horiek hipogluzemian maiz eta larriak diren pasarteak izateko arrisku handiagoa dute. Motibazio handia duten hautatutako gaixoak soilik tratatzeko erabili behar dira, diabetesa buruz nahikoa ezagututa, metodo honen arriskuez eta horiek emandako onurez ez dakite ziur, nork bere glukosa maila modu independentean zehaztu dezake eta horrelako tratamendu erregimenarekin esperientzia duen medikuaren gainbegiratzepean daude. Deskribatutako erregimena erabiltzeko baldintza garrantzitsuak dira gaixoaren arretaz, bere trebakuntza eta konfiantza osoak gaixoak eguneroko edozein unetan mediku-laguntza jaso ahal izango duela.
MPI erregimenaren aldaera baten arabera, ekintza ertaineko intsulina moduko eguneroko dosiaren% 25 gutxi gorabehera oheratu baino lehenago ematen da eta gainerako dosiak, baina jada intsulina azkarreko (4 dosiren erregimena) ematen dira otordu bakoitzaren aurretik. Pazienteak eguneroko dosia hautatzen du janari bakoitzaren aurretik eta oheratu aurretik glukosa maila autodeterminatzeko emaitzen arabera. Gainera, astean gutxienez, plasmako glukosa-maila zehaztea beharrezkoa da gaueko 2 eta 4 ordu artean. 3 dosi erregimenetan, ekintza ertaineko intsulina edo intsulina luzatua afaltzen hasi aurretik afaltzen da (ekintza azkarreko intsulina gehituz) eta intsulina bizkorra gosaldu eta bazkaldu aurretik. Intsulinaren dosiak egunero doitzen dira glukosa-mailaren determinazio independente ugarien emaitzetan oinarrituta, goian deskribatutako 4 dosi erregimenean.
Intsulinazko infusio jarraitua
Lurpeko larruazaleko intsulina infusioa (NPI). IDDM duten pazienteentzako intsulina terapia intentsiborako metodo honek pazienteak dauzkan bateriazko infusio ponpa eramangarri bat erabiltzea dakar eta sabeleko horman sartutako orratz txiki baten bidez intsulina bizkorreko larruazaleko infusio etengabea eskaintzen duena. Ponpa, hasierako abiadurarekin eta abiadura horren gehikuntzarekin prestatuta dago, otordu bakoitzaren aurretik. Dosi bat hautatzeko, beharrezkoa da glukosa-edukia egunez askotan ebaluatzea.Lurpeko larruazaleko infusioa glukemiari aurre egiteko modu eraginkorragoa da intsulina terapia konbentzionalak baino, baina esku artean dituzten larruazal injekzio ugariek odol glukosa maila gutxiagotu ohi dute arrakastaz. Etengabeko injekzio larriekin hipogluzemiaren arriskua areagotzen da, batez ere loaldian, eta askotan oharkabean etenik gabe ponparen ondorioz ketoacidosi diabetikoa garatzea da. Etengabeko injekzioen metodoa, baita injekzio anitzak ere, oso esperientziadun medikuak bakarrik erabili beharko ditu arretaz hautatutako gaixoen tratamendurako.
Diabetikoen diabetesa
Diagnosi arinaren intsulina terapia. Diabetiko nekagarria duten gaixoak GIDUaren gantz eskakizunetan maiz eta azkar aldatzen diren pazienteen azpitalde bat da, itxurazko arrazoirik gabe, eta plasma glukosa-maila erregulatzeko mekanismoak ez dira hain ugariak hipergetemia larriaren pasarteak hipogluzemia sintomatikoko maiz agertzen diren pasarteak ordezkatzen dituztenean. Horrelako paziente askoren egoera hobetzen da larruazalpeko injekzio ugariren erregimen aldatutara aldatzean, eguneko intsulina dosiaren zati nagusia ekintza azkarreko sendagaiak ordezkatzen duenean (eguneroko "doitzeko" dosietan) otordu bakoitzaren aurretik, eta gainontzekoak iraupen ertaineko intsulinaren arabera afaltzeko edo oheratzeko. Helburu nagusia ez da glicemia eguneroko gorabeherak normaltasunez mantentzea, baizik eta bere gorabeherak hiper- eta hipogluzemiaren sintomak garatzea galaraziko lukeen mugen barruan egonkortzea.
Diabetesa arina da gehienetan intsulinaren sekrezio falta duten pazienteetan. Intsulina terapia hormona honen jariaketa normala ordezkatzeko tresna gordin eta oso eskasa da. Gantz-azidoen eta zetoneen albuminekin loturarik ez duen plasmako glukosa edukiari eragiten dion prozesu metabolikoak normalean intsulinaren eta glukagonoaren (gibelean) eta sistema adrenergikoen sistema autonomoaren arteko orekaren arabera aldatzen dira.
horiek azukrea suspertzeko mekanismoak modu independentean erregulatzen dira, eta normalean beren jarduera gosez igarotzen denean, ariketa fisikoan, eta hipogluzemiaren aurkako babesa beharrezkoa denean beste baldintza batzuetan (ariketa fisikoa egitean, muskulu eskeletikoek glukosa hartzeak intsulina independentea den mekanismo baten bidez handitzen da). Intsulina dosiak nahikoa izan behar du azukrea suspertzeko mekanismoen jardueraren hazkunde zorrotzari aurre egiteko eta hipergluzemia eta hiperketonemia sintomak ager daitezen, baina askotan plasmaren intsulina gehiegizkoa izan behar da. IDDM aspaldikoa duten paziente batzuetan, hipogluzemiaren aurkako azukre-hazkundea gutxitzen da eta horrek plasmaren intsulina gehiegizko iragankorren egokitzapena murrizten du.
"Intsulinoterapia-eskemak" - Endokrinologia ataleko artikulua
Intsulina menpeko diabetesa hobetzeko tratamendu erregimenak

Urte askotan zehar arrakasta izan ez duten DIABETESekin borrokan?
Institutuko burua: "Harrituta geratuko zara egunero diabetea sendatzea zein erraza den.
 Gaixotasun metabolikoekin lotutako eta odolean glukosa pilatzea eragiten duten trastorno endokrinoak gaixotasun baten ezaugarriak dira, hala nola, diabetes mellitus.
Gaixotasun metabolikoekin lotutako eta odolean glukosa pilatzea eragiten duten trastorno endokrinoak gaixotasun baten ezaugarriak dira, hala nola, diabetes mellitus.
Azukrearen maila handitu eta intsulinaren injekzioetara jo beharraren arrazoiak kontuan hartuta, intsulina eta intsulina ez den diabetesa bereizten dira.
Diabetesaren kausak
 Intsulinaren menpeko diabetesa 10 - E 10. ICD kodea du. Gaixotasun mota hau haurtzaroan aurkitzen da batez ere, lehenengo sintomak agertzen direnean eta 1 motako diabetesa hobetzeko diagnostikoa egiten denean.
Intsulinaren menpeko diabetesa 10 - E 10. ICD kodea du. Gaixotasun mota hau haurtzaroan aurkitzen da batez ere, lehenengo sintomak agertzen direnean eta 1 motako diabetesa hobetzeko diagnostikoa egiten denean.
Kasu honetan, gorputzak suntsitutako zelulen zelulek intsulina sortzen dute. Elikagaietatik elikagaietatik ehunean sartu eta energia bihurtzeko glukosa xurgatzeko prozesua kontrolatzen duen hormona da.
Ondorioz, azukrea odolean sortzen da eta hipergluzemia ekar dezake. 1 motako diabetesa duten pazienteek intsulina injekzio erregularrak behar dituzte. Bestela, glukosaren hazkundeak koma eragin dezake.
 2. motako diabetean, hormona nahikoa ekoizten da, baina zelulek ez dute hormona ezagutzen, ondorioz glukosa ez da xurgatzen eta haren maila igotzen da. Patologia honek ez du injekzio hormonalik behar eta intsulina ez den mendeko diabetesa deritzo. Diabetes mota hau maizago garatzen da 40-45 urte ondoren.
2. motako diabetean, hormona nahikoa ekoizten da, baina zelulek ez dute hormona ezagutzen, ondorioz glukosa ez da xurgatzen eta haren maila igotzen da. Patologia honek ez du injekzio hormonalik behar eta intsulina ez den mendeko diabetesa deritzo. Diabetes mota hau maizago garatzen da 40-45 urte ondoren.
Bi gaixotasun motak sendaezinak dira eta odolean azukre-kontzentrazioa etengabe zuzentzea eskatzen dute, ongizatea eta bizitza normala izateko. 2. motako diabetesarekin, tratamendua azukrea gutxitzen duten pilulekin, jarduera fisikoaren gehikuntzarekin eta dieta zorrotzarekin egiten da.
1 motako diabetesa ezgaitasunen adierazle da eta bere konplikazioetarako arriskutsuena da. Azukre maila ezegonkorrek sistema genitourinarioan aldaketa gordinak eta giltzurruneko porrotaren garapena dakarte. Hau da diabetesa duten gaixoen hilkortasun handiaren kausa nagusia.
Zelulek intsulinarekiko sentikortasuna gutxitzeko arrazoiak eta pankrea suntsitzen hasten den zergatia ikertzen ari dira, baina gaixotasuna garatzen laguntzen duten faktoreak bereiz daitezke:
- Generoa eta arraza. Nabarmentzen zen emakumeak eta arraza beltzaren ordezkariak patologiara joera handiagoa dutela.
- Faktore hereditarioak. Seguruenik, guraso gaixoetan haurrak diabetesa ere jasango du.
- Hormonal aldaketak. Horrek gaixotasunaren garapena azaltzen du haurren eta haurdun dauden emakumeetan.
- Gibeleko zirrosia eta pankrearen patologia.
- Jarduera fisiko baxua elikadura nahasteekin, erretzearekin eta alkoholarekin lotutako gaiekin konbinatuta.
- Obesitatea, kalte baskular aterosklerotikoa eragiten du.
- Antipsikotikoen, glukokortikoideen, beta-blokeatzaileen eta bestelako drogen harrera.
- Cushing-en sindromea, hipertentsioa, gaixotasun infekziosoak.
Diabetesa trakzio baten ondoren garatzen da askotan pertsonetan eta kataratak eta angina pektorea diagnostikatzen dira.
Nola nabaritu lehen sintomak?
Diabetesaren lehenengo seinaleak berdinak dira mota guztietan, 1 motakoetan soilik nabarmenagoak:
- egarria arintzeko ezintasuna - diabetikoek egunean 6 litro ur edan dezakete,
- gehiegizko gosea
- urina maiz eta gernu kopuru handia.
Gainera, 1 motako diabetesarekin, sintoma osagarriak antzematen dira:
- azetona usaina eta zaporea
- ahoan lehortzen
- larruazaleko lesioak birsortzeko gaitasuna gutxitu zen,
- bat-bateko pisua galtzea eta ahultasun gero eta handiagoa,
- loaren asaldura eta migraina erasoak,
- onddoen infekzioak eta hotzak jasateko sentsibilitatea
- deshidratazioa,
- ikusmen funtzioa gutxitu da
- odol presio ezegonkorra
- azala azkura eta zuritu.
2. motako gaixotasunarekin, sintoma berak antzematen dira, azetonaren usaina salbu. Patologia mota honekin zetona gorputzak ez dira sortzen, eta horrek usain ezaugarria ematen du.
Intsulina tratatzeko esanahia eta printzipioak
 Diabetes mellitusean zelulak azukrea xurgatzeko prozesua eten egiten da, gorputzean intsulina txikia delako edo zelulek baztertu egiten dute. Lehenengo kasuan, hormona gorputzari injekzio bidez entregatu behar zaio.
Diabetes mellitusean zelulak azukrea xurgatzeko prozesua eten egiten da, gorputzean intsulina txikia delako edo zelulek baztertu egiten dute. Lehenengo kasuan, hormona gorputzari injekzio bidez entregatu behar zaio.
Baina dosia jaten den janaritik askatzen den glukosa kopuruari dagokio. Intsulina gehiegi edo ez nahikoa hipogluzemia eragin dezake.
Karbohidratoak glukosa-iturri dira eta garrantzitsua da jakitea horietako asko odol-uretara sartzen direla otordu bakoitzaren ondoren hormonaren dosi egokia aurkitzeko. Otordu bakoitzaren aurretik odolean azukrearen kontzentrazioa ere neurtu behar da.
Diabetikoentzako egokiagoa da egunkari berezi bat gordetzea non glukosaren datuak sartzen dituzten bazkariak aurretik eta ondoren, jan duten karbohidratoak eta intsulina dosia.
Zer da ogi unitate bat?
 Hormonaren dosia elikadura garaian kontsumitutako karbohidratoen zenbatekoaren arabera kalkulatzen da. Diabetikoek karbohidratoak zenbatu behar dituzte dieta mantentzeko.
Hormonaren dosia elikadura garaian kontsumitutako karbohidratoen zenbatekoaren arabera kalkulatzen da. Diabetikoek karbohidratoak zenbatu behar dituzte dieta mantentzeko.
Karbohidrato azkarrak bakarrik zenbatzen dira, azkar xurgatzen direnak eta glukosaren jauzia eragiten dute. Erosotasuna lortzeko, ogi unitate bat da.
Karbohidratoak 1 XE bakoitzeko jateak 10 mm-ko lodiera edo 10 g-ko ogi xerra erdi batean aurkitzen den karbohidrato kopuru bera erabiltzea esan nahi du.
Adibidez, 1 XE hau dago:
- edalontzi bat esne
- 2 tbsp. l. patata purea
- patata ertaina
- 4 koilarakada vermicelli,
- 1 laranja
- edalontzi bat.
Kontuan izan behar da azukreak elikagai likidoak trinkoagoak baino azkarrago handituko direla eta 1 XEk janari gordinak (zerealak, pasta, lekaleak) pisu gutxiago dituztela.
Eguneko XE zenbatekoa onartzen den adinaren arabera aldatu egiten da, adibidez:
- 7 urterekin 15 XE behar dituzu,
- 14 urterekin - mutilak 20, neskak 17 XE,
- 18 urterekin - mutilak 21, neskak 18 XE,
- helduak 21 XE.
Ezin duzu 6-7 XE baino gehiago jan aldi berean.
 Diabetikoek bazkari bakoitzaren aurretik beren glukosa maila egiaztatu beharko lukete. Azukre gutxikoa bada, karbohidrato ugariko plater bat ordaindu dezakezu, adibidez, zereal likidoak. Maila goratua bada, orduan janari trinko eta gutxiago karbohidrato bat aukeratu behar duzu (ogitartekoa, arrautza nahasiak).
Diabetikoek bazkari bakoitzaren aurretik beren glukosa maila egiaztatu beharko lukete. Azukre gutxikoa bada, karbohidrato ugariko plater bat ordaindu dezakezu, adibidez, zereal likidoak. Maila goratua bada, orduan janari trinko eta gutxiago karbohidrato bat aukeratu behar duzu (ogitartekoa, arrautza nahasiak).
Karbohidratoen 10 g edo 1 XErako, 1,5-4 unitate behar dira. hormona intsulina. Dosia aldatu egiten da urtearen eta eguneko orduaren arabera. Beraz, iluntzean intsulina dosia txikiagoa izan behar da eta goizean handitu egin behar da. Udan, hormona unitate gutxiago sartu ahal izango duzu eta neguan dosia handitu beharko da.
Horrelako printzipioei atxikiz, injekzio gehigarrien beharra ekidin daiteke.
Zein hormona da hobea?
Mota guztietako intsulina menpeko diabetes mellitus tratamendua jatorri mota desberdinetako hormonak erabiliz egiten da:
- gizakiaren pankreako hormona,
- burdina sortutako hormona
- behi-hormona
Giza-hormona nahitaezkoa da horrelako kasuetan glukosa-maila zuzentzeko:
- diabetesa haurdunaldian
- Diabetiko konplikatua
- 1 motako diabetesa lehen aldiz diagnostikatu zitzaion haurrari.
Zein hormona aukeratu nahi duzunean, arreta merezi du botikaren dosia kalkulatzeko behar bezala. Horren menpe bakarrik tratamenduaren emaitza, eta ez jatorriaren arabera.
Intsulina laburrak honako hauek dira:

Horrelako drogen eragina injekzioaren ondorengo ordu laurden batean gertatzen da, baina ez dute luze irauten, 4-5 ordu. Horrelako injekzioak jan aurretik egin beharko dira eta batzuetan otorduen artean, azukrea igotzen bada. Denbora guztian intsulina hornidura mantendu beharko duzu.
90 minutu igaro ondoren, ekintza ertaineko intsulinak jokatzen hasten dira:
- Semilong,
- Semilent NM eta MS.
4 ordu igaro ondoren, haien eraginkortasunaren gailurra dator. Intsulina mota hau komenigarria da gosaltzeko denbora faltan eta janaria hartzerakoan injekzioa denbora atzeratzen bada.
Aukera hau zer jan eta noiz jango den eta zenbat karbohidrato edukiko den jakitea fidagarritasunarekin bakarrik erabil dezakezu. Azken finean, bazkariarekin berandu iritsiz gero, litekeena da glukosa maila onargarria baino baxuagoa izatea, eta karbohidrato gehiago jaten badira, beste injekzio bat egin beharko duzu.
Iraupen luzeko intsulinak modu egokiagoan ematen dira goiz eta arratsaldez.
Hauek dira:
- Humulin N,
- Protafan,
- zinta,
- Homofan,
- Monotard NM eta MS,
- Iletin Mon
Hormona hauek 14 orduz baino gehiagotan funtzionatzen dute eta injekzioaren ondorengo 3 orduak izaten hasten dira.
Non eta noiz hartzen dituzte injekzioak?
Intsulinarekiko menpeko diabetesa tratatzeko araua ekintza iraupen desberdinetako intsulinaren injekzioen konbinazioan oinarritzen da hormona pankrearen produkzio naturalaren antza izateko.
Normalean, intsulina labur eta luzea gosaldu baino lehen injektatzen da, azken otordua baino lehen, berriro motza eta gauez luzea injektatu.Beste eginkizun batean, ekintza luzeko intsulina sutra ematen da eta gauez, eta hormona labur bat injektatzen da otordu bakoitzaren aurretik.
Intsulina sartzeko, 4 zona banatzen dira.
- Sabeleko eremua zilborraren bi aldeetan hedatzen da, alboak harrapatuz. Zonalde hau eraginkorrena da, baina baita mingarriena ere. Urdailean injektatu ondoren, injektatutako intsulinaren% 90 baino gehiago xurgatzen da.
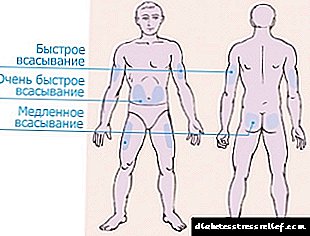 Hormona injekzioaren ondoren 10-15 minutu jokatzen hasten da, gehienez efektua ordubete igaro ondoren nabaritzen da. Mina gutxitzeko, injekzio bat egiten da larruazaleko krisketan alboetatik gertu.
Hormona injekzioaren ondoren 10-15 minutu jokatzen hasten da, gehienez efektua ordubete igaro ondoren nabaritzen da. Mina gutxitzeko, injekzio bat egiten da larruazaleko krisketan alboetatik gertu. - Besoen eremuak gorputz-adarraren kanpoaldean ukondotik sorbalda eragiten du. Zona hori oso deserosoa da xiringa batekin hormona auto-administratzeko. Boligrafoa erosi behar duzu edo senideei laguntza eskatu. Eskuen eremua, ordea, sentikorrena da, injekzioak ez du minik sortuko.
- Izter eremua hankaren kanpoaldean kokatuta dago, belaunetik gorantz. Besoen eta hanken eremuan, hormonaren% 75 baino gehiago ez da xurgatzen eta administratzen den unetik 60-90 minutura jokatzen hasten da. Hobe da leku horiek intsulina luzea erabiltzea.
- Hostoen eremua deseroso eta eraginkorrena da. Bizkarrean injektatu ondoren, administratutako dosiaren% 40 baino gutxiago xurgatzen da.
Injekziorako leku egokiena zilborretik 2 behatzetara dagoen eremua da. Ez zenuke toki berean pikatu behar aldi bakoitzean. Horrek larruazalaren azpian ehun adiposoen geruza gutxitzea eta intsulina pilatzea eragin dezake. Horrek, ekiten hasi ondoren, hipogluzemia eragingo du. Injekzio guneak aldatu behar dira, muturreko kasuetan, injekzioa egin, aurreko zulaketa gunetik 3-4 cm gutxienez alde eginez.
Artikulazioak tratatzeko, gure irakurleek ondo erabili dute DiabeNot. Produktu honen ospea ikusita, zure arreta eskaintzea erabaki genuen.
Horrelako injekzio eredua erabiltzen da maiz: intsulina motza injektatzen zaio sabelari, eta luzea izterretik injektatzen da. Edo hormona prestakin mistoak erabiltzen dira, adibidez, Humalog nahasketa.
Intsulina administrazioari buruzko bideo-tutoriala:
Diabetes mellitus gaixotasun arriskutsua eta sendaezina da, medikuaren gomendio guztiak atxikitzea zorrotza baita, odol azukre kontzentrazioaren jarraipen erregularra eta intsulina injekzioen egutegirako atxikimendu zehatza. Ekintza horien konbinazio bakarrak gaixotasuna kontrolatuko du, konplikazioen garapena saihestuko du eta bizi itxaropena handituko du.
Zergatik galtzen da pisua nabarmen diabetearekin?
Pertsona baten pisua bere adinaren, osasun orokorraren eta elikaduraren araberakoa da. 40 urte bete ondoren, gorputzaren pisua egonkorra izaten jarraitzen du. Hainbat kiloko urtean zehar galtzea edo irabaztea normaltzat jotzen da pertsona osasuntsua bada. Baina gehiegizko zorrotzak (4 kg baino gehiago) eta ohiko pisua galtzeak gaixotasun larria adierazten du. Dieta berezirik edo jarduera fisikorik gabe pisu galerari buruz ari gara. Pisu galera gogor horren arrazoietako bat diabetesa izan daiteke.
Diabetesean pisua galtzearen arrazoiak
Gehienetan, diabetesa seinaleak obesitatea eta jateko gogoa handitu daitezke. Baina ez derrigorrez diabetearekin, gorputzaren pisuaren gehikuntza, jende askok, aitzitik, azkar galtzen du. Ildo horretan, galdera sortzen da, zergatik galtzen du jendeak pisua diabetearekin. Pisu galerak larriak gorputzaren agortzea dakar, emakiazio zorrotz batera eta, termino medikoetan, katakxia.
Diabetesaren garapenean zer faktorek eta zer gaixotasun garatzen duten mekanismoak irudikatuko dugu. Pertsona batek jaten duenean, karbohidratoak, tratamendu gastrointestinalean xurgatu, odolean sartzen dira. Karbohidratoak xurgatu ahal izateko, pankreasak sortzen duen hormona intsulina behar duzu. Baina gorputzean gaizki funtzionatzen denean, intsulina gutxiegi sortzen da edo zelulek ez diote horri erantzuten eta karbohidratoak odolean mantentzen dira, hodietako hormetan kaltegarriak direnean.Gorputzeko zeluletan gosea eta energia falta hasten dira diabetearen sintomak: etengabe egarri sentitzen zara, jan, maiz urina, nekea, ikusmena lausotu, bat-bateko pisua galtzea.
Pankreak intsulina ekoiztu ezin duenez, diabetesa duten gaixoek pisua galtzen dute. Bi arrazoi daude horretarako.
- Giza gorputzak intsulina ekoizteko ardura duten zelulak ez ditu ezagutzen. Odolean glukosa nahikoa denez, ez da zeluletara sartzen, gorputza gernurekin uzten du, eta, beraz, gaixoak gosea, nekea, narritadura, atsekabea eta buruko mina sentitzen du. Hau 1 motako diabetikoen ezaugarria da.
- Intsulina gabeziak gorputzak glukosa energia gisa erabiltzea eragozten du; zirkuluen azukrea behar duen mailara berreskuratzen duen beste iturri bat behar du. Muskulu eta gantz-ehunak horrelako energia-iturri bihurtzen dira. Gorputzak gantzak aktiboki erretzen ditu eta horrek gorputzaren pisua gutxitzea eragiten du. Hemendik aurrera argi dago zergatik galtzen duten diabetesa duten gaixoek.
Gaixoek pisua galtzen dute, nahaste metabolikoa dutelako, eta pisuaren beherakada nabarmena diabetearen sintometako bat da.
Garaiz tratatzen ez bada
Denbora luzez tratatu ez bada, posible da ketona kopurua eta ketoacidosia garatzea. Substantzia horiek odola oxidatzen dute eta horrek organo asko kaltetzen ditu eta heriotza ere ekar dezake.
Zer egin pisu galera gogorrarekin? Hasteko, klinikara joan behar duzu, beharrezko probak gainditu eta mediku bat kontsultatu. Beharrezko aholkuak emango ditu, tratamendua errezetatuko du.
Arrazoirik gabeko pisu galera zorrotza osasun ondorio larriekin beteta dago!
Aurreko pisua leheneratzeko, neurri hauek hartu ditzakezu:
- Joan oso-osorik kaloria handiko dieta.
- Jan intsulina ekoizpena areagotzen duten elikagaiak: baratxuria, gari kimu kimu, Bruselako kimu, linseed olioa, eztia eta ahuntz esnea oso erabilgarriak dira.
Ikasi maiz jaten, janaria egunean 2-3 aldiz hartu, 4-5, baina zati txikietan, eta zure osasuna ondo egongo da.
Intsulinaren menpeko diabetesa hobetzeko garrantzitsua da
Intsulinaren menpeko diabetes mellitus lehen motako gaixotasuna da. Forma hau da, helduetan eta baita helduetan, baita haurrengan ere. Horrez gain, aurkeztutako gaixotasun motaren ezaugarri nagusia intsulina bezalako hormona batekiko mendekotasun osoa edo partziala izan beharko litzateke, laranjetan aurkitzen dena. Honi buruz eta askoz ere geroago testuan.
Adituek aurkitu dute intsulinaren menpeko diabetesa 40 urte baino lehenago eratzen dela. Kasu honetan gaixotasuna nahiko akutua da. Diabetikoek muturreko egarria, gehiegizko gernua, jateko gogoa areagotzen dute eta baita kaloria handiko anana ere ez dute aurrezten. Hori guztia egun gutxiren buruan adierazten hasten da, eta horren ondoren, gorputzaren pisua gutxitu da.
Irakurri gehiago diabetes insipidus-i buruz.
Mota horretako zenbait gaixoetan, ketoacidosi bezalako sintomak ikusten dira, interbentzio kirurgiko baten ondoren. Plasmaren hormonaren erlazioa baxua izaten da edo ez da batere identifikatzen, baina glukagonaren maila altua da, baina intsulinaren eta irasagarraren eragin aktiboaren pean txikitzen hasten da. Hala ere, diabetesa mota horren sintomak askotarikoak eta askotarikoak dira eta, beraz, zehatzago landu beharko lirateke.
Diabetes Retinopatia
Erretinopatia diabetikoak erretinan kalteak aipatzen ditu gaixotasunaren aurrerakuntzagatik. Honek ikusmen-akutasuna murrizten du itsutasun osora. Konplikazioaren progresioa oso motela da, pixkanaka begietako odol hodiak hauskorrak bihurtzen dira eta horrek erretinan hemorragiak sortzen ditu.
Erretinopatia terapia erabat etapakoa da.Erretinopatia sintomarik ez duten diabetes mellitus duten paziente guztiek erretinologoek aldizka aztertu behar dituzte, odol glukosa, hemoglobina glikosilatua eta presioa kontrolatu behar dituzte.
Erretinopatia gertatuz gero ikusmen-zehaztasunari eusteko, laserraren koagulazioa, droga tratamendua eta interbentzio kirurgikoa bezalako tratamendu metodoak erabili behar dira. Garrantzitsua da ulertzea erretinopatia guztiz tratagarria ez dela, baina konplikazioen hasierako faseetan laser koagulazioak gaixoari itsu izatea ekidingo dio. Vitrektomia maiz erabiltzen da ikusmena hobetzeko eta hori da begiko gorputz bortitza kentzea. Hala ere, gaixotasunaren aurrerapenarekin, berrantolaketa ez da salbuespena.
Ugaritzen ez den erretinopatia diabetikoan maila gogor eta moderatuetan, laser erretinako koagulazioa erabiltzen da. Gaixotasunik ez duen eragiketa da, eta pazienteak begi esposizioarekin lotutako ondoeza bakarrik sentitzen du. Tratamendu honen helburua erretinopatiaren progresioa gelditzea da, erretina eta barazki-gorputzean ehun konektiboaren eta eratu berri diren ontzien ugaritzea saihesteko.
Erretina laserraren koagulazioa erretinopatiaren fase ugaltzean, begiko ehun konektiboaren ontziak eta mintzak hazten direnean, eraginkorra izateari uzten dio. Kasu honetan, breaktomia ere erabiltzen da, eta, horren ondorioz, kirurgiaren bidez begi-bistatik kentzen da. Horrek substratuaren ezabapena ekartzen du ehun konektiboaren, odol hodien mintzak hazteko.
Dieta terapia
NIDDM duten gaixoentzako dietoterapia antolatzen da, IDDM duten gaixoen gomendio eta murriztapen berberak kontuan hartuta. Hauetako garrantzitsuenak hurrengoak dira.
1. Eguneroko dietaren energia-balioa, haren proteina, koipe eta karbohidratoen zenbatekoa derrigorrezko eta sistematikoki kalkulatzea. Gaixoak obesitatea ez badu, energia, azukrearen balioa eta elikagai osagai garrantzitsuenen erlazioa fisiologikoak izan beharko lirateke. Dieta bere edukian osatu behar da, aurrez eta gantz disolbagarriak diren bitaminetan, baita gatz mineraletan ere, mahai-gatza izan ezik, kopuru hori ez da 10 g gainditu behar, eta, konplikazio eta gaixotasun konposanteen kasuan, gatza gehiago mugatu beharko litzateke orokorrean onartutakoaren arabera. baldintza horietarako gomendioak.
2. Dietarako erraz digeritzen diren karbohidratoak baldintzarik gabe uztea. Pazienteari azukrearen ordezkoak (sorbitola, xilitola, fruktosa) hartu ahal izango zaizkio kantitate hertsian, energia-balioa kontuan hartuta.
3. Animalien koipeen kantitatearen muga, dietan gantz azido saturatu eta saturatuen proportzioa 1: 2koa izan beharko litzateke.
4. Erabilera zabala zuntz lodia duten elikagaietan.
5. Ohiko otorduak eguneko 5-6 otorduekin.
6. Alkohola erabat eta baldintzarik gabe uztea, baita erretzea ere.
NIDDMentzako dieta-terapiaren printzipioak zehaztean, kontuan izan behar da batez beste% 80 (hainbat iturriren arabera, 60 eta 90 Uo) gaixoen gehiegizko pisua dutela. Obesitatea NIDDMren faktore patogenetiko garrantzitsuenetako bat da, eta pisu galera eta itzulera
gorputzaren pisura normala - askotan tratamendu aukera erabakigarria. Gorputzaren pisua normalizatzearekin batera, azterketa ugarik frogatu dutenez, ehunen hartzaileek intsulinarekiko duten sentsibilitatea berreskuratzen da, odolean intsulina immunoreaktiboaren edukia gutxitzen da, glicemia eta lipidemia gutxitzen dira, eta batzuetan glukosaren tolerantzia normalizatu egiten da.
Zientifikoki oinarritutako dieta zorrotzari esker, gaixoek gaixotasun metabolikoen kalte-ordaina lor dezakete azukrea gutxitzen duten sendagaiak izan gabe. Diabetesari horrelako diabetesa, mikangiopatia larria izan ezean, birikeri esaten zaio. Beste kasu batzuetan, dieta oinarrizko terapia izaten jarraitzen du, eta horri zenbait droga gehitzen zaizkio (diabetesa moderatua eta larria).
Gaixoak aspaldidanik duen ohitura gehiegizkoa da, familia, tradizio nazionalak, hiperinsulinismo larria dela eta elikagaien murrizketen tolerantzia urria eta, azkenik, pisua galtzeko beharra tratamendu baldintza garrantzitsu gisa ulertzea ez da nahikoa.
Horrela, obesitaterako NIDDM tratamendua nagusiki obesitatea da.
Akats handia da horrelako pazienteek intsulina izendatzea. Horren dosia pixkanaka-pixkanaka 60-80 unitatera igo behar da. Zirkulu maltzur berezi bat sortzen da: intsulina terapiarekin, pazientearen jateko gogoa are gehiago handitzen da, intsulina exogenoak lipogenesia areagotzen du, pazienteak koipea izaten jarraitzen du, intsulinaren erresistentzia areagotzen da eta intsulina dosia are gehiago handitu behar da hiperglicemia eta abar gutxitzeko.
Diabetesarentzako dietaren terapiaren oinarrizko printzipioa, obesitatearekin konbinatuta, dietaren balio energetikoa murriztu da karbohidratoak, koipeak, baina proteinen eta bitaminen eduki egokia. Elikagaien energiaren balioa mugatzea obesitatearen larritasunaren, diabetearen larritasunaren, gaixoaren adinaren, gaixotasun konkomitenteen presentziaren eta diabetearen konplikazioen araberakoa da, etab. Dieta asko proposatzen dira energia-balioa 800-1.200 kcal eguneko. Esperientziak, hala ere, osasun arazoengatik gaixoek gaizki jasaten dituztela erakusten dute murrizketa gogor hauek, beherakada nabarmena
bizitasuna eta errendimendua. Paziente arraroak denbora luzez horrelako dieta jasateko gai dira.
Esan behar dut herrialde guztietan hainbat arrazoirengatik, diabetes mellitus duten gaixoek ez dutela dieta ondo jarraitzen. Beraz, Estatu Batuetako Osasun Batzorde Nazionalaren arabera, diabetesa duten pertsonen erdiek soilik dute beren baldintza terapeutikoak betetzen dituzten elikadura. Are larriagoa da obesitatearen dietoterapia. F. Felig-en (1985) arabera, iraganean gaixo obesuen% 20k baino ez dute mantentzen urteetan gorputzaren pisu murriztua.
Antza denez, diabetesa duen obesuaren gaixo baten elikagaien energiaren balioaren muga hain garrantzitsua da, oso desiragarria izan arren, ez da ia errealista. Komenigarria da pazientea ez dela pisu galera azkar eta esanguratsuan zentratu, baizik eta bere bizimoduaren berregituraketa mailakatu baina erradikal batean, eguneroko ohiturak gaixotasun baten tratamendu arrakastatsua larria eta mehatxagarria den konplikazio askorekin, adibidez, diabetesa bezala.
Obesitatea tratatzeko alderdi psikologikoak dira garrantzitsuenak eta konplexuenak. Terapiaren arrakasta pazientea sendagilearekin nola aktiboki lan egiten duen zehazten da. Gosea arinerako sentsazioarekin mahaitik altxatzeko ohitura, janari goxoaren nahia kenduz, oso zaila da gaixoentzat.
Energia-balio murriztua duen dieta kalkulatzerakoan, energia-saldo negatiboa bermatzen duena, hau da, elikagaien energia-kontsumoaren gaineko energia-gastuaren gehiegizko etengabea, hasieran energia-eskakizunetik abiatu daiteke metabolismo nagusia mantentzeko - 20-25 kcal / (kg-eguneko) idealarekin biderkatuta. gorputzaren pisua kilotan. Horrek esan nahi du 160-180 cm-ko altuera duen gaixo baten dietak 1200-2000 kcal / eguneko eduki behar duela. Dietaren konposizioa 1500 kcal / eguneko NIDDM duten gaixoen obesitatearekin konbinatuta, ikus eranskina. Kasu honetan, gaixoak astean 0,5-1 kg baino gehiago ez luke pisua galdu behar. Halako dieta batekin, hurrengo egunean gehiegizko janaririk gabe egunean egun murrizketa handiagoak jasateko gai diren gaixoek asteburuetan barau egunak gomendatu ditzakete (larunbatetan ahal izanez gero): txerri gazta (0,5 kg gantz gutxiko gazta), fruta (1-1,5 kg sagarrak edo laranjak), barazkiak (1,5 kg aza, errefautxoak, pepinoak, tomateak), haragi eta barazkiak (300 g haragi egosia, 200-300 g barazki freskoak), kefir-mamia (250 g gantz gutxiko gazta eta 1 botila kefir) eta m. p.
Modan desorekatutako energia gutxiko aukerak
Soja dietak (karbohidrato baxua, koipe gutxikoa, lirakin aberatsak, proteina altuak, etab.) Ez dauka abantaila orekatuarekiko. Gainera, dieta erregimen desorekatuak ez dira nahiago diabetean, efektu ketogenikoengatik. Ez dago diabetesa eta zelula gosez tratatzeko.
Obesitatearekin konbinatutako NIDDM duen gaixo baten dietak proteina 1 g / (kg • eguneko) eduki behar du, eta horrek bere energia-balioaren% 16-20 ematen du. Askotan proteina-zenbatekoa 1,5-2 g / kg-rainoko gehikuntza gomendagarria da, berariazko ekintza dinamikoan oinarrituta. Berriki, frogatu da "proteinak aurrezteko barazki eraldatua" kolesterolemia, urikemia, kolelitiasiaren intzidentzia areagotzea eta baita bat-bateko heriotzaren intzidentzia areagotzea ere. Dietaren gainerako balio energetikoa% 50eko karbohidratoetan eta% 30 gantzetan estali behar da (batez ere, ez da asko).
NIDDMren tratamendu dietetikoa jarduera fisikoarekin konbinatu behar da. Haien intentsitatea gaixoaren adinaren, gehiegizko gorputzaren pisuaren, konplikazioen eta aldi baterako gaixotasunen araberakoa da. Ariketa terapeutikoak gomendatu ditzakegu, ibiltzea eta sistema kardiobaskularrak, giltzurrunak, ikusmen-organoak kontraindikaziorik ezean, igeriketa, korrika, eskia, lorezaintza eta lorezaintza, kirolak.
Gaixoak energiaren kontsumoaren berri izan behar du etxeko eta kirol jardueretan (ikus eranskina).
Ahozko agente hipogluzemikoekin tratamendua
Mendeko 50eko hamarkadan ahozko drogak murrizteko praktika klinikoan sartzea ekarpen garrantzitsua izan zen diabetesa mellitus tratamendurako. NIDDM duten gaixoen ahozko antidiabetikoen agenteek, beren preskripzioaren zantzuak behar bezala zehazten badira, intsulinaren aurrean abantaila asko dituzte.
Lehenik eta behin, normo- eta hiperinsulinemiarekin, haien erabilera patogenetikoki intsulina eta justifikatuagoa da intsulina ordezkatzeko terapia baino. Bigarrenik, ekapcstvren irenstea etengabeko injekzioak baino askoz erosoagoa da, intsulina agindutako paziente bakoitzari zehazki zergatik ez dion azaldu behar
"Izan zaitez pilulekin tratatu." Hirugarrenik, ahozko sendagaiek odol sdhara mailan eragin arin eta apur batengatik, intsulina baino askoz ere gutxiagotan, baldintza hipogluzemikoak eragiten dituzte. Laugarrenik, ahozko botikak gutxiagotan hartzeak (intsulina terapiarekin alderatuta) erreakzio alergikoekin batera egoten da eta ez du lipodistrofia bezalako konplikazio desatseginik ematen.
Egitura kimiko desberdinak dituzten ahozko sendagai hipogluzemikoak dituzten bi talde erabiltzen dira: sulfonamidak eta biguanidoak.
S u l f a n il a m id
Sulfanilamidaren agente hipogluzemikoak sulfonilurearen eratorriak dira. Salbuespena glicodiazina da, sulfapirimidinaren deribatua dena, gure herrialdean erabiltzen ez dena. Hainbat autoreren arabera, diabetesa duten gaixo guztien% 20tik 40ra hartzen dituzte. Konfiantzaz esan daiteke 80ko hamarkadan, gutxienez, diabetesa duen hirugarren gaixo bakoitza sulfonilurea drogekin tratatzen dela.
Diabetesa tratatzeko sulfanilamida drogak erabiltzeko ideia bakterioen infekzioak tratatzeko erabiltzen diren sulfonamideen eragin hipogluzemiko arinaren behaketa pribatuetatik sortu zen. Ondoren, hainbat ikertzailek, nagusiki Laubauers zientzialari frantziarrak, sulfonilurea prestaketak sortu zituzten, azukre jaisteko efektu nabarmenarekin, baina efektu antimikrobiano gutxi edo batere ez. 1955ean, sulfonilurea deribatuen erabilera hedatua eta hedatua hasi zen praktika klinikoan.
Antidiabetikoko sulfonamideen erabilera klinikoko 30 urte guztiak aldi berean izan dira beren ekintza-mekanismoaren ikerketa intentsiboa egiten.Hala ere, gaur egun oso konplexua dirudi eta ez da guztiz ulertzen.
Sulffonilurearen deribatuen efektu hipogluzetikoko mekanismoetan, pankreatikoak eta estrakarrozearen osagaiak bereiz daitezke.
Dagoeneko lehen ikerlariek irmoki egiaztatu zuten esperimentuan sulfonamidak gai jaisteko efektua sor dezakeela animaliak soilik intsulak jariatzen duen pankreako aparatu insularra duenean. Endogenoen faltan
intsulina eta esperimentuan, eta diabetesa duen gaixo batean, ez dira eraginkorrak. Beraz, sulfanilamidak Langerhans uhartetarren beta zelulen eragin zuzenaren inguruko ideia sortu zen, intsulina askatzea suspertuz. Sulfonilurea deribatuen efektu beta-zitotropiko honek berrespen ugari eta anitzak jaso ditu. Abereari sulfanilamidaren prestaketa eman eta berehala, beta zelulen degradazio desberdina ikus daiteke mikroskopia elektronikoaren bidez, eta horrek intsulina askatzea adierazten du. Odolean aldi berean, intsulinaren kontzentrazioa handitzen da eta azukre maila jaitsi egiten da. Geroago, uharteen tamainaren gehikuntza, granuluak pilulen zeluletan pilatzea eta haietan DNA eta proteina edukia handitzea nabaritzen dira. Horrek guztiak sulfonilurea eratorriek beta-zitotropak (pancreatotropic) ez ezik, beta-zitotrofo (pancreatotrophic) efektuak dituztela ere aintzat har dezakegu.
Sulfonamideek pankreatik intsulina askatzea estimulatzen dutela aurkitu zen, ez bakarrik eta ez hainbeste beta zelulen gainean zuzenean jardunez, baina glukosarekiko sentikortasuna berreskuratuz. Kontua da NIDDM duten gaixoetan glukosa beta-hartzaileen sentsibilitatea glukosa eta bestelako sekretu naturalen eragin bizkorraren aurrean. Uste da lehenengo fasean intsulinaren askapenaren hazkundea sulfonilureak beta zelulen gaineko ekintza zuzena dela. Intsulinaren sekrezioaren bigarren fasearen hobekuntza hipergluzemiaren eragin sulfonamidikoaren laguntzarekin normala den neurrian modulatua dago. Droga hartzea janariarekin batera egiteak odolean intsulinaren kontzentrazioan nabarmen handitzen du janaririk gabe hartzea baino. Inguruabar garrantzitsu hori klinikan hartu behar da kontuan eta sulfonilurea prestaketetan zehaztasunez eman behar da janari-hartzeari dagokionez.
Sulfonamidak eragindako intsulinaren sekrezioaren gehikuntza ikusi da erabileraren lehenengo faseetan soilik. Tratamenduak zenbait hilabete edo urte irauten duenean, odolean dagoen insulina-edukia tratamenduaren aurretik zegoen mailara itzultzen da pixkanaka edo are gehiago gutxitzen da. Hala ere, diabetearen ondorioz lortutako kalte-ordaina, hau da, gluzemia normalizatzea, mantendu egiten da. Hau
Badirudi ikertzaile modernoek honela azaltzen dutela gertakari paradoxikoa.
Sulfonamiden efektu pankreatotropikoa efektu estrakarreatiko biziarekin konbinatzen da, eta hori, zenbait txostenen arabera, garrantzitsuagoa da. Jakina denez, NIDDM ehun periferikoek intsulinarekiko duten sentikortasun txikia da. Zelulen mintzetan intsulina hartzaileen kontzentrazioan gutxitzen da, baita hormonarekiko hartzaileen afinitatearen jaitsieran ere. Sulfonilurearen eraginpean, zelula-mintzetan hartzaileen gune kopurua handitzen da, hormonaren afinitatea normalizatzen da eta, ondoren, intsulinaren erresistentzia gutxitu delako eta intsulina gehiegizko jariatze premiaren ondorioz, insulinemia lehen mailara itzultzen da Balabolkin M. I. et al, 1983 Horrela, intsulinaren hartzailearen elkarrekintzaren normalizazioa sulfonilurearen deribatuen kanpoko ekintzaren lotura garrantzitsuenetako bat da.Zenbait ikertzailek ez dute baztertzen sulfonamiden post-hartzailearen eragina, Nowak et al., 1983 zelularen barruan glukosa garraiatzea sustatzen dutenak.
Azken urteotan, suposizioa eztabaidatu da NIDDMen patogenesian duen garrantzi nagusia ez dela intsulina lotzen zelula mintz hartzaileekin, baizik eta intsulina seinalearen intselulazko inplementazioan Truglia et al., 1985. Informazio-transferentzia hartzailea izatera. Glukosa garraiatzeko eta erabiltzeko entzima sistemak oso konplexuak eta anitzak dira. Kalte ezberdinak iradokitzen dituzte, eta horrek NIDDMen efektu heterogeneoa azaltzen du. Lesio horietako batzuk sulfonilurea prestaketen bidez zuzentzen dira, beste batzuk ez, eta horrekin batera, litekeena da sulfanilamideen erresistentzia primarioa gutxienez partzialki erlazionatuta egotea (ikus azpian).
Oraindik ere eztabaidatzen ari dira sulfonamidak intsulinaren ekintzaren eragin potentzialari buruzko mekanismoak. Intsulina suntsitzen duten entzima proteolitikoak (baita hepatikaren hepatikoa barne) aktibatzen laguntzen dutela uste da, intsulina lotzea inhibitzen duten antigorputzak eta plasma proteinak edo lotura horretatik askatzen dituztela. Hala ere, oraindik ez da arazo hori konpondu.
Gibeleko eta muskulu-ehunek glukosaren xurgapena hobetuz, sulfonilurea deribatuak glukogenoaren sintesia eta metaketa areagotzen ditu. Aldi berean
baina diabetearen ezaugarri glukoogenogenoaren berezko kopurua handitzen da. Sulfonamideen efektu antilipolitikoa oso garrantzitsua da, ondorioz, triglizeridoen, gantz-azido askeen, kolesterolaren eta zetonen gorputzen odola gutxitzen da. Zenbait autorek intsulinaren aktibazioaren adierazpen gisa jotzen dute; beste batzuek, berriz, sulfonamidak zuzenean efektu antilipolitikoa egozten diete.
Berriki, sulfonilureak hormona gastrointestinalaren sekrezioan duen eragina, baita pankreako glukagona ere, trinkoki aztertu da. Ardatz gastroentero-insularreko sistema hormonalek sulfonamideen eragin intsulikoetan izan duten eragin zuzena eta konbentzigarria ez da oraindik lortu Poltorak V.V., Gladkikh A. I, 1985, baina zenbait material interesgarriak dira. Frogatuta zegoen, bereziki, sulfonamideen administrazioak pankreasak somatostatinaren jariaketa areagotzen duela. Glukagonoaren jariakuntzan duten eraginari dagokionez, sulfonilurea modu luzea emateak glukagonoaren askapen basal eta elikagaiek odolean eragozten badute bezala da. Gai hauek, hala ere, azken irtenbide batetik urrun daude.
Sulfonilurea prestakinak erabiltzeko adierazpenak Sulfanilamideen azukrea gutxitzeko mekanismoei buruzko ideia modernoetatik abiatuta, haien erabileraren adierazle nagusia NIDDM moderatutzat hartu behar da, baita NIDDM epelak eta moderatuen arteko mugak ere, dietak, lehenago asaldura metabolikoak konpentsatzen zituenean, glicemia normalizatzeko egonkorra izateari utzi zion.
Halako gaixoetan, sulfonilurearen efektu terapeutiko on bat kontatu daiteke, bere beta-zitotropikak, beta-zitotrofo-efektuak emanez, eta intsulina-hartzailearen interakzioaren narriaduraren eragina normalizatuz. Normalean 35-40 urte baino zaharragoak diren pazienteak dira, normala edo pixka bat gehiegizko pisua dutenak, diabetesa modu egonkorrean dutenak, ketoacidosi joerarik gabe. Batzuetan, horrelako gaixoak intsulina terapia izatetik ahozko drogetara tratamendura eraman behar dira. Intsulina sulfanilamidekin guztiz ordezkatzea posible da intsulinaren eguneroko dosia 40-50 unitate baino handiagoa ez denean. Arrakasta aukerak handiagoak dira, intsulina tratatzeko epea zenbat eta laburragoa izan. Hala ere, urte luzeko intsulina nahikoa luzea bada ere
terapia, gaixoa transferitzen saia zaitezke sulfonamidak jasotzeko.Pertsona obesuen kasuan, intsulinarekiko erresistentzia dela eta, intsulina dosi nabarmen handiagoak ordezkatzen dira maiz. Intsulina osorik ordezkatzea ezinezkoa bada ere, terapia konbinatuak horretarako behar duen eguneroko murrizketa ematen du (ikus 160. or.).
Arrazoi horregatik, sulfonilurea deribatuak intsulina eta NIDDM forma larriak dituzten intsulinan konbinatuta erabiltzen dira, batez ere intsulinaren erresistentziarako, intsulina eguneroko dosia 50-60 unitate baino handiagoa denean. Beraz, A. M. Vasovukova eta A. M. Granovskaya-Tsvetkova (1975) obren behaketetan, glibenklamidaren intsulina eta intsulina diabetesa larria duten pertsonen artean, intsulinaren beharra egunero 102 eta 64 unitate murriztea ahalbidetu zen.
Diabetesa moderatua duten sulfonamidekin monoterapia ez bada nahikoa nahaste metabolikoak konpentsatzeko, tratamenduari biguanidoak gehitzea gomendatzen da. Droga konbinazio horren eraginik izan ezean, intsulina atxikitzen zaio eta horren beharra intsulina duten monoterapiarekin baino txikiagoa da.
gain sulfonilurea prestakinak erabiltzeko adierazitako adierazpenen artean, oraindik badago klinikoa egoerarekin sulfonamidak izendatzeko zantzu lausoak Batzuk ebaluatzeko inkoherentzia frogak etxeko gisa duten tratamenduaren ezaugarria, horrela atzerriko adituak.
hizkera sailkapen modernoaren arabera, sulfonamidak NIDDM arinerako izendatzeko eta diabetesa (latenteak) izendatzeari buruz ari gara, glukosaren tolerantzia urriarekin.
V. G. Baranov, L. Sh. Orkodashvili-k (1973) uste du dieta batek konpentsatutako diabetearekin, "dieta tratamendu onenarekin batera, ahozko antidiabetikoen erabilera zabala erabiltzea komeni dela". Ezarpen hau glukosaren tolerantzia narriadura kasu guztietan aplikatzen da, glukosaren tolerantziaren testaren araberako glicemia 1 mg iristen denean% 200 mg (11 mmol / L) karga egin ondoren, eta 2 ordu ondoren -% 150 mg (8,25 mmol / L) Baranov V. G., Gasparyan E. G., 1983. Horrelako ikuspuntu baten oinarria sulfonilurea deribatuek pankreasko isla aparatuan duten eragin trofikoaren ideia da, ondorioz sintesia eta excrezioa areagotzen dira.
intsulina beta zelulen hiperplasiarekin konbinatzen da. Diabetesa arina eta glukosaren tolerantzia urria izanez gero, butamida 0,5 g egunean 2 aldiz gomendatzen da 1-1 Wa urteetan. Glukosaren tolerantziaren arabera glukosaren tolerantzia urratzen jarraitzen badu, tratamendua beste urtebetez luzatzen da. Antzeko posizioa hartzen dute sulfanilamidoterapia profilaktikoa gomendatzen duten atzerriko egile batzuek glukosaren tolerantzia urria duten pertsonei, baita diabetesa arina duten gaixoei ere, metabolismoaren nahaste gehiago aurrera egin ez dezaten, eta batez ere Carlstrom et al., Angiopatia diabetikoaren garapena Carlstrom et al., 1979, Ratzmann et al., 1983. .
Beste ikertzaile batzuek zalantzak agertu dituzte sulfonamidak erabiltzeko profilaktikaren komenigarritasunari buruz. Gai honi buruzko hainbat lanetan, ez da sulfanilamidoterapia dietaren terapiaren abantailarik aurkitu diabetesa latenteak diabetesa esplizitu bihurtzea ekiditeko, baita glukosa tolerantzia hobetzeko ere Paroz et al., 1978, Magyar, 1978. A. S. Efimov et al. (1983) beldurra adierazten du sulfonylurea deribatuen garaiz eta funtsez goiztiarrak izateak gehiegizko estimulazioaren bidez gehiegizko estimulazioaren eta beta zelulen agortzea ekar dezakeela. Uste dugu dietetan kalteak jasaten dituzten sulfonilureak erabiltzea dietak eta glukosa-tolerantzia okerrak ez duela praktikan.
Contraindications. Sulfonilurea drogak erabat kontraindikatuta daude ketoacidosi, precoma ketoacidemiko eta komaren kasuan, baita koma azido hipososolar eta laktikoetan ere.Berdin kategorizatuta daude haurtzaroan zehar eta edoskitzaroan zehar. Diabetesa sulfonamidoekin konpentsatzeko modua edozein dela ere, haurdunaldiarekin batera, pazientea intsulina terapiara eraman behar da. Intsulina aldi baterako administratzeko beste zantzu batzuk (batzuetan sulfonamidak bertan behera uztearekin, beste batzuetan beren kontsumoaren atzeko planoaren aurka) honako hauek dira: sabeleko kirurgia, infekzio akutua, infekzio kroniko baten larritzea larria (pielonefritis kronikoa, bronkitis kronikoa, etab.). Ez da gomendatzen sulfonilurea drogak erabiltzea inongo geneesietako baldintza zitopenikoetan (leuzopenia, tronbozitopenia).
Hurrengo adierazpen-taldea gibel eta giltzurruneko kalte parenchimala larria da (hepatitis aktibo akutua eta kronikoa, gibelaren zirrosia, giltzurrunetako gaixotasun guztiak filtrazio glomerularraren beherakada nabarmena eta, batez ere, nitrogenoaren excretion funtzioa). Zenbait autorek gomendatzen dute arreta berezia izatea urdaileko eta duodenoko ultzera peptikoa duten gaixoak sulfonamidekin tratatzeko orduan. Balabolkin M.I., Gavri-lyuk L.I., 1983. Gaur egun, sulfonilurea prestaketak ez dira ia erabiltzen IDDMrako.
Aipamen berezia egin behar da diabetiko lesio baskularrek sulfonamidoterapiarekin zer eragin duten. Haien izendapenaren kontraindikazio absolutua gorputz-adarren gangrena diabetikoa da, eta nefroangiopatia larria sindrome nefrotikoekin edo nitrogeno kanporatzailearen funtzio okerrarekin. Hainbat kokapen eta larritasun desberdineko angiopatiarekin, diabetesa ahalik eta kalte-ordainik garrantzitsuena da. Beharrezko dosifikazio-erregimena arau orokorren arabera aukeratzen da.
Bigarren mailako efektuak eta konplikazioak Sulfonamide hipogluzemikoekin terapia kasuen% 3-5etan gertatzen da. Schoffling (1977) Haupt-en arabera, karbamidaren erabilerarekin% 5,4an gertatzen dira, kloropropamida% 4,1ean, glibenklamida kasuen% 1,2an. Beste iturri batzuen arabera, klorpropamidak gehienetan bigarren mailako efektuak ematen ditu.
Sulffonil-urearen prestaketek eragindako bigarren mailako efektuak gehienetan ez-espezifikoak dira. Dispepsia edo larruazaleko alergia. Dispeptikaren sintomak (goragalea, mina epigastrikoa, noizean behin oka egitea, beherakoa) normalean desagertu egiten dira eguneroko dosia hainbat dositan banatzen baduzu, drogak bazkariak hartu ondoren. Erreakzio alergikoak normalean urtikaria rash batera mugatzen dira, batzuetan azkura bakarrik. Erliebean, antihistaminikoak nahiko ongi frogatu dira. Normalean, desensibilizazio terapiaren ikastaro labur baten ondoren, sulfonilurea prestaketa bera hartzen jarrai daiteke, baina batzuetan beharrezkoa da beste batekin ordezkatzea. Oso gutxitan, fenomeno alergikoek dermatitis zabala larria (batzuetan exfoliatiboa - Lyell sindromea) izaera bereganatzen dute edo larruazalaren hantura eta hiperemia nabarmen analactic bihurtzen dira, odol-presioa gutxitu, arnas gutxitasuna eta abar.
Droga alergenikoen kasuan berehala eten beharko litzateke, sulfonamidak erabiltzea alde batera utzi behar da, glukokortikoideak preskribatu behar zaizkio pazienteari.
Leukopenia, tronbozitopenia eta are agranulozitosia garatzean hezur-muinean eratorritako sulfonil urearen eratorrien eragin toxikoa deskribatzen da. Konplikazio horiek oso bakanak dira, baina muturreko arriskua dela eta, beti gogoan izan behar dira. Gomendagarria da sulfanilamideen tratamendua aldian behin kontrolatzea plaketen zenbatekoekin.
Klorpropamidarekin tratamendua noizean behin ikur kolestatikoa zailtzen denez, komenigarria da urobilinarentzako gernua hilean behin aztertzea eta bilirubina eta odol fosfatasa alkalinoaren jarduera aztertzea.Sulfonamidak gibeleko gaixotasun kroniko arina duen paziente bati (hepatitis kroniko iraunkorra, hepatostatosia) preskribatzen bazaizkio, orduan komeni da hepatozitoen eragin toxikorik ez dagoela egiaztatzea, serum aminotransferaseen jarduera berriro zehaztuz.
Azukrea gutxitzen duten sulfonamida drogak hartzerakoan, batez ere klorpropamida eta glibenklamida, baldintza hipogluzemikoen garapena posible da. Arinak dira. Hala ere, kontuan izan behar da sulfonamidak hartzen dituzten gaixoak normalean 40-50 urte baino zaharragoak direla eta horietako askok bihotz eta garuneko gaixotasun koronarioak dituztela. Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. et al., 1980ko autore batzuek ondo adierazten dute adinekoen sulfonilurea drogek eragindako hipogluzemia muturreko arriskua. Behaketetan, Asplund et al. (1983) glibenclamida hartzen ari ziren bitartean hipogluzemia erasoak gertatu ziren 57 gaixoen batez besteko adina 75 urtekoa zen; horietatik% 20 85 urte edo gehiago zituzten. Kasu horietan egoera hipogluzemikoa apurka-apurka hasten da, sintoma begetatibo bortitzak izan gabe, eta zenbaitetan ikur neurologiko desberdinak izaten dira, zirkulazio zerebroaren urraketa bat imitatuz. Gure behaketen arabera, hipogluzemia da, bereziki, garun gaixotasuna lacunar deituriko gaixoentzat. Hipogluzemiaren eraginpean, badirudi garuneko kaltearen gune zaharrak berpizten dituztela, aurrekoaren kokapen berdina errepikatu izanaren inpresioa emanez. Kontuan izan behar da ekintza iraupen luzea dela eta
klorpropamidaren hipogluzemia, behin gertatzen denean, egun berean errepika daiteke.
Hipogluzemia gertatzen denean, normalean, drogak gaindosi bat adierazten du eta dosi murrizketa edo dietaren erregimena berrikustea eskatzen du karbohidratoak dituzten produktuak lekualdatzea odol azukrean gehiegizko beherakada nabaritzen denean. Gainera, pazienteak alkoholik hartu ez zuela ziurtatu behar duzu, baita sulfonamideen azukrea gutxitzen duten sendagaiak ere. Azido azetilsalizilikoa, pira-zolonaren deribatuak, ahozko antikoagulatzaileak, agente tuberkulostatikoak (LASK, etionamida), tetraziklinak, ziklofosfamidoak, ekintza luzeko antimikrobianoen sulfanilamidak (sulfadimetiloxina, etab.), Plasmako sulfonylureas deribatuekin lehian.
Batzuetan, hipogluzemiaren kausa giltzurruneko funtzio narriaduraren ondorioz sulfanilamida drogak pilatzea izaten da. Karbutamidaren ia% 100, glipizidaren% 90, klorpropamidaren% 80-90, tolbutamidaren 80-85 U, glikazidaren% 65 eta glibenklamidaren% 50 inguru gernuan kanporatzen dira. Praktika klinikoan, giltzurruneko funtzioa urrituta egon ohi da zepo nitrogenatuak (hondar nitrogenoa) edo kreatinina mantentzearen arabera. Bien bitartean, odolean kreatinina-mailak balio normalak gainditzen ditu filtrazio glomerularra 25-30 ml / min gutxitzen denean eta glomeruli funtzio osoaren% 30 baino gehiago ez denean. Zenbait substantziaren metaketa laborategi zur nitrogenatuak atxikitzeko seinaleak baino lehenago gertatzen da. Odoleko kreatinina maila normal batek ez du sulfonylurea prestaketen giltzurruneko garbitasun guztiz segurua bermatzen.
Terapiaren konplikazioen zertxobait baldintzatua dago sulfonamidarekiko erresistentzia garatzea. Bereiz ezazu sulfonamidaren erresistentzia primarioa eta sekundarioa. Sulfonamidarekiko sentikortasun primarioa detektatzen da lehenengo bostgarren kasuetan gaixo batekin tratatzeko lehenengo saiakeran. Ez dago argi arrazoia. Sulfonil-m-h deribatuen harrera ez izatearekin edo urratzearekin lotuta dagoela suposatzen da: errua.
Bigarren mailako sulfonamidarekiko erresistentzia pixkanaka garatzen da, erabilera arrakastatsua izan ondoren. A.ren arabera.S. Efimova (1984), pazienteen% 40-50, 6-10 urte bitartekoak, sulfo-drogekin modu eraginkorrean tratatu ziren
nilurea, haiekiko sentikortasuna galtzeagatik, intsulina terapiara transferitzen dira. Batzuetan, bigarren mailako sulfonamidarekiko erresistentzia garatzen da droga hasi eta hilabete batzuen buruan, baina maizago 3-6 urte igaro ondoren. Hala ere, batzuetan gaixoek 15-18 urteko sulfonilureekin tratatzen dituzte modu eraginkorrean.
Literaturan, aspaldidanik eztabaidatu da galdera: isleta aparatuko beta zelulen agortzea ez al da haien estimulazio luzearen ondorioz sulfonamidekiko bigarren mailako erresistentziaren kausa? Zenbait ikertzailek uste dute horrelako "benetako beranduko sulfanilamideen erresistentzia" posible dela eta Mehnert H. pazienteen% 4an soilik gertatzen dela. V. V. Poltorak, A. I. Gladkikh. Gaiaren literaturaren azterketa sakona egin ondoren, froga konbentzigarriak agortzen ari direla ondorioztatu zuten. ez dago sulfonilurea beta-zelulen aparatuan duen eragina.
Solfonamidarekiko erresistentzia kasu zehatzak aztertzeak tratamenduaren antolaketan hainbat akats garrantzitsu agerian uzten ditu (zantzuak oker zehaztea, drogaren edo haren dosiaren aukera desegokia, dieta urratzea, drogak hartzearen irregulartasunak, etab.). Historia hurbila duten gaixoetan, zauri mentalak, diabetesa konpentsatzeko porrota eragiten duten gaixotasun infekziosoak aurkitzen dira. Nabarmentzekoa da, halaber, drogarekiko erresistentzia garatzearekin batera, dosia handitzea edo beste bat indartsuago batekin ordezkatzea, eraginkorra izan ohi dela. Zenbait ikertzailek uste dute sulfonilurea drogekiko bigarren mailako intentsibotasuna diabetearen progresioaren ondorioz konpentsazio eskasa dela eta (V. Baranov, 1977. Sulfonamidarekiko erresistentziaren garapena saihesteko edo, gutxienez, atzeratzeko, zenbait arau ikusi behar dira). (ikus 149. or.).
1970-1971 urteetan Unibertsitateko diabetesa taldeko 12 ikertzailek AEBetako sulfanyl amidoterapiaren beste konplikazioen berri ematen dute. Datu horiek oraindik herrialde desberdinetako diabetologoek eztabaidatu eta komentatzen dituzte. Ikertzaile estatubatuarren lanetan, tolbutamidarekin tratatutako gaixoak bihotzeko gaixotasun koronarioengatik hiltzen zirela frogatu zen maiz antiabetetiko gisa dieta batekin batera intsulina edo plazeboa jaso zuten pertsonek baino. Egileek kategorikoki ondorioztatu zuten sulfonilurea prestaketak gora egin zuela
diabetesa duten gaixoen hilkortasuna sistema kardiobaskularraren kalteengatik.
Material hauen azterketa sakonagoak ikerketan agerian utzi zituen hain akats metodologiko garrantzitsuak, endokrinologo gehienek emaitzek eta ondorioek mesfidantza eragin baitzuten. Lehenik eta behin, gaitzesgarria da paziente guztiei tolbutamidaren dosi bera ematea. 1,5 g. Tolbutamida larritasun desberdineko diabetesa duten pazienteak tratatzeko erabili zen, mugako eta glukosako tolerantzia normaleko proben parametroekin tratatzeko. Egileek ez dute karbohidratoen eta lipidoen metabolizazioaren normalizaziorik lortu, eta hori da terapia antidiabetikoak arrakasta izan dezakeen eta onuragarria izan dezakeen angiopatia diabetikoaren bilakaeran. Hainbat erregimen terapeutikok sistema kardiobaskularraren egoeran duten eragina alderatu daiteke paziente bakoitzari diabetesa konpentsatzeko modu fidagarria eta egonkorra ematean. Konparatutako gaixoen multzoa osatuz, egileek gizonen eta emakumeen HIHrako predisposizioaren aldeak alde batera utzi zituzten, ez zuten arrisku-faktoreen presentzia kontuan hartu, intsulina preskribatutako dosi berean, etab.
Etxeko egileen lanetan frogatu zen diabetesa konpentsatzea ez dela funtsezkoa patologia baskularraren garapenerako, gaixoak azukrea gutxitzen duen terapia jasotzen duen edozein dela ere.Nahaste metabolikoen kalte-ordaina ematen bada, orduan sulfanilamide terapia eta intsulina tratamenduarekin angiopatia diabetikoaren maiztasunean ez dira desberdintasunak antzeman. Ez dago arrazoirik bihotzeko gaixotasun koronarioen progresioaz hitz egiteko, diabetes mellitusaren sulfanilamidoterapiaren konplikazio gisa.
Sulffonilurea serieko gaur egun azukrea gutxitzen duten sendagaien artean, I eta II belaunaldiak bereizten dira. Lehen belaunaldiko sulfanilamidak 1955az geroztik erabiltzen hasi ziren; haien dosi eraginkorrak decigrametan kalkulatzen dira. Hauek dira tolbutamida, karbamida eta klorpropamida. P belaunaldiko prestaketak sintetizatu ziren gero; 1966. urteaz geroztik erabiltzen dira. Eraginkorragoak dira eta ez dira hain toxikoak. Glibenclamide, glurenorm, predian hainbat miligramo edo hamarnaka miligramoko dosietan preskribatzen dira (9. taula).
Butamida - 1 ”1- (para-metilbenzenesulfonil) -M'-n-butilurea jarduera hipogluzemiko gutxien duen droga da, baina, gainera, sulfonamides I belaunaldien artean toxikotasun txikiena du. guztiz
9. Taula 1/2 ordu 1 ondoren ekintza hasi zen gehien erabiltzen diren sulfa drogen ezaugarri farmakoterapeutikoak
Gehienezko ekintza, h
Ekintzaren iraupena, h
Eguneko gehienezko dosia
Eraginaren adierazpen osorako baldintzak
Mantentze dosia, g
Butamida, diabetodoa, gehienez
lipol, orabet, orinaza,
Oberben, Rastinon, lodi-
isoral, inbentarioa, isoral,
garrasi, garrasi, talenton
antibacterian ekintzarik gabea. Xurgapen azkarra dela eta, eragin hipogluzemikoa sortzen hasten da 1 ordu eman ondoren, eragin handiena 5. eta 7. orduen artean, paziente batzuetan, 4. eta 8. ordu artean. Ekintzaren iraupena: 12 ordu baino gehiago ez. URSSn 0,5 eta 0,25 g pilulatan ekoizten da (50 comprimitutako paketeetan).
V. G. Baranovek (1977) butamida erabiltzeko bi eskema gomendatzen du egunean 2 aldiz izendatzea otorduak baino ordubete lehenago 10-12 orduko tartearekin (goizez eta arratsaldez). Hasierako dosi bakarra estandarra da - 1 g (egunero 2 g). Dosia handitzeak ez du sendagaiaren eragina areagotzen, baina albo-ondorioak izateko arriskua areagotzen du. Normalean, tratamenduaren lehen astean jada glikemia eta glukosuria murriztuz antzematen da, baina posible da azkenean azukrea gutxitzeko efektua 2-3 astetan bakarrik ebaluatzea. Normoglicemia eta aglucosuria aldi horren ostean lortzen badira, iluntzeko dosia 0,5 g murrizten da, eta beste 2-3 asteren buruan, dosia erdira eta goizera arte murrizten da. Beharrezkoa bada (baldintza hipogluzemikoen agerpena), mantentze dosia are txikiagoa izan daiteke (goizean 0,5 g eta 0,25 g iluntzean edo 0,25 g egunean 2 aldiz).
Diabetiko gehienek jotzen dute arrazionala dela butamidarekin tratamendua hasteko 0,5 g egunean 2-3 aldiz jan ondoren. Dosi hori gutxi bada, egun batzuetan handitu egin daiteke, 2,0-2,5 g / eguneko eta 3 g / eguneraino. 10-14 egun igaro ondoren, dosia pixkanaka murrizten da. Mantentze-dosia 0,25 g eta 1 g bitartekoa izan daiteke, batzuetan 1,5 g arte.
NIDDM duen gaixo bat intsulina terapiatik sulfanilamide terapiara transferitzerakoan, suposatzen da intsulina butamidarekin ordezkatzea erabatekoa dela, ideala denetik gertu dagoen gorputz pisua duten pertsonen kasuan, bere dosia 20-30 pieza baino handiagoa ez bada, gutxi gorabehera 0,5-1 behar dira intsulinaren 10 pieza ordezkatzeko. g butamida. Hobe da droga pixkanaka aldatzea. Butamida aurreko intsulina dosiaren atzeko planoan preskribatuta dago eta, horren eraginkortasuna ziurtatuz, intsulina dosia 6-10 UI / egunean murrizten da.
Ziklamida - N- (na / ”a-metilbenzenesulfonil) - N 1 -ziklohexilurea. Ezaugarri farmakodinamiko eta farmakokinetikoen araberako botika butamidatik gertu dago, baina zertxobait aktiboagoa da. 1,5 g / egunean gainditzen ez diren dosietan erabiltzen da. Tratamendu-erregimenak butamidarentzat berdinak dira. URSSn 0,25 g pilulatan ekoizten da, 20 pilulatako pakete batean.
Chlocyclamide - 1 ' l/ g— h eman ondoren, gehienez 2-4 ordu. Ekintzaren iraupena batez beste 24 ordu ingurukoa da, batzuetan luzeagoa (horrekin batera baldintza hipogluzemikoak metatzeko eta garatzeko aukera lotzen da), beste batzuetan gutxiago (hiperglicemia gauez eta hurrengo eguneko goizean gertatzen da).
Droga egunean 1 aldiz hartzen da, gosaldu baino lehen, gutxiagotan
gosaldu ondoren. Hasierako dosia 0,25 edo 0,5 g, glikemia mailaren arabera.Denbora labur batez, dosia 0,75 g-ra igo daiteke, baina gero 2 dositan banatzen da - gosarian eta bazkalorduan. Gehieneko efektua tratamendua hasi eta 2-3 astera aurkitzen da batzuetan, eta dosia mantentze-lanera murrizten da (0,125 g-tik 0,5 g-ra).
Klorpropamidaren gorputzetik ezabatzea azkartzen bada, hau da, azkenean azukrea gutxitzeko efektua nabarmen ahultzen bada, orduan drogaren ingesta arratsaldeko butamido edo bubarban sarrerarekin konbinatzen da. Klorpropamidarekiko sentsibilitate handiarekin, konpentsazio dosia 0,25 g baino handiagoa ez denean, 1. belaunaldiko droga aktibo gutxiago hartzera jo dezakezu. Orokorrean, klorpropamida onena da butamida, ziklamida eta bukarbanarekiko erresistentzia primarioa edo sekundarioa lortzeko.
Klorpropamida, lehen aipatutako eragileen antzera, intsulina prestakin eta biguanidoekin batera erabil daiteke. Intsulina terapia klorpropamidarekin ordezkatuz, gutxi gorabehera 0,25 g klorpropamida 20 intsulina unitateren baliokidea dela suposatzen da.
Klorpropamida URSSen dago eskuragarri 0,25 g pilulatan, 20 pilulatan.
Maninil - 1 ^ -SH2- (5-Kloro-2-metoxibenzamido) etil fenilsulfonil> -M'-ziklohexilurea. Droga II belaunaldikoa da. Erabileraren adierazleetako bat lehenengo belaunaldiko drogen aurkako eta bigarren mailako erresistentzia da.
Administrazioa hasi eta ordubete lehenago jokatzen hasten da, gehienezko efektua 4 eta 8 ordu artean dago. Mannilola eguneroko jarduna duen droga dela uste da, hain zuzen ere, itxuraz, azukrea gutxitzeko efektuaren iraupena -18-20 ordu baino zertxobait txikiagoa da eta autore indibidualen ideien arabera, ez da 12 ordu baino gehiagokoa.
Maninil goizean hartzen da, gosaldu eta berehala, egunero 1/2 eta 1 pilularekin hasita. Eragina nahikoa ez denez, dosia 1 gehitzen da 5-7 egunetik behin/2 pilulak. Gehieneko dosia 3 pilulak dira (15 mg / eguneko). Eguneroko dosia, 10 mg baino handiagoa ez bada, 1 edo 2 (goizez eta arratsaldez) dosietan hartu daiteke. 15 mg bada, orduan beti hartzen da zatikian (gosarian eta afarian edo bazkarian).
Manilarekin monoterapiarik ez badu kalte ordaina ematen, batzuetan biguanidoekin edo intsulina prestaketekin konbinatzen da:
Maninil GDR-en ekoizten da 0,005 g pilulatan, 120 pilulatan bildutako paketeetan.
Predian - 1-metil-4-fenilssfonfonil (3) perhydropentane (c) pirrolil-21-urea. Duela gutxi praktika klinikoan sartu da droga bat. II belaunaldiaren sulfonilurea deribatuaren azukrea murrizteko efektua hemostasiaren eragin aktiboa eta konbinatzen du. Plaka-plaketek agregatzeko gaitasuna murrizten dute, eta, beraz, plaketetako hemostasiaren jarduera eta mikroemokagulazio intravaskular kronikoaren larritasuna murrizten dira. Azken hauek garrantzi handia ematen diete bai diabetesa duten mikroirkulazioen nahasteari dagokionez, bai angiopatia diabetikoaren geneari. Horrez gain, badago predianek fibrinolisia aktibatzen dutela. Uste da drogak berak efektu hipogluzemikoa egiten duela eta efektu basoprotektiboa metabolitoetako batekin lotzen dela.
Predian administrazioa hasi eta ordubete lehenago hasten da. Gehieneko efektua 4 eta 8 ordu artean antzematen da. Ekintzaren iraupena 20 ordu baino zertxobait txikiagoa da. Eragina angio-babesa 3 hilabeteko tratamenduaren ondoren agertzen da eta are argiago 6-12 hilabeteren ondoren.
Predianarekin tratamendua gosarian zehar U2 pilulak hartzen hasten da. Dosia pixkanaka 2-3ra handitzen da, gehienez 4 pilulatan. Eguneroko dosia 2etan banatzen da, maizago 3 dositan (adibidez, 2 tabletan gosarian, 1 tabletan afarian).
Dosi gehikuntza gehiago izateak ez du azukrea gutxitzeko efektua areagotzen.
Predianak aldi berean efektu hipogluzemikoa eta angioprotektiboa izateko duen gaitasuna berezia denez, diabetesa tratatzeko beste leku batzuen artean, sulfonylurea deribatuen artean ez dago oso argi.
Droga SFRY-n (dia-mikron deiturikoa - Frantzian) eskuragarri dago 80 mg pilulatan, 60 pilula pakete bakoitzeko.
Glurenorm - 1-ziklohexil-3-para-2- (3,4-dihidro-7-metoxi-4,4-dimetil-1,3-dioxo-2 (1H) -isoquinolil) etil! fenil sulfonil urea. 2. belaunaldiko sulfonilurea sendagaia. Beste sulfanilamida prestakinengandik desberdina da metabolitoen% 5 soilik giltzurrunak gorputzetik kanporatzen dituelako. Gehienak (% 95) gibeleak behazunetan isuri eta hesteetan kanporatzen dituzte eta, ondorioz, glurenorma aukeratzen da.
lesio diabetikoarekin edo giltzurruneko gaixotasun konkomitanteekin.
Azukrea gutxitzeko efektua 1 ordutan hasten da, gehienez 2-3 ordutan iristen da droga hartu ondoren eta 10 ordu inguru irauten du.Gomendatzen da Glenrenorm janaria egunean 1 - 3 aldiz. Hasi tratamendua goizean 1/2 pilularekin, beharrezkoa izanez gero, pixkanaka dosia handitu, 1/2 tableta gehituz. Eguneroko dosia 11 / 2-2 pilulak dira eta ez dira 90 mt baino gehiago izan behar.
Glurenormeko 4 pilulak epe laburrean administratzea onartzen da.
SFRYn eskuragarri dago 30 mg pilulatan, 30 pilulatan.
Minidiab N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) etilbenzenesulfonil-g4'-ziklohexilurea da. Droga II belaunaldia da, hesteetan azkar eta erabat xurgatu. Azukrea jaisteko eragina 1/2 - 1 h hartu ondoren, gehienezko ekintza - 4-8 ordu ondoren, ekintza iraupena - 24 ordu
Zenbait autorek minidiabarekin tratamendua goizeko 1/2 pilularekin hastea gomendatzen dute eta, ondoren, dosia pixkanaka handitzea. Beste batzuek hasierako dosia errezetatzen dute hasierako glikemiaren arabera (2,5-10 mg / eguneko). Gehienez 4 pilulatan eguneko gehienezko dosia onartzen da - 2,5-15 mg. Drogaren eragina 2 aste barru agertzen da. Efektu hipogluzemikoaren arabera, minidiab glibenklamidarekin konparatzen da.
Italian ekoizten da 0,005 g pilulatan, 50 pilulatan.
Diabetes kasuek, batez ere azukreak gutxitzen dituzten sulfamilamidekiko erresistentea da eta bigarren mailako intsentsibilitatea garatzeko aukera ere adierazten dute Sulfonilureekin tratamendu eraginkorra posible da ondorengo baldintzak zorrotz betez.
1. Sulfanilamide terapia erabil daiteke haren zantzuen eta kontraindikazioen kontabilitate zorrotzarekin. Horrek diabetesa motaren egiaztapena eta ikastaro klinikoa ebaluatzeaz gain, batera dauden gaixotasunen, giltzurruneko eta gibeleko egoera funtzionala eta abar aztertzea ere aipatzen du.
2. Presio sulfanilamidak pazienteari lehenbailehen, medikua dieta-terapiaren eraginkortasunik ez dagoela ziurtatu bezain laster. Aspaldikoa ez den
dietak zuzendutako hipergluzemiak sulfonamide terapia arrakasta izateko aukerak murrizten ditu.
3. diabetes mellitus duten gaixoek batzuetan uste dute sulfanilamide terapiak dieta zorrotz bat jarraitzeko beharra desagerrarazten duela, pentsatuz dieta akatsek karbohidratoen metabolismoan duten efektu negatiboa erraz ken daitekeela Uy-1 droga gehigarriarekin. Erabat gezurra da: dieta kaotikoarekin, sulfonilurea deribatuekin diabetearen kalte-ordaina ezin da egonkorra eta etengabea.
4. Sulfanilamideen gehieneko azukrea gutxitzeko efektua atzeratu egin daiteke, beraz, gaixoak sendagai jakin baten aurrean duen sentsibilitateari edo erresistentziari buruzko azken erabakia hartu behar da administrazioa hasi baino 2 aste lehenago. Tratamendu bat lehenago onartzeari uko egitea, bere eraginkortasunari buruz (praktikan maiz gertatzen den moduan) ondorio goiztiarretan oinarrituta, ez da irrazionala.
5. Gaixo guztiek diabetesarentzako kalte-ordain osoa lortu behar dute. Ez da inolaz ere kontutan izan behar traba metabolikoen azpimentsazioekin, askotan anbulatorioetan egiten den bezala. Edozein sulfonilurea prestatzeko monoterapiak ez badu konpentsazio osoa ematen, berehala hipogluzemian efektu biziagoak dituzten beste batzuk berehala probatu beharko lirateke.
Droga horien eraginik eza drogen erregimen konbinatuen (sulfonamidak eta biguanidoak, sulfonamidak eta intsulina) trantsizioaren adierazgarria da.
Prozedura bera gomendatzen da sulfonamideen bigarren mailako erresistentzia garatzeko, hala ere, horrelako pazienteek intsulina terapiara joateko gogorik ez dutenez, askotan ez da eraginkorra izaten sendoa urtetan izaten jarraitzen duten bitartean. Denbora gutxian deskonpensatzeko egoeran (hipergetemia nahiko baxua bada ere), ordaintzen dute angiopatia diabetikoaren progresio bizkorrarekin. Kontuan izan behar da pazienteek intsulina injekzioetara transferitzeak denbora jakin batzuetan sulfonamideekiko sentikortasuna berreskuratzea ahalbidetzen duela.
Diabetesarentzako kalte-ordain fidagarria 30-40 unitate baino altuagoak ez diren intsulina dosiak erabiliz lor daiteke 3—4 hilabeteetan sulfonamida terapiara itzultzen saiatu zaitezke.
Guanidinaren deribatuen efektu hipogluzemikoa ezaguna zen Watanabe intsulinaren aurkikuntzaren aurretik, 1918. Hala ere, diabetearen mellitusaren tratamendurako erabiltzeko saiakerak ez dira eraginkorrak izan diguanideen serieko drogak (sintin A eta B) erabilitako toxikotasun handiagatik. 1957. urteaz geroztik, fenetil biguanidoa lehenengo aldiz sintetizatu zenean, gero dimetil biguanidoa eta butil biguanida, droga talde hau praktika klinikoan sartu zen hasi zen.
Biguanideen ekintza mekanismoa ez dago guztiz argi. Biguanidoek, sulfonilurearen deribatuak bezala, hipogluzemiak efektu hipogluzemikoa dutela egiaztatu zen gorputzean intsulina endogeno edo exogenoak daudenean soilik. Hala ere, sulfonamidak ez bezala, pankreako beta-zelulen aparatua ez da haien ekintza aplikatzeko puntua: ez dute intsulinaren sekrezioa eta askapena eragiten.
Biguanideek intsulinaren ekintza indartzen dute, muskulu-zelulen mintzaren iragazkortasuna handituz glukosa lortzeko, zeluletara garraiatzea erraztuz, intsulinaren presentziaren arabera. Digestioko biguanideek glukosa xurgatzeko inhibizioa eta lipolisi estimulazioa direla eta, pankrearen bidez intsulina gehiegi ekoizteko beharra gutxitzen da. Ondorioz, NIDDM gaixoaren obesoaren hasierako hiperinsulinemia murrizten da. Era berean, uharteetako zelulen intsulina sintetizatzeko eta intsulina askatzeko jardueraren gutxitzeak areagotzen du intsulina errezeptoreei lotzen zaien arren, hartzaileen kopurua nabarmen handitzen da sulfanilamidoterapian M. I. Balabolkin et al., 1983. Beste ikerlarien arabera, biguanides ehun periferikoetan intsulina hartzaileen kopurua handitzea, intsulinemia maila aldatu gabe Trischitta et al., 1983. Lord et al-ek erakutsi duen moduan. (1983), metforminaren eraginpean, intsulinarengatik afinitate txikia duten hartzaileen kopurua bakarrik handitzen da.
Biguanideek glukosaren oxidazioa inhibitzen dute eta glicolisi anaerobikoa estimulatzen dute. Horrek ehunetan eta odolean azido piruvikotik eta batez ere azido laktikoaz gehitzen da. Aldi berean, giboneogenesia gibelean eta giharretan inhibitzen da, gainera, datu batzuen arabera,
Fenetilbiguanido ugarik glukosa-produkzioa inhibitzen dute batez ere alaninatik eta azido glutamikotik eta laktatatik eta piruvatoaren eratorritako dimetilbiguanidoek. Biguanideek gibearen glukogenizazioa sustatzen dute, glukogenolisia murrizten dute eta gantz hepatozitoen infiltrazioa ekiditen dute.
Biguanidoen efektu hipogluzemikoa gauzatzerakoan nolabaiteko garrantzia glukosaren xurgapena inhibitzeko duten gaitasunagatik, baita hesteetako aminoazidoek eta gantz-azidoek ere.
Biguanidoek koipearen metabolismoan duten eragina, intsulinaren gaineko eraginak ezberdina da. Lipogenesia inhibitzen dute, gantz-azido esterifikatuen kolesterola, kolesterola, trigliceridoak eta beta-lipoproteinak sintesiaren beherakadarekin.Biguanidoen efektu antilipidogenikoa zuzeneko efektu lipolitikoarekin konbinatzen dela uste da. Garrantzitsua da, honekin batera, biguanideek propietate anorexigenikoak izatea.
Efektu antilipidogenoak eta lipolitikoak konbinatzea hesteetako glukosa eta gantz-azidoen xurgapena kentzearekin, diabetesa arina duten gaixoen hiperinsulinemia gutxitzearekin, baita apetitoa gutxitzea ere. Biguanideek gorputzaren pisua murrizten laguntzen dute, ehun periferikoek intsulinarekiko duten sentsibilitatea berreskuratzen.
Biguanideek proteinen metabolismoaren anabolizazioari buruz jarduten dute, aminoazidoak zeluletara garraiatzea eta horien proteinen sintesia intsulinaren eraginpean sustatzea.
Biguanidoterapiaren beste efektu onuragarrien artean, fibrinolisi aktibazioa nabarmentzekoa da; lipido diabetikoen metabolismoaren nahasteetan eragina duen normalizazioarekin batera, aterosklerosia, bihotzeko gaixotasuna duten pertsonetan bereziki garrantzitsua da.
Interesgarria da biguanideek azukrea gutxitzeko gaitasuna agertzea diabetesa duten gaixoetan, eta pertsona osasuntsuetan glukemia gutxitzen dute gosea luzearekin.
Biguanidoterapiarako adierazpenak. Biguanidoak NIDDM tratatzeko erabiltzen dira, bai monoterapia gisa bai sulfonamidekin eta intsulina prestaketekin konbinatuta.
Nola Biguanidoen ekintza-mekanismoak aurkeztuta, azukrea gutxitzeko efektuarekin logikoa da NIDDMarekin pankrearen kontserbazio-funtzioarekin kontserbatzea kalkulatzea, batez ere diabetesa obesitatearekin konbinatzen denean monoterapiarako adierazpen zuzena
biguanides obesitateetan (% 120 ideal edo gehiagoko gorputz pisua) NIDDM moderatua da ketoacidosi joerarik gabe. Biguanideek ere diabetes mellitus arina preskribatzen dute, batez ere dieta terapiak hiperlipidemia ezabatzen ez badu. Zenbait autorek glukosa-tolerantzia urritasuna duten biguanidoak (diabetea latza, terminologia zaharraren arabera) erabiltzen dute helduengan eta haurrengan, horrela posible dela uste dute Vasyukova EA, Kasatkina EP, 1975, Baatov V., Kasatkina EP, 1975, Baatov V. G. , 1977 Hala ere, A. Efimov et al., 1983ko beste ikerlarien ikuspuntutik, gai honetan biguanideekin tratatzeak ez du abantaila konbentzigarria dietoterapian. Iritzi hau partekatzen dugu.
Biguanidoak erabiltzeko hurrengo adierazpena primarioa edo bigarren mailako sulfonamideen erresistentziaren garapena da, baita sulfonilurea prestakinekiko intolerantzia ere.
Sulfanilamidekin eta intsulina prestaketekin konbinatuta, biguanidoak monoterapia moduan baino sarriago erabiltzen dira. Sulfanilamidoak biguanidoei (edo alderantziz) NIDDM duten gaixoei gehitzen zaizkie, talde bateko edo besteko drogak dituzten monoterapiak ez badu konpentsaziorik ematen edo oso dosi altuak behar badira. Konbinazio terapiak horrelako kasuetan bigarren mailako efektuak eragiten ez dituzten dosi txikiagoetara mugatzea ahalbidetzen du. Intsulina menpekoa ez den diabetean biguanidoak, sulfanilamidak eta intsulina konbinatzeko, ikus or. 160
Biguanides erabat contraindicated jatorri diabetikoaren ketoakidosi, koma eta precomatose baldintzak, haurdunaldia eta edoskitzea, infekzio akutuak eta gaixotasun infekzioso eta hanturazko kronikoak areagotzea, gaixotasun kirurgiko akutuak.
Gibelean handitu ahala, biguanidoak preskribatu daitezke hepatostatosi diabetikoaren adierazpena bada.Gibearen gaixotasun distrofiko eta infekzioso-alergikoekin, biguanidoek hepatikoen parenchymaren efektu toxikoak posible dira, gibeleko errubioaren excretorio funtzioan aldaketak agerian baitira (zenbaitetan gibeleko azterketen kronikoetan). Hepatitis iraunkorra kontu handiz erabiltzen da, eta hepatitis aktibo kronikoetan hobe da preskribatzea
Zuzeneko efektu toxikoak giltzurrunetan eta hezur-muinaren funtzio hematopoietikoan, deribatuetan ez bezala
Biguanide sulfonilureek ez dute.Hala ere, giltzurruneko gaixotasunetan filtrazio glomerularra murriztu eta bereziki toxina nitrogenatuak eta anemia larriak atxikitzea eragiten dute, laktakidemia garatzeko arriskuarekin kontraindikatuta daude (ikus azpian). Azido laktikoa garatzeko mehatxua beste baldintza patologiko batzuetan biguanidoak erabiltzeko debekua dago: sistema kardiobaskularreko gaixotasunak, zirkulazio-porrota sistemikoa edo organoaren hipoxia ekar dezake (miokardioko infartua, angina pectoris, zirkulazio-arazo larriak beheko muturretako ontzietan klausulazio sindromea eta trofikoa) larruazaleko aldaketak), arnas gaixotasun akutua edo kronikoa duten arnas gaixotasunak. Arrazoi berdinak direla eta, ez da gomendatzen biguanidoak ematea 60 urte baino zaharragoak diren pazienteei, lan fisiko handia egiten duten pertsonei alkohola edatea. Hainbat droga ezagutzen dira, eta horien erabilera, biguanidoekin tratatzen denean, akidosi laktikoaren joera larriagotzen da. Hauek dira salicilatoak, antihistaminak, barbiturriak, fruktosa, teturamoak.
Bigarren mailako efektuak eta konplikazioak. Biguanidoen albo-efektu ohikoena dispepsia da, normalean ahoan metalezko zaporearekin hasten baita, astindua eta mina. sabelean Aurrera egin dezake eta gaiztoak behin eta berriz errepikatuz, beherakoa, astenia. Dispepsia gastrointestinala sendagaia eten ondoren gertatzen da eta, ondoren, normalean dosi txikiagoarekin tratamendua jarraitzea edo eguneroko dosia 2-3 dosi banatzea da.
Biguanidoak ez dira droga oso alergenikoak, baina larruazaleko erreakzioak posible dira. Biguanidoekin tratatzeko hipoglicemia oso arraroa da, normalean, sulfonamidekin edo intsulina prestaketekin konbinatzen direnean.
NIDDM duten gaixo obesoen monoterapia handiekin, eta aldi berean energia baxuko dieta jasotzen dutenak, ketoacidosia gerta daiteke, normalean hipergluzemia garrantzitsurik gabe. Hil egiten da gosetearen ketosi deiturikoa, lipolisi biziarekin eta elikagaietan karbohidrato faltarekin lotua. Kasu honetan, dietetan karbohidratoak dituzten elikagaien gehikuntzak acetonuria ezabatzen du. Intsulina aldi berean biguanidoak jasotzen dituen paziente batean ketoakidosia hautematen bada, hau da intsulina dosi nahikorik ez duen seinale. Biguanidoak baliogabetuz eta zatiketaz administratutako dosiak handituz
intsulina sinplea, nahitaezko konpentsazio metabolikoa lortzeko eta ketosiaren erabateko ezabapena lortzeko beharrezkoa da.
Epe luzerako biguanidoterapiaren konplikazio bakanen artean, bi2 bitamina eta azido folikoa gerta daitezkeen hesteetako xurgapenaren ondorioz
Biguanidoak erabiltzearen konplikaziorik zoragarriena eta arriskutsuena odol eta ehunetan azido laktiko gehiegizko metaketa eta akidoi laktikoaren garapena da. Walker, Lintinek 1959. urtean deskribatu zuen lehenik. Zirkunstantzia honek biguanidoen erabilera mugatzen du, ikertzaile askok beren xedea gero eta gehiago mugatzera behartuz.
Acidosi laktikoaren irudi klinikoak ez du sintoma patognomonikorik, diagnostiko goiztiarra zaila da eta odolean azido laktikoen edukiaren azterketa laborategia behar du. Zoritxarrez, erakunde mediku arraroek soilik dute eskuragarri. Kasu larrietan, egoera horrek koma laktakidemikoa sor dezake (ikus 7. kapitulua)% 50eko hilkortasunarekin.
Dekompensazio diabetikoa laktato serumaren gehikuntzarekin batera doa. G. G. Baranov eta E. G. Gasparyan-en (1984) datuen arabera, azido laktikoaren kontzentrazioak estatistikoki nabarmen gainditzen du araua, odol azukre mailan 8,25 mmol / l-tik gorakoa izateaz gain, gluzemia handitu egiten baita, laktakidemia are gehiago handitzen da. Karbohidratoen metabolismoaren kalte-ordaina berreskuratzean, laktatoaren edukia normalizatu egiten da. Hala ere, GF Limanskaya et al.(1985) glikemia eta glukosuria egokiak dituzten gaixoen erdietan laktatoaren eduki handiagoa aurkitu zuten. Glukolisi anaerobikoa biguanidoekin estimulatzeak intsulina gabeziaren kasuan azido laktikoaren gehiegizko metaketa arriskua areagotzen du.Fenformina da bereziena, baina neurri txikiagoan butilbiguanida eta batez ere dimetilbiguanida. Biguanidoak bereziki arriskutsuak dira diabetesa hezkuntza patologikoarekin batera laktatoaren erabilera areagotzen laguntzen duten beste baldintza patologiko batzuekin konbinatuta.
Azido laktikoaren gehiegizko metaketa arriskua dela eta, G. Baranov eta E. G. Gasparyan-ek (1984) monuanoterapia monoterapiarako zantzuak mugatzen dituzte diabetesa arina eta latza duten kasuetarako, eta diabetesa moderatua duten arren, beharrezkotzat jotzen da biguanidoak sulfonilurea drogekin konbinatzea. Gainera, eskatu
diabetesa deskonpentsatua dutenean, barazki glikemia 8,25 mmol / L baino txikiagoa denean bakarrik justifikatu dira. Maila hori gainditzen badu, komenigarria da kalte-ordainak lortzea beste erregimen bat erabiliz eta orduan bakarrik biguanidoekin ordezkatu edo biguanidoak gehitu edo sulfa gehitu.
nilamidak edo intsulina.
Biguanide prestaketak. Gaur egun, bi taldeko biguanidoak erabiltzen dira, egitura kimiko desberdinak (10. taula). Lehen taldeko fenetilbiguanidaren (fenforminaren, dibotinaren sinonimoak) drogak lehenago erabilitako botikak, frogatu duenez, biguanidoen artean laktatoaren eraketa suspertzeko gaitasun handiena du. Azken urteotan erabilera kendu egin da.
Glibutidoa (1-Butil Biguanuro Hidrokloruroa). Medikuaren ekintzaren agerpena 1 / 2-1 ordu eman ondoren, hipogluzemiaren efektu eraginkorraren iraupena 6-8 ordukoa da, eguneroko dosia 2 edo 3 dositan banatzen da. Bigarren mailako efektuak saihesteko, hasi tratamendua goizean 1 tabletekin edo 2 pilularekin gosaldu eta afal ondoren. Glibutidoa otordu baten bukaeran edo bazkal ostean hartu behar da, urarekin garbitu, ziztatu gabe pilulak egin gabe. Zenbait autorek otorduak baino 30-40 minutu lehenago agintzen dute efektu anorexigenikoa hobetzeko. Glicemia eta glukosuria kontrolpean, glibutido dosia 1 tableta handitzen da 3-4 egunetik behin. Denbora laburrean gehienezko dosia 5-6 pilulak dira. Drogaren eraginkortasuna modu fidagarrian ebaluatu daiteke erabilera hasi eta 10-14 egunera. Mantentze-dosia ez da 2-3 tableta baino handiagoa izan behar. Diabetesa konpentsatzeko nahikoa ez bada, beste dosi-erregimen batera aldatu beharko litzateke (biguanidoak sulfanilamidekin ordezkatzea edo biak konbinatzea). Intsulina adebitarekin konbinatuta, azken dosia 1-2 pilula da.
Beste tratamendu erregimen batek hasieratik 2-3 pilulak izendatzea dakar. Ahal izanez gero, dosia gutxitu egiten da.
Glibutidoa URSSn ekoizten da eta bere adebit analogikoa Hungarian ekoizten da, 0,05 g, 50 comprimitu pakete batean.
Buformin retard (silubin retard sinonimoa) 1-butylbiguanide klorhidratoaren prestaketa luzea da. Ekintzaren agerpena 2-3 orduren ondoren, 14-16 orduko iraupena, horrekin lotuta, drogak agindutako 1 pilulak 1-2 aldiz egunean. Azukrea gutxitzeko efektuaren iraupena sendagaiaren xurgapen motelak ematen du
hesteetan. Askapen iraunkorreko biguanidoak dispepsia eragin ohi dute eta pazienteek tolerantzia handiagoa dute jardute laburreko sendagaiek baino.
Droga GDR-n eskuragarri dago 0,17 g pilulatan, 50 pilulatan.
Glyph Ormin - 1,1-Dimethyl Biguanide Hydrochloride. Ekintza hasi zen Ug-1 h-ren bidez, administrazioa ondoren, iraupena 6-8 ordu. Tratamendua goizeko 1-2 pilularekin dosi bakarrarekin hasten da otorduan zehar edo berehala. Etorkizunean, dosia egunean 2-3 aldiz pilatzen da pixkanaka egunean. Eragin hipogluzemiko osoa 10-14 egunetan agerikoa da. Mantenimendu dosia 1-2 pilulak egunean 2-3 aldiz.
URSSn 0,25 g pilulatan ekoizten da, 50 pilulatako pakete batean.
Dformin retard - 1,1-Dimethylbiguanide hydrochloride. Butilbigua-nida luzeko sendagaiekin gertatzen den bezala, efektu hipogluzemikoa 2-3 ordu igaro ondoren hasten da eta 14-16 ordu irauten du administrazioa ondoren. Hasi tratamendua goizeko 1 pilularekin, otorduekin edo ondoren. Behar izanez gero, handitu dosia 1 tableta bakoitzeko 3—4 eguneko. Denbora gutxian agindutako gehieneko dosia, 3-4 pilulak. Mantentze dosia - 1 tableta (goizean) edo 2 gosarian eta afarian. Botikaren eraginkortasuna 10-14 egun igaro ondoren ebaluatzen da.
Diformin retardarekin intsulina prestaketekin konbinatuta, bere eguneroko dosia 1-2 pilulak da. Gaixoak 40 pieza intsulina edo gutxiago jasotzen badu, orduan dosia lehen egunetik gutxitzen hasten da 2-4 pieza egunero. 40 piezatik gorako intsulina dosi batekin, diformin retard izendatzearekin batera, bere dosia 1 / 3-1 / 2 murrizten da berehala, eta, gero, posible bada, 2-4 PIECES murrizten jarraitzen du beste egunero Perelygin A. A. et al., 1984.
Finlandian 0,5 g pilulatan ekoizten da, 100 pilulatan.
Intsulina terapia zorrotz definitutako zantzuetarako agindua dago. Zenbait kasutan, intsulina prestaketekin tratamendurako aldi baterako transferentzia bati buruz ari gara, eta ondoren, aurreko erregimenaren itzulera, beste batzuetan - intsulina monoterapia iraunkorra edo sendagaien konbinazioa agintzen da
intsulina ahozko agente hipogluzemikoekin. Intsulina terapiarekin, NIDDM duten pazienteei buruzko dieta gomendio eta murrizketa guztiak garrantzitsuak dira.
Argibideak. Intsulina izendatzeko absolutua eta premiazkoa da, IDDMarekin gertatzen den bezala, ketoacidosi diabetikoa, ketoacidemia, hiper-rosmolar eta hiperaktaktidemia precoma eta koma garatzea dira. Intsulina preskribatuta dago diabetesa duten haurdun dauden emakume guztientzat, nahiz eta intsulina behar duten oso txikia izan, baita edoskitze aldian ere.
Intsulinaren tratamenduari buelta eman behar zaio ahozko hipogluzemiak gaixoarentzat kontraindikatuta daudenean: hauen alergiak, gibelean eta giltzurruneko kalte larriak, baldintza zitopenikoak. Intsulina terapia aukera da, halaber, diabetearen konplikazio baskular larriak: III. Erretinopatia, nefroangiopatia giltzurruneko funtzioarekin, neuropatia periferiko larriarekin, beheko gorputz arterien aterki esklerotikoarekin, larruazaleko aldaketa trofikoekin eta gangrena mehatxuarekin.
Intsulinarekiko tratamendurako aldi baterako trantsizioa komenigarria da gaixotasun febril akutuen kasuan (gripea, pneumonia akutua, elikagaien toxikosi, etab.), Infekzio fokal kronikoa areagotzea (pielonefritisa, kolekistitisa, etab.), Beharrezkoa izanez gero, esku-hartze kirurgikoa (ikus azpian). Batzuetan, beharrezkoa da intsulina preskribatzea aldi baterako infekzioak ez diren gaixotasun akutuengatik (miokardioko infartua, istripu zerebrobaskular akutua) diabetesa deskonpensatzea eragiten badute.
Intsulina terapia sulfonamidarekiko erresistentzia primarioa duten pazienteentzat adierazita dago, NIDDM Boden, 1985 diagnostikatu berri duten pertsonen% 15-20 osatzen dutenak, baldin eta sulfonilureak biguanidoekin ordezkatzea eraginkorra ez bada. Sulfonilurearen eratorriekiko intentsitate primarioari buruzko epaia egin baino lehen, pazienteek dieta gomendioak betetzen dituztela ziurtatu behar da, baita diabetesa deskonpentsatzen duen arrazoirik egon ezean (pielonefritis latenteak, otitis media kroniko supuratiboa, sinusitisa, etab.) Ere.
Arestian esan bezala, sulfonilurea prestaketekin denbora jakin batez tratatu dituzten pazienteetan, haientzako bigarren mailako erresistentzia garatzen da.
Gaixo horien tratamenduan, sulfanilamidekiko sentikortasuna gutxitzen den heinean, beharrezkoa da drogak etengabe ordezkatzea azukrea gutxitzeko jarduera aktiboagoekin, sulfanilamidak konbinatuz biguanidoekin. Dieta terapian arrazionalak diren bitartean sulfonamideen gehienezko dosia (edo beraien konbinazio biguanidoekin) batera infekziorik gabe eta bestelako eragin estresagarriei esker, diabetesa konpentsazio osoa ematen bada, pazienteari intsulina aginduko zaio.Egoera horretan, okerra izango litzateke ahozko agenteak etetea, batez ere ondorio larriak dituzten intsulina dosi altuak behar dituzten gizentasun gehiegizkoetan. Zenbait gaixoetan, diabetesa konpentsatzeko beharrezko gutxieneko intsulina dosia gehitu behar zitzaion aurreko droga-erregimenari. Ikerketa bereziek frogatu dutenez, horrelako kasuetan, odolean intsulina eta C-peptido basalaren maila normala da, baina uharteko pankrea aparatuko beta zelulen erreserba ahalmena murriztu egiten da. Gaixo hauei NIDDM Balabolkin M. I., 1986.-ren "intsulina behar den azpimota" deritzo.
Ezin esan bigarren sulfanilamarekiko erresistentzia itxuraz heterogeneoa denik. Zenbait kasutan, intsulina gabezia handitzean oinarritzen da. Gaixo horietan odolean C-peptidoaren edukiaren beherakada progresiboa da, uharteetako azaleko antigenoen antigenoak eta zitoplasma zehazten dira, gaixotasunak IDDMaren ezaugarri batzuk hartzen ditu. Horrelakoetan, medikuak sulfonamidak duen azukrea gutxitzeko efektua galtzen badu, intsulina prestaketekin ordezkatu beharko lirateke. Rendell, 1983, Hsieh et al., Egile modernoek gomendatzen dute, ahozko intsulina hipogluzemiko terapia ordezkatzerakoan, odolean dagoen C-peptidoaren edukia bideratu behar dela. Intsulina terapia moduak IDDMrentzat berdinak dira.
ANGIOPATIA DIABETIKOEN TRATAMENDUA
Angiopatia diabetikoen tratamenduan eta prebentzioan garrantzitsuena diabetesa mellitus-aren konpentsazio egonkorra da, edozein motatakoa dela ere. Lehenik eta behin, dieta egokia eskatzen du, indibidualki indibidualizatua. Intsulina prestatzeko hautaketa zentzuzkoa ezinbestekoa da IDDMentzat.
intsulina ekintza laburrekoa. NIDDM kasuetan, dietarekin eta ariketa fiskalarekin kalte-ordaina lortzea ezinezkoa denean, ahozko bigarren belaunaldiko azukrea jaisteko drogak erabiltzea gomendatzen da. Biguanidoen erabilerak zantzu zorrotzagoak izan beharko lituzke, acidosis laktikoa izateko aukera izateagatik.
Dispensarioen behaketan garrantzi handia du autokontrolean dauden gaixoen prestakuntza egokiak. Lehenik eta behin, hau da dietoterapia arrazionala duten gaixoen prestakuntza, energia kostuak eta tratamendua kontuan hartuta intsulina eta ahozko hipogluzemiako sendagaiekin. Dieta orekatuaren neurgailuak erabil ditzakezu, bereziki V. I. Vorobyov-en "arrazoi" kalkulagailua, printzipio linealean oinarrituta, elikagaien energia eta osaera kimikoa kalkulatzeko. Dieta arrazional baten kontzeptua gaixorik ez ezik, bere familiako kideak ere izan beharko luke. Etxean, pazienteak gernu eta odolean glukosa (glukotestua) zehazteko adierazle zerrendak erabiltzen ditu. Gaixoak sendagilearen preskripzio guztiak jarraitu behar ditu, intsulina behar bezala doitu eta administratzeko gai izan behar du, eta ondo jabetu behar du bere eragin maximoa nolakoa den, hipogluzemia diabetikoentzako angiopatien arrisku faktore garrantzitsua izan dadin.
Garrantzia handia du gorputzaren pisuaren normalizazioak. Hau da, diabetes mellitus-aren konpentsazioa lortzen eta, beraz, diabetiko angiopatiak prebenitzen.
Hipertentsio arterialaren eginkizuna diabetiko angiopatien arrisku faktore gisa frogatu da. Horregatik, hipertentsio arteriala kontrolatzea da angiopatien diabetesa tratatzeko eta prebenitzeko ezinbesteko baldintzetako bat.
Gaixo diabetikoek ez dute erretzen, erretzeak angiopatien garapen eta progresioan laguntzen baitu. Nolabait haiekin nolabaiteko lana egin beharko litzateke norabide horretan.
Haurdunaldiak erretinopatia eta angionifropatia aurrera egitea eragin dezake. Diabetesa duten emakumeei haurdunaldiari aurre egin behar zaio.
Oin diabetikoaren prebentzioan faktore garrantzitsua da larruazaleko higiene iraunkorra.Oinetako eguneroko garbiketa ur epelarekin eta xaboi neutroarekin sartu behar da, eta ondoren garbitu, batez ere larruazaleko tolesturetan eta iltze-oheetan. Gaixoei debekatuta dago oinutsik ibiltzea. Garrantzitsua da lesioak ekiditeko, nahiz eta txikienak izan, oinetako bigun erosoak eramatea: onartezina da iodoaren tintura, potasio-permanganatoaren soluzio kontzentratua erabiltzea, igeltsu keratolitikoak medikuaren baimen berezirik gabe. Iltzeak garbitu ondoren bakarrik moztu ditzakezu, mozketak eta zauriak saihestu, erredurak eta izozteak saihestu, ez erabili berogailu beroak, ez erabili objektu zorrotzik azpiunguetako espazioak garbitzeko, iltzeen iltzeak, oinetako hanturazko eta bestelako lesioen tratamendu puntuala egiteko;
Lesioak izanez gero, berehala medikua kontsultatu, ez hartu arto eta artoen auto-tratamenduan.
Angiopatia diabetikoen prebentzioan funtsezkoa da gaixotasun infekziosoen eta batera dauden gaixotasunen tratamendua, diabetesa deskonpensatzen laguntzen dutenak.
Gaixoen jarraipen prozesuan, plaketen eta globulu gorrien agregazioen adierazleak kontrolatu behar dira, angiopatia diabetikoen garapenarekin lotura zuzena dutenak.
Angiopatia diabetikoen tratamenduan, angioprotektoreak (etanmsilato, dicinone, dobesilate, doxium, trental, divascan, parmidin, prodectin), esteroide anabolikoak (nerobol, retabolil, methandrostenolone, silabolesterolibemia), hipofolesterolibemak azido nikotinikoa (nicoshpan, betetzea, teonikol), bitaminak (ascorutina, B bitaminak, retinola), baita belar sendagarriak ere (gamelu arantza - lagohilus, eleutherococcus, blueberry hostoak, ortigaina).
Droga hauekin tratamendua, EEBBko Medikuntza Zientzien Akademiaren IEEiHG-ren esperientziak erakusten duen moduan, nahiko eraginkorra da angiopatia diabetikoen adierazpen kliniko askoren aurka. Hala ere, nagusiki diabetesa konpentsatzeko baldintzetan egin beharko litzateke. Erabilera ahalbidetzen du fondo oftalmoskopikoko irudian hobekuntza bat lortzeaz gain (edema murriztea, hemorragia,
exudates), baina, halaber, ikusmen-zehaztasuna handituz Mazowieckiy A. G., 1983, 1984. Hala ere, droga horien erabilera epe luzerako, noski eta arretaz kontrolatu beharko litzateke. Ugaritzen ez den erretinopatia diabetikoa erretinako edemarekin edo exsudazio gogorra eta azkar aurrera egiten bada, fotokagulaziorako zantzuak pentsa ditzakegu.
Erretinopatia proliferatiboa eta preproliferatiboa dutenekin, fotokagulazioa modu zabalagoan erabiltzen da eta, ikerlari batzuen arabera, ia tratamendu metodo eraginkor bakarra da. Laser fotokagulaziorako adierazpenak (normalean argon edo xenon laser bat erabiltzen da): 1) neovaskularizazio moderatua edo larria disc optikoan, 2) neovaskularizazio moderatua edo larria erretinako beste atal batzuekin lotutako preretinal hemorragia edo hauts hemorragiarekin, 3) vascularization moderatua nerbio optikoko diska birikoa edo preretinal hemorragia duten. Hala ere, laser fotokagulazioa erretinopatia diabetikoaren progresioa atzeratu behar denean ere egin daiteke, normalean erretinopatia preproliferatiboa dagoen unean. Hala ere, zenbait kasutan, bere ezarpena lehenagoko faseetan ere komenigarria da. Laser fotokagulaziorako beharrezko baldintza fluoreszentzia angiografia da, eta horri esker, erretinan nahaste baskularrak, haien lokalizazioa eta larritasuna zehaztea da. Erretinaren fluoreszentzia angiografiak erretinaren baskularizazio goiztiarra ezartzen du eta horrela laser fotokagulaziorako zantzuak zehazten dira.
Azken urteetako laser tekniken artean, Esperance, 1978ko fotokagulazio panretinala, eta fotokagulazio lokal edo fokala ere maizago erabili izan dira.Erabilitako laserraren bi motek erretina-pigmentuen epitelioaren mailan erretinak eragiten dituzte eta erretinaren eta bere mintza koroidalaren zati bat suntsitzen dute. Hasieran, erretze-gunea puntu zuria dirudi, aste batzuk geroago pigmentatu egiten da. Gehienetan, odol-hodien alderantzizko garapena eta erretinari odol-hornidura hobetzea gertatzen dira. Fotorreagulazioaren bigarren mailako efektuak panretinal teknika aplikatzean, ikusmen-eremuetan gutxitzea eta gaueko ikuspegiaren beherakada dira fotorrezeptore periferikoen suntsipenaren ondorioz. Eragin horiek ez dira hain nabarmenak argon laser bat erabiltzen denean.
Hemorragia eta erretinako desmuntatzeetan, breaktomia erabili da azken urteotan, hau da, gorputz bortitza kendu eta sodio kloruroaren soluzio isotonikoarekin ordezkatzea da. Breaktomiarentzako adierazpenak bistako gorputzaren hodeiak dira bi begietako hemorragiaren ondorioz, gorputz bortitza laburtzea begi batean hemorragia begi bistan akutasun txikia dela eta bestean, erretinaren urruntzea erretinaren eremu makularra maiz errepikatzen da. Horrelako eragiketen esperientziak ikusmen-zehaztasuna handitzeko aukera erakusten du, baina beharrezkoa da epe luzeko emaitzak aztertzea.
Angionifropatia diabetikoaren tratamendua diabetesa konpentsazioan oinarritzen da batez ere. Garrantzitsua da nepropatia diabetikoaren fase guztietan kalte konpentsazio iraunkorra mantentzea. Etapa nefrotikoak intsulinarekiko sentikortasun handiagoarekin lotutako ezaugarriak ditu. Odol glukosa gutxitzen da, intsulina beharra gutxitzen da. Giltzurruneko intsulina suntsitzearen ondorioz gibelean glukosa eratzeko prozesuak gutxitu dira. Lehen aldiz karbohidratoen metabolismoaren hobekuntza hori Zubrod-ek (Zubrod-Dan fenomenoa) deskribatu zuen. Aldi berean, Zubrod-Dan fenomenoarekin diabetesa duten gaixoen tratamenduan, intsulina ez da erabat kendu behar. Horrelako kasuetan, intsulina zatikietan preskribatzen da, normalean ekintza motzeko sendagaia.
Nefropatia diabetikoaren tratamenduaren osagai garrantzitsua dieta da. Lehenago, ohikoa izan zen nefropatia diabetikoa duten gaixoen dietan proteina edukia mugatzea, elikagaien balio energetikoa mantenduz. Horregatik, diabetologo amerikarrek uste zuten beharrezkoa zela bere edukia 30-50 g / eguneko murriztea. Aldi berean, gomendatu zen fluidoa sartzea 1200-1500 ml / egunera mugatzea. Proteinen murrizketak oinarria du proteina 1 g bihurtzeak 0,3 g handitzen duela odol urearen edukia. Heldu batek urearen metabolismoaren oinarrizko maila mantendu dezake eta odolean duen kontzentrazioa 0,3 da. g / (kg-eguneko), hau da, 21 g dagokio 70 kg-ko pisua duen pertsona bati. Hala ere, proteinuria etengabea duten proteinen galerak hipoalbuminemia eta proteinen gabezia eragiten du, eta anemia nabarmenagoa ere aurkitzen da. Ildo horretan, proteinen murrizketa hartu behar da kontuan
arretaz. Proteinen murrizketa ez da beharrezkoa odol-urea 25 mmol / L (% 150 mg) baino handiagoa ez bada. Kontuan izan behar da proteina sodio kloruroarekin gaixoaren gorputzean sartzen dela ere. Nefropatia diabetikoaren aurreko eta nefrotikoen faseetan gaixoen dietan eguneko sodio kloruroa 2 g baino gehiago egon behar ez denez, proteinen murrizketak gatzaren murrizketa ere suposatzen du. Edemaren tratamendua gatza eta proteina mugatuz ez ezik, diuretikoak erabiliz egiten da (furosemida, azido etakrilikorako prestakinak, brinaldix). Diuretiko dosi handiak oso gutxitan erabiltzen dira, edema erresistenteekin soilik. Gernuan sodioaren uztapena saluretikoen eraginkortasunaren eta beren dosiaren zuzenketa posiblearen adierazle izan daiteke.Furosemida normalean 40 mg 2-3 aldiz bi aldiz eguneko 500 mg 2 aldiz egunean edema erresistentearekin gernuan sodioaren excretion kontrolpean kontrolatzen da. Askotan drogak aldatu behar dituzu. Diuretikoekin batera, sendabelarren infusioak eta dekozioak erabiltzen dira (hartza, iparraldeko fruituak, lore-zuloa, ortosifona, hosto-hostoak). Lespinephril sendagaia erabiltzeko ere baliagarria da, capitate lesdesa landare landare baten zurtoin eta hostoetatik lortutakoa eta injekziorako alkohol konponbide bat edo injekzio liofilizatua. Efektu diuretikoa ematen du eta, gainera, azotemia murrizten du.
Hipertentsio arterialaren tratamendua antihipertentsio oso aktiboak diren sendagaiak erabiliz egiten da. Hipertentsioaren tratamendua 95 mm Hg-ko hipertentsio diastolikorako adierazita dago. Art. eta sistolikoa 160tik gorakoa mm Hg. Art.
Era berean, gomendagarria da angioprotektoreak erabiltzea (trental, prodektikoak, dicinone, doxium). Zenbait kasutan, kreatinina eta hondar nitrogenoa hobetzen dituzte, proteinuria murrizten dute. Nefropatia diabetikoa duten gaixoek, batez ere fase nefrotikoen eta nefrotikoen garaian, bihotz gutxiegitasuna garatzen dute askotan, eta, beraz, beharrezkoa da glukosido kardiakoak erabiltzea.
Anemia izanez gero, burdina, odol transfusioa edo globulu gorriak prestatzen dira. Kasu guztietan, baliagarria da bitaminak errezetatzea.
Nefropatia diabetikoaren tratamendua oso egokia izan behar du eta medikuak gaixoaren egoera ondo ulertu behar du.
Ahozko hipogluzemien erabilera (glurenorma izan ezik, hesteetan kanporatzen da)
goitizena) bere aurkako metaketa eta hipogluzemia larriak garatzeko aukera dela eta kontraindikatuta dago.
Tratamendu porrotaren eta giltzurruneko porrotaren kasuan, pazienteek dialisi peritoneala izaten dute. Nefropatia diabetikoa duten gaixoentzako giltzurrunak transplantatzea zailtasun garrantzitsuak ditu. Transplanteratutako giltzurrunak dituzten gaixoen batez besteko bizi-itxaropena aldatu egiten da, atzerriko hainbat klinikaren arabera, 6 eta 30 hilabetetik. Hala ere, dialisi eta transplantearen metodoen garapenak aurrera jarraitzen du eta arrakasta lortzeko itxaropena ematen du.
Sintomei buruz
Gaixotasuna hobeto ulertzeko gaiaren inguruan, sintoma guztiak identifikatzen dira. Horrek aukera ematen du fase goiztiarrean gaixotasun bat gelditzeaz gain, bereziki diabetes mellitus-a, baita bere izaera hobeto ulertzea ere. Orduan, zeintzuk dira 1 motako diabetearen sintoma nagusiak, intsulinarekiko mendekotasunean desagertzen direnak eta aguakateak lagunduko du?
Seinale hauek ondokoak dira:
- ahoan lehortea eta egarria,
- poliuria esanguratsua eta gorputzaren indizea gutxitzea,
- ahultasuna eta lan egiteko gaitasuna gutxitzea,
- jateko gogoa
- azkura azalean eta perineoan, eta horrek ez du aguakateak salbatuko.
Batzuek ere piodermia eta furunkulosia bezalako sintomak kexatzen dituzte. Buruko mina, lo-nahasteak, suminkortasun maila handia, bihotzaren eremuko mina eta zekor muskuluak maiz antzematen dira. Immunitatearen jaitsieragatik eta infekzioei aurre egiteko gaitasuna dela eta, diabetiko mota horrek askotan tuberkulosia, giltzurrunetako hanturazko gaixotasunak eta erlazionatutako bideak garatzen ditu. Pielitisaz eta pielonefritaz ari gara. Egoera hori glukosa proportzio handiagoa agertzen da odolean eta gernuan, aitzitik, glukosuria.
Diabetesa, intsulinaren menpe dagoena identifikatuta, pankreako beta zelula asko ezin dira leheneratu.
Hauek dira aurkeztutako gaixotasunaren sintomak, 1 motako diabetesa dagoeneko garatu dela adierazten dutenak.
Intsulinaren menpeko diabetes mellitusaren kausak eta ezaugarriak
Artikulazioak tratatzeko, gure irakurleek ondo erabili dute DiabeNot. Produktu honen ospea ikusita, zure arreta eskaintzea erabaki genuen.
Nahiz eta batzuetan intsulina prestakinak 2 motako diabetesa duten pazienteei aginduta egon, medikuek tradizionalki 1 motako diabetesa intsulina menpekotzat hartu dute, gorputzean gaixotasun horrek intsulina ekoizten uzten baitu. Intsulinaren menpeko diabetesa duten diagnostikatutako pertsonen pankreasan, ez da ia proteina hormona hori ekoizteko zelularik geratzen.
2 motako diabetes mellitus diagnostikatzeak esan nahi du pankreak intsulina sortzen duela, baina bai behar baino txikiagoa dela, bai gorputzeko zelulek hormonaren kopuru normala ez dutela. 2. motako diabetesa duen metabolismoa dieta batek eta behar bezala hautatutako jarduera fisikoak soilik laguntzen dute eta intsulina ez da beharrezkoa horrelako pazienteentzat. Hori dela eta, 2. motako diabetesa intsulina ez den diabetesa mellitus dela uste da. Intsulina errezetatu behar baduzu, diabetesa 2 intsulina menpeko bihurtu dela diote. Baina hori ez da gertatzen paziente guztietan.
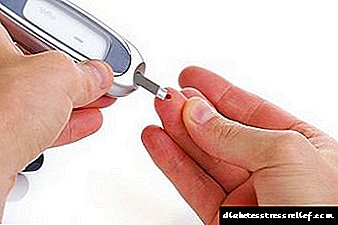
1 motako diabetesa azkar garatzen da, normalean haurtzaroan edo nerabeetan; beraz, beste izen bat "gaztea" da. Pankrea gaixoarekin bakarrik sendatu dezakezu, baina horrelako eragiketen ondorioz jendeak bere bizitza osoa hartu behar du immunitatea ezabatzeko. Intsulina injekzioaren administrazioak osasunean eragin txikiagoa du eta intsulina terapia egokiarekin, 1 motako diabetesa duten diabetikoek pertsona osasuntsuek bizimodu bera ekar dezakete.
Artropatia konplikazio gisa
Diabetesaren artropatia gaixoaren gorputzean gertatzen da azpiko patologiaren forma oso larriekin, maiz konplikazioen agerpena 25-30 urte bitarteko gaztetan gertatzen da. Diabetesaren tratamendu sistematikoa izan ezean, artropatia diabetikoa gaixoen gorputzean garatu daiteke azpian dagoen patologiaren ondoren 5-8 urte baino ez.
Karbohidratoen metabolismoaren narriadurarekin, hau da, diabetesa lagun dezakeena, gorputzeko sistema askoren disfuntzioak hasten dira, hezurrak eta gihar neuromuskularrak barne. Hezur-patologia garatzen hasten da, acidosis eta gizakiaren gorputzetik kaltzio-gatz-produkzioa hobetzeko prozesua.
Artropatia diabetesa oso modu larrien konplikazio gisa gertatzen dela kontuan hartuta, konplikazioaren tratamendu osoa endokrinologo batek zorrotz kontrolatu beharko luke. Prozedura terapeutikoak nahitaez barne hartzen ditu bai intsulina terapia bai antiinflamatorioen erabilera.
Arrazoiei buruz
Ez da hain interesgarria eta garrantzizkoa intsulina menpekotasuna duen gaixotasun baten diabetikoen garapena. Hasteko, predisposizio genetikoa nabarmentzen da. Hau da lehen ordenako faktorea, hau da, zentzu askotan, funtsezkoa da. Era berean, gaixotasun mota horren eraketak ingurumen faktore ugarien eragina du.
Eragina erabakigarria izan ohi dute predisposizio genetiko urrunena dutenetan ere, hormonarekiko mendekotasuna erabat agerian dagoela. Gainera, zenbait sintomek adierazten dute arazo infekziosoak eta birikoak probokatzeko faktoreak izan daitezkeela.
Haurretan 1 motako diabetesa eratzeko probabilitatea, gaitz hau ahaidetasun maila lehen mailako familiako kideren bateko beste norbaitetan identifikatzen denean,% 5 eta% 10 baino ez da. Gurasoetan intsulinaren menpeko diabetesa egoteak haurrengan intsulinaren menpeko diabetesa detektatzeko aukera are handiagoa da.
Horrela, segurua da zelula beta batek kutsatu dezakeen birusa kasu askotan ingurugiroan eragiten duen faktorea dela esatea. Infekzio horiek gaixotasunaren sorrera eragin dezakete, bi modu hauetan:
- pankreasko irletako suntsiketa aktiboaren eta hanturaren emaitza da,
- oro har erantzun immunologikoak ahultzen direlako.
Horrela, ezinbestekoa da sortzen diren sintoma guztiei arreta ematea gaixotasun mota hau ahalik eta azkarren aurre egiteko.
Gaixotasuna modu geldoan egon ondoren, isleta motako zelulen antigorputz espezifikoak agertzea odol-glukosa-ratioa adierazitako arautik gorakoa ez den aldian aldaketen sintoma goiztiarrena izan beharko litzateke.
Horren ondoren, hurrengo fasea hasten da. Metabolismoari dagokionez aldaketa bakarra azukre-tolerantziaren jaitsiera nabarmena izan beharko litzateke, baina odolean glukosaren estomak urdaila hutsarekin duen erlazioa ezin hobea da oraindik.
Hurrengoan - hirugarren etapan - hipergluzemia larria sortzen da urdaila huts batean, baina ketosia oraindik ez da ikusi.
Ikuspegi medikotik begiratuta, adierazpen horiek intsulina ez den menpeko diabetes mellitusaren ebidentzia dira. Egoera estresgarrietan denbora jakin bat igaro ondoren, hormona intsulinaren eta ketoacidosi zehatzen menpekotasuna egon daiteke. Diabetes mellitus duten paziente gehienetan intsulina eta obesitatea menpekotasunik gabe, gaixotasunaren gaixotasun autoimmune istripu bat osa daiteke. Aldi berean, antigorputzek sekrezio urraketa izaten dute, beta zelulak fisikoki kaltetu aurretik. Gaixotasuna jada agerikoa denez, intsulina ekoizten duten zelulen kopuru garrantzitsua suntsituta dago dagoeneko.
Horrela, gutxienez hiru fase bereiz daitezke, eta horrek adierazten du intsulinarekiko mendekotasuna sortzen dela. Garrantzitsua da kontuan hartzea egoera askotan hori modu desberdinetan gertatzen dela eta, beraz, ezinezkoa dela faktore eta manifestazioekiko% 100eko mendekotasuna identifikatzea.
Intsulina terapiaren inguruan
Tratamendu metodo bakarra eta eraginkorrena kasu honetan intsulina terapia kontsideratu beharko litzateke, beraien arau espezifikoak ere baditu. Lehenik eta behin, eguneko beharra kaloria kalitatearen arabera zehaztu behar duzu. Gorputz-pisuaren arabera egiten da, eta, horren barruan, karbohidratoak, gantzak eta proteinak behar den erlazioa kalkulatzen da. Dieta espezifiko bat garatzen ari da, helduen elikagaien eta elikaduraren esparruan baliokideen sistema kontuan hartuta, kalitatearen beraren kantitatearen arteko erlazioa murriztu beharko da.
Gaixoaren tratamenduan dietaren zeregina gaitz motaren araberakoa da.
Beraz, diabetesa duten eta intsulina dutenentzat, kaloria banatu behar da hipogluzemiak prebenitzeko.
Hormona 1 motako diabetesa izan duten guztiek behar dute, baina intsulina estandarra sartuta ere, arazoak izango dira egun osoan odol glukosa erlazioa mantentzea.
Intsulina terapiako erregimen hauek garatu dira:
- estandarra,
- larruazalaren azpian injekzio ugari
- intsulina etengabeko infusioa azalaren azpian.
Intsulina mota desberdinak ere badaude, iraupen maila desberdinak dituztenak: esposizio bizkorra, esposizioaren batez besteko iraupena, are luzeagoa. Garrantzitsua da plano fisikoan jarduera luzea egin aurretik, hormonaren dosia murriztea.
Momentuz, praktikak erakusten duen moduan, diabetikoen gehiengoak gai du bere independentzia kontrolatzeko intsulinari dagokionez. Bere burua injektatzen dute, egoera konpontzen. Horrela, espezialistak hormona-maila izendatzeko eta aldizkako jarraipenetan soilik hartzen du parte. Hala ere, zenbait kasutan, pertsona batek ezin du hau bakarrik egin, laguntza osagarria behar da.
Diabetesarekiko intsulinarekiko menpekotasuna (lehen gaixotasun mota) irtenbide azkarrena eta kualifikatuena behar duen arazo larria baino ez da. Ildo horretatik, fenomeno hori sortzen duten sintoma guztiez gogoratu behar duzu eta gogoratu hormona-menpekotasuna sortzeko eta garatzeko katalizatzaile izango diren hainbat faktore egon daitezkeela.
Nola ez galdu diabetearen sintomak
1. motako diabetesa haurren edo nerabeen artean lehenengoz agertzen denean, gaixotasunaren sintomak ez dira erraz hartzen. Adibidez, udako beroan, guraso guztiek ez dute arreta haurra etengabe egarri izatean. Gehiegizko nekea eta ikusmen urritasuna, batez ere 2. mailara eta batxilergoko ikasleen artean, karga handitu eta pisu galera hormonal doikuntzari, gehiegizko lanari eta abarrei egozten zaizkie.
1 motako diabetearen agerpenaren sintoma kezkagarriak oharkabean igarotzen badira, pertsona batzuetan gaixotasunaren seinale bat-bateko ketoacidosia da. Hasieran intoxikazioen antza du: goragalea, gorakoa, batzuetan sabeleko mina dago. Elikadura intoxikazioak ez bezala, ketoakidosisarekin lo egiteko joera du edo kontzientzia nahasten du. Bere sintoma nagusia azetonaren arnasa da. Ketoakidosia 2. motako diabetean ere gerta daiteke, baina gaixoek eta haien senideek badakite nola gertatzen den hori. 1 motako diabetearen lehen adierazpenarekin, ustekabea izan daiteke eta hori askoz arriskutsuagoa da.
Intsulina terapiaren esanahia eta printzipioak
Intsulina terapiaren printzipioak oso sinpleak dira. Pertsona osasuntsu batean, bazkariaren ostean pankreasak intsulina beharrezko ematen dio odolari, zelulek glukosa odoletik xurgatzen dute eta haren maila jaitsi egiten da. 1 motako diabetesa eta 2 motako diabetesa duten pertsonetan, mekanismo hau hautsi egiten da, nahiz eta hainbat arrazoirengatik, eta eskuz simulatu behar den. Hormonaren dosi egokia aukeratzeko, jakin behar da zenbat produkturekin lortzen dugun karbohidratoak eta zenbat intsulina behar den prozesatzeko.
Elikagaien kaloria edukia ez dago lotuta zenbat karbohidrato dauden, beraz, kaloria kontuan hartu behar da 1 motako edo 2 motako diabetesa gehiegizko pisuarekin batera badago ere. 2 motako intsulina ez duen diabetesa mellitus dutenek ez bezala, 1 motako diabetesa ez da beti beharrezkoa.
Odoleko azukre maila kontrolatuz eta intsulina dosi egokia aukeratuz, diabetiko batek jende osasuntsua bezala jan dezake. Hala ere, jakin beharko luke diabetesa diagnostikatzen duten guztientzako ez dela intsulina erregimen zuzenik. Pertsona desberdinen glukosa maila urteko egun eta orduaren arabera aldatu egiten da, pertsona baten jarduera fisikoaren arabera, tenperatura handituz aldatu daiteke, adibidez hotz batekin.
Horregatik, 1 motako diabetesa duen gaixo orok gai izan behar du bere odolean azukre maila modu independentean zehazteko eta intsulina dosia kalkulatzeko. Intsulina injektatzen ez duten 2 motako diabetesa duten pertsonentzako egunkari automatikoa ere behar da. Behaketa denbora zenbat eta luzeagoa izan, orduan eta errazagoa da pazienteak bere gaixotasunaren ezaugarri guztiak aintzat hartzea. Egunkariak bere dieta, bizimodua kontrolatzen laguntzen die, eta ez galdu intsulina ez den mendeko diabetesa 2. motako intsulina menpeko diabetesa bihur daitekeen unea.
Zein intsulina da hobea?
1 motako diabetesa eta 2 motako diabetesa dutenekin, hiru motako hormona mota erabiltzen dira: gizakia, behia eta txerria (gizakiengandik oso gertu dago). Ezinezkoa da esatea zein den "hobea" eta zein egokia den paziente jakin bati. Intsulinaren terapiaren eraginkortasuna askotan ez dago hormonaren jatorriaren arabera, baizik eta dosi egokiaren arabera. Giza intsulina baino ez da preskribatzen:
- 1 motako diabetesa diagnostikatzen zaien lehen haurrak,
- haurdun,
- porcine eta behi pankreako hormonen aurkako immunitatea duten pertsonak,
- diabetes mellitus konplikatua dutenak.
Intsulinen jardunaren arabera ekintza "laburrak", ertainak eta luzeak dira.Laburrak (Humalog, Actropid, Iletin P Homorap, Insulrap, etab.) Injekzioa hasi eta 15-30 minutura funtzionatzen hasten dira, eta haien eragina 4-6 ordu igaro ondoren amaitzen da, dosiaren arabera. Injekzio bat egiten da bazkari bat baino lehen, eta, gainera, odol azukrea normalaren gainetik igotzen bada. Normalean, 1 motako diabetesa diagnostikatzen duten pertsonek injekzio gehigarrientzako dosier izaten dute.

Ekintza ertaineko intsulinak (Semilong, Semilent MS eta NM) "piztu" dira ordu eta erdi eta bi ordu igaro ondoren, haien ekintza gailurra 4-5 ordu igaro ondoren gertatzen da. Era egokian erabiltzen dira, adibidez, etxean gosaltzen ez dutenak gosaltzen dituztenentzat, baina ez litzaieke inolako injekziorik eman nahi. Adibidez, etxean goizeko zortzietan injekzioa egiten baduzu, orduan eguerdia baino lehen gosaldu behar duzu.
Gogoan izan, hala ere, garaiz jan ez baduzu, odol azukrea asko jaitsiko dela, eta normalean baino gosarian karbohidrato gehiago baldin badaude, igo egingo dela eta intsulina motza "pintu" egin beharko duzula. Beraz, ekintza ertaineko hormona aldi berean etxean jan dezaketenei bakarrik gomendatzen zaie eta produktu horiek nolakoak diren jakingo dute.
Urte luzeko pankrea hormona (Iletin PN, Protofan, Monotard MS eta NM, Lente, Humulin N, Homofan, etab.) 3-4 orduren ondoren hasten dira jokatzen, denbora batez beren odol maila etengabea izaten jarraitzen du eta ekintza osoaren iraupena 14-16 ordukoa da. . 1. motako diabetean, intsulina hauek egunean bi aldiz injektatzen dira zelulek glukosa xurgatu dezaten, gibelak elikagaiak edozein direla ere.
Noiz eta non egin intsulina injekzioak
1 motako diabetesa Intsulina menpeko diabetesa ekintza iraupen desberdineko intsulina konbinazioen bidez konpentsatzen da. Eskema horien guztien helburua pankrea osasuntsu baten funtzionamendua ahalik eta zehatzen imitatzea da. Hori dela eta, gaixoen bizitzaren eta bere eguneroko erregimenaren araberakoak dira, aldi baterako gaixotasunak, adina eta askoz gehiago. Hona hemen elikadura-eskema ohikoena: goizean pankrearen hormona "laburra" eta "luzea" injektatzen dute, afaldu baino lehen "laburra", eta oheratu baino lehen "luzea" baino ez. Erregimena ezberdina izan daiteke: adibidez, goizean eta arratsaldean "luzea" da, eguneko edozein bazkari baino lehenago - laburra ".
1 eta diabetes 2 diabetesa duten intsulina gorputzeko hainbat arlotan administratzen da. Sabeleko sabelean, eskapularen azpian, izterretik kanpoko larruazalean, ipurmasailetan, sorbaldaren gainean jartzen dute. Sabelean injektatzeko, ia bere azalera osoa erabiltzen da. Injekzioak ez dira eremuan soilik egiten sabelaldeko erdialdean (ukitu gabeko larruaren zabalera 3-4 zentimetrokoa da). Beharrezkoa da zulatu, sabelaren eskuin eta ezkerreko aldeak txandakatuz, injekzio puntuen arteko distantzia 4 zentimetrokoa da.
Injekzioa non hartu Intsulina motaren eta odol azukre mailaren araberakoa da, injekzio puntu desberdinetatik abiadura desberdinetan xurgatzen baita. Beraz, "motza" desiragarria da sabelean kolpea hartzea, hemendik oso azkar sartzen baita odolera, eta "luzea" - izterretik edo sorbaldatik, askoz ere astiro xurgatzen baita. Berogailu epeleko injekzio gunean aplikatzen baduzu, "motela" azkarrago xurgatzen da. Hormonaren iraupena ez da aldatuko.
Intsulina-ponpa batek bizitza 1 errazten du 1 motako diabetesa edo 2 motako diabetes mellitusaren diagnostikoa egiten dutenentzat. Unitate elektronikoa, intsulina duen urtegia, hodi bat eta azalaren azpian erantsitako orratz bat osatzen dute. Heldu gaixoek beraiek programatu dezakete; haurrek medikuak ponpa programatzen du. Ponpak intsulina odolari eskaintzen dio etengabe, pankrearen funtzionamendu normala simulatuz.
Nola ikasi diabetearekin bizitzen
Diabetesa, batez ere 1 motako diabetea, maiz ez da gaixotasun bat, bizitzeko modu bat baizik. Zailtasuna izan daiteke helduaroan edo zahartzaroan diabetesa 2 duten pertsonek ohiturak, eguneroko errutina aldatzea edo zenbait elikagai uztea. Haurtzaroan gaixorik daudenek eta odol azukrea etengabe neurtzeko erabiltzen dutenek, XE zenbatu eta kezkagarrienak diren sintomarik txikienei arreta jarri diezaieke diabetesa ez duten pertsonek bezala.
Odolean azukre maila kontrolatuz eta emaitzak grabatuz, pertsona bakoitzak zehaztu ahal izango du adierazle hori altuagoa denean eta baxuagoa denean eta zertan datzan.Adibidez, zenbait emakumetan, goizeko eta sasoiko gorabeheraz gain, hileroko zikloaren egunen arabera aldatu egiten da; beste batzuetan, estresa, lan gehiegizkoa, lo eza, etab. "Salto egin dezake" 1 diabetesaren diagnostikoa duen pertsona bakoitzaren ezaugarriak ezagutzen ditu. Bere gorputzaren eta garaiz lortzen du intsulina dosia handitzea edo txikitzea.
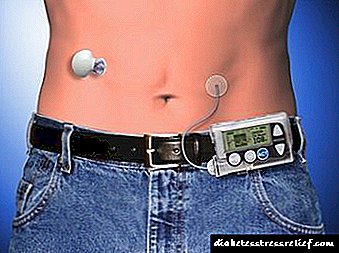
Odol glukosa maila erregulatzeko modu bat jarduera fisikoa dosifikatzen da. Gorputz heziketa apurrak lehen motako intsulina dosia murrizten laguntzen du eta 2. motako diabetesa hobetzeko garatu dutenentzat, injekzioak luzeago egin ditzake eta batzuetan agindutako intsulina terapia bertan behera uzten dute.
Diabetesaren ariketa
Diabetes mellitus jendeak ezagutzen duen gaixotasun "zaharrena" da, baina intsulina artifiziala duela 80 urte inguru agertu zen. Dieta eta ariketa lagungarri izan ziren jendeak odol azukrea jaisten zuen 1 motako diabetean eta 2 motako diabetean intsulina aldiz. Muskuluak kargatzen ditugunean energia gastatzen hasten dira. Baina gorputzak glukosotik ateratzen du! Ebakuntzan, muskuluak atsedenean baino 50-70 aldiz glukosa gehiago xurgatzen dute, beraz, odol azukre maila drogarik gabe jaisten da. Zenbait pertsonak, heziketa fisikoari esker, eguneroko intsulina% 20-30 murrizten dute.
2. motako diabetesa sentsibilitate handiagoa da. Gehiegizko pisua duten pertsonetan, hau da, 1 motako diabetesa eta 2 motako diabetesa duten pazienteetan gertatzen da, odol azukre maila eta hipertentsioa normalizatuko dira 40-45 minutu ariketa egin ondoren. Dosifikatutako hezkuntza fisikoak diabetesa murrizten laguntzen du, gainera, bihotzak eta birikak odol eta oxigenoz elikatzen dituzte ariketa eta entrenatu ontziak.
Entrenamenduak ez du estres handiegia izan behar, eta zer nolako karga baimendu zure medikuarekin. Entrenamendu leuna ere egin daiteke 2 motako diabetesa edo 1 motako diabetes mellitus konplikatua dutenentzat. Egunero ordubete inguru egitea nahikoa da, eta ordubete inguruko entrenamendua, ordu erdiko bi edo 15 minutuko lau atseden fisikoa izango den ala ez, zure erregimenaren, bizimoduaren eta aukeren araberakoa izango da.
Denbora topa dezakezu zeure burua oso lanpetuta bazaude. Denek gimnasia egin dezakete goizez 10 minutuz, gutxienez lan egiteko, ibiltzeko, eskailerak jaisteko igogailurik gabe, eta noizean behin utzi mahaia makurtu eta okertu dadin. Iluntzean, baina ez oheratu aurretik, 20-25 minutu luzeago egitea komeni da.
Diabetesa eta lanbidea
1 motako diabetesa edo 2 ustekabeko diabetesa batzuetan ez die gazteei lanbide bat edo beste aukeratzeko aukera ematen, helduek eta adinekoek bizimodua aldatzen uzten duten bitartean. Ez gutxietsi diabetesa. Baina gaixotasun hau duten gehienentzako bizitza osoa eta karrera profesionala amaitzea ere ez da beharrezkoa!
1 motako diabetesa eta 2 motako diabetesa korapilatsuekin ezin duzu arreta kontzentrazio handiena eskatzen duten lanbideak aukeratu, estres fisiko eta mentalaren aldaketa nabarmena. Gidari, pilotu, zirujau lanbidea ez ezik, garraiatzailea ere lan egiten du. Kontrolatzeko erabiltzen duzun gaixotasunak odol azukrearen jauzia zorrotza eta kontzientzia galtzea eragin dezake. Diabetikoentzako beste arau bat: beti izan behar dute intsulina injektatu, pilulak hartu, ondo jan denboraz, beraz, diabetek ez dute ordu gehiegi eta lanaldia aintzat hartzen, nahiz eta egunean zehar irten eta gaueko txandatan egon behar ez baduzu.
Enpresa-bidaiak ere kontraindikatuta daude: ordutegiak aldatzeak zure ohiko intsulina-dosiak "zuzentzea" eskatzen du (ekialdetik mendebaldera, eguneko luzea). Diabetesaren forma arina izan arren, ezin duzu lurpean lan egin eta "beroa" tailerrean. Eta 1 motako diabetesa edo intsulina menpeko 2 motako diabetea larria bada, etxean bakarrik lan egin dezakezu.
I motako patologia tratatzeko metodoak eta bitartekoak
Lehenengo diabetesa duten pazienteetan gorputzean intsulina falta bada, bizitza osorako erabili behar da injekzio intramuskularrak lortzeko moduan. Hala ere, hormona honen erreserbak berriz ere zelularen metabolismoa oraindik ere narriatuta dago, beraz, patologia horrekin gaixoaren bizimodua aldatu egin beharko litzateke bizitza osorako.
Gaur egungo teknologia handiko munduan, diabetesa duten gaixoak zaintzea errazten ari da. Adibidez, 2016az geroztik, Google sentsoreekin egindako lentilei esker, pazienteak likido lakrimalan glukosa neurtzen lagundu dute. Kasu honetan, horrelako lente batean gehien onartzen den mailaren kasuan, LED bonbilla bereziak dirdira daude, pazienteari intsulina injekzioaren hurrengo denboraren berri emanez. Edo falta den intsulina odolean automatikoki injektatzeko, Suitzako zientzialariek ponpa bat asmatu zuten; horren funtzionaltasunak diabetikoen bizitza nabarmenki sinplifikatzen du.
1 motako diabetes mellitus tratatzeko metodo nagusia intsulina ordezkatzeko terapia da. Onenak karbohidratoen metabolismoa konpentsatzen duten eta, aldi berean, gaixoaren bizi-kalitatea hobetzen duten tratamendu-erregimen bezala kontsideratzen dira. 1 motako patologiaren intsulina terapiaren helburu nagusia gizakiaren intsulina endogenoaren ondorioetara hurbiltzea da. Tratamendu onenaren erregimenak hormona honen sekrezio fisiologikoa gizakiaren gorputzean beta pankreako zelulek erabat imitatzen dutenak dira. Antzeko efektua lortzeko, genetikoki diseinatutako giza intsulina prestakinak erabiltzen dira, epe luzeko sendagaien eta epe laburreko sendagaien konbinazio moduan.
Intsulina terapia intentsiboa drogak administratzeko metodo berritzaile modernoekin konbinatuta, egun osoan gaixoek argi eta garbi jakin dezakete noiz gorputzak intsulina ordezkatzeko sendagai bat edo beste sartu behar duen eta zein forma (motza edo luzea). Normalean, goizeko intsulina luzea egin behar da eta otordu bakoitzaren ondoren, prozesu fisiologikoekin analogiaz, hormonaren dosia sendagaiekin osatu ohi da.
II motako patologiaren tratamenduaren ezaugarriak
2 motako diabetesa tratatzeko faktore garrantzitsuenak dieta eta ariketa dira. Hala ere, hipergluzemia gainditzearen efektuaren iraupena faktore eta botika horien konbinazioari zor zaio soilik. 2. motako diabetearen hasierako faseak metformina drogak erabiltzea dakar, munduko ia herrialde guztietan onartuta daude diabetesa tratatzeko. Gainera, gaixotasunak aurrera egin ahala, medikuek maiz sulfonilurea botikak errezetatzen dizkiete gaixoei, jarduteko funtsezko mekanismoa intsulinaren sekrezioa aktibatzea da. Sulfonilurea prestaketek pankreako beta zelulen azalean kokatutako hartzaileekin lotu daitezke. Horrelako drogekin tratamendua dosi txikiekin hasten da eta astean behin pixkanaka handitzen dira behar terapeutikoak dituztenak. Gaixoengan glukosaren toxikotasun nabarmenarekin, horrelako drogak berehala preskribatzen zaizkie gehienezko dosian, eta gaixotasuna konpentsatzen denean, dosia murrizten da pixkanaka.
2 motako diabetearen hobekuntza progresiboa duten pazienteei agindutako hurrengo sendagaiak glitazonak edo tiazolidinatuak dira, intsulinarekiko erresistentzia murriztu dezakete glukosa garraiatzaile kopurua eta ehunek gaitasuna glukosa erabiltzeko gaitasuna areagotzeaz gain, gantz azidoen kopurua, triglizeridoak odolean inhibitzea eta gibeleko funtzioa inhibitzea. glukosaren erreprodukzioa. Tiazolidinioneko sendagaiek eragin onuragarria dute 2 motako diabetesa duten gaixoen egoera orokorrean.
Gainerako talde horiez gain, gaixotasun hau tratatzeko orduan, espezialistek droga talde hauek erabiltzen dituzte:
- glinides,
- alpha glucosidase inhibitzaileak
- inkretinomimetiki,
- dipeptidyl peptidase-IV inhibitzaileak.
Eragile hipogluzemikoek ez dute beti laguntzen esparru egokian glicemia maila mantentzeko arazoa konpontzen. Bigarren motako diabetesa lortzeko konbinazio terapia onena frogatu da. Bertan, intsulina ordezkatzeko sendagaiekin batera ahoko sendagai hipogluzemikoek gaixotasunaren lehen 6 urteetan erabiltzen direnean, konplikazio larriak sortzea ekiditen dute. Hipogluzemiaren kontrolik altuena intsulina terapiara zelulak beta egonkortzearekin batera gertatzen denean ikus daiteke.
Medikuen behaketen arabera, bigarren diabetesa motako agente hipogluzemikoen eraginkortasunarekin, intsulina terapia erabiltzen hasi behar duzu berehala. Horrela, posible da azukrea gutxitzen duten sendagaien dosi altuek eragindako bigarren mailako efektu gehienak neutralizatzea eta odol glukosa murriztea.
2 motako diabetes mellitus monoterapia garaian zelulen beta jarduera gutxitu dela eta, lehenago edo beranduago, gaixotasun bat jasaten duten gaixo guztiek konbinazio tratamendura pasatzen dute. Metformina eta sulfonilurea edo exenatidoa eta sulfonilurea erabiltzen dituzten konbinazioen tratamendu erregimenak dira eraginkorrenak. Hala ere, gaur egun konbinazio onena metformina eta intsulina konposatu gisa ezagutzen da. Kasu honetan, sendagaien gutxieneko dosiek bigarren mailako efektuak agertzea ekiditen dute, tratamendu konbinatuaren plusa ere bada.
Haurdunaldian terapiaren ezaugarriak
Egunero munduan gero eta gehiago dira haurdun dauden diabetesa duten gaixoak. Diabetes mellitus gestazionala glukosaren intolerantziaren egoera patologikoa da eta, ondorioz, odol azukrearen maila igotzen da, emakumea lehenengo eta behin gertatzen da gestazio garaian. Normalean baldintza hau bere kabuz alde egiten da erditu ondoren. Sintomak agertzeko aldian tratamendua egiteko, gomendagarria da bizimodua aldatzea, dieta bat atxikitzea eta beharrezko jarduera fisikoari denbora gehiago ematea. Haurdun dauden emakume batzuek ahozko antidiabetikoen preskripzioak dira, bereziki glibenklamida eta metformina, alternatiba direnak eta haurdunaldian erabiltzeko homologatuak dira intsulinarekin batera glukosa-maila kontrolatzeko.
Diabetesa duten haurdunaldian beharrezkoa da glukemia modu independentean kontrolatzen ikastea, modu egokian zuzentzeko. Gehienetan, dieta nahiko nahikoa da. Dietoterapiaren printzipioek, kasu honetan, eguneroko dietaren haustura% 35-40 karbohidratoak,% 35-40 gantzak eta% 20-25 proteinak dituzten elikagaietan hautsi nahi dute. Gehiegizko pisua egonez gero, elikagaien balio kalorikoak ez du gainditu behar 25 kilokaloriako muga gorputzeko pisu bakoitzeko, eta pisu normala izanik, kiloko 30-35 kilokaloriaren barruan egon beharko luke. Kasu honetan, kaloria-edukia gutxitu behar da leunki, inor gogorrik gabe.
Ez dira onartzen gozokiak (erraz digeritzen diren karbohidratoak) haurdunaren menuan diabetesa izateko, kontsumitzen diren gantzak murriztu egiten dira eta zuntz eta proteina kopurua gorputz pisu bakoitzeko gramo eta erdi batera handitzen da.
Dieta terapian zehar glicemia mailan dagoen dinamika positiborik ezean, pazienteei intsulina terapia agindua ematen zaie, arretako medikuak etengabe zenbatzen eta doitzen duen neurrian.
Nola jaitsi azukrea etxean
Etxean zure odol glukosa jaisteko hainbat arau daude. Inportatutako glukometro bat erosi behar da, egiaztatu zehaztasuna eta etengabe neurtu azukrea egun osoan zehar nola jokatzen den zehazteko. Gaixoen odolean glukosa-maila zer ordutatik altuena den, tratamendua, dieta eta jarduera fisiko onargarria dira.
Gogoratu behar da kontsumitzen den janari karbohidratoen maila zenbat eta txikiagoa izan, orduan eta eraginkorragoa izango da dieta azukre maila arautuko duela. Hori dela eta, nahiz eta medikuak dieta orekatua eman, karbohidratoen kopurua ere murriztu dezakezu. Horrek ez du diabetearen norabidea okertzen eta glukosa maila egokia azkarrago itzultzen lagunduko du. Etxeko odol azukrea kontrolatzeko helburua adierazle honen etengabeko maila lortzea da 4,0-5,5 mmol litro bakoitzeko. Dietaren gai honetan eraginkortasunik ez dagoenean, metformina Glucofage edo Siofor moduko gehiegizko gaixoen kasuan konektatzen da. Leuntasunarekin, horrelako drogak ez dira funtzionatuko, ezin dira kontsumitu.
Garrantzitsua da gorputzean sortutako intsulina egokitzea, jarduera fisikoa areagotzeko. Diabetesarentzako eraginkorrena jogging, oinez, igeri egitea da. Indarraren prestakuntzak osasunaren onura izan dezake, baina ez dute inolako eraginik izango diabetean.
Intsulina injekzioak sendagaia da jada droga guztiak probatu dituzten diabetesa duten pazienteentzat, baina ez dute eragin egokia ekarri. Dieta bat jarraituz gero, jarduera fisiko eskuduna eta metformina erabiltzen badituzu, normalean intsulinaren dosia behar da.
Posible da guztiz berreskuratzea
Diabetikoren batek beti galdetzen du ea posible izan den patologia erabat kentzea. Hala ere, sendagileak ez dira merkeak. 2. motako diabetesa mellitus patologikoa da. Gorputzean egon ohi da bizitza osoan zehar. Izan ere, okerrera egin dezake, edo barkamena sartu. Gaixotasunaren kalte-ordaina etengabe mantentzeko, medikuaren gomendio guztiak jarraitu behar dituzu eta beharrezko botikak hartu. Drogak erabiltzeari uzten badiozu, patologiak abiadura bizian aurrera egiten has dezake, konplikazio ugari paraleloan sor baitaitezke. Hori dela eta, kontuz ibili beharko duzu medikuntza alternatiboko klinika batzuek diabetesa sendatzeko era guztiz eskaintzen duten metodoen arabera:
- gorputzeko toxinak garbitzeko,
- gailu sinestezinen bibrazioak,
- belar sendagai farmakologikoak eta intsulina injekzioak erabili gabe,
- energia inkontzientean
- domina eta arropa bereziak jantzi.
Garrantzitsua da bigarren motako patologiaren hasierako faseak dieta erraz eta jarduera fisiko egoki batekin konpentsatzen dituela, baina horrek ez du esan nahi gaixoa erabat sendatuta dagoenik. Gaixotasunaren ondorengo faseetan, drogak etetea hilgarria da, gaixotasuna bera eta konplikazio arriskutsu ugari aurrera egin baitaitezke. Beraz, fitoterapia eta kirola errazago bihurtu daitezke, baina intsulina terapiarako eta tratamendu nagusirako osagarri gisa soilik erabiltzen badituzu.
1 edo 2 motako diabetes mellitus primarioa ezin da sendatu, baina hainbat metodo erabiliz oso posible da gaixoaren sintomak kentzea, denbora luzez bere gorputzean metabolismoa mantentzea, konplikazioak agertzea eta gaixoaren bizi kalitatea hobetzea. Kasu honetan, auto-medikazioa kasu honetan debekatuta dago. Modu egokian aztertu eta tratatzen hasten bazara, diabetesa kentzeko gaixoak gaixoari kezkatzen utziko dio, gaixotasun honekin duen bizitza ez baita inolaz ere zaila izango.
Tratatu ez izatearen ondorioak
Diabetesa tratatzen ez bada, norberaren osasunean patologia larriak espero daitezke, diabetesa bera ere giza bizitzarako mehatxu zuzena ez den arren. Tratatu gabeko patologiak konplikazio larriak eragiten ditu gorputzean dauden sistema eta organo guztiei eragin diezaieten. Metodo terapeutikoak jaramonik egiteak ezgaitasuna eta heriotza ekar ditzake.Horregatik, diabetesa "hiltzaile isila" bezala ezagutzen da; gaixotasun batek ia ezin du bere burua agerian jarri eta ez du inolaz ere inor trabarik egin, baina bizitzarekin bateraezinak diren konplikazioak aurrera egitea eragin dezake.
2007an, zientzialariek azterketa egin zuten, diabetesa pertsonen bizitzan eta osasunean nola eragiten duen erakutsi generoaren arabera. Kontuan izan da emakumeentzako patologia hori askoz arriskutsuagoa dela. Diabetesa duten gizonezkoetan bizi-itxaropenaren jaitsiera 7 urtekoa da batez beste; emakumezkoen kasuan, berriz, 8 urtekoa da. Gizonetan diabetesa dela eta patologia kardiobaskularrak garatzea 2-3 aldiz gertatzen da maiz eta emakumezkoetan 6 aldiz. Gainera, diabetiko askoren heriotza eragiten duen gaixotasun kardiobaskularra da.
Azukre gaixotasuna eta depresio sindromea oso lotuta daude gaztetan. Konplexuan dauden bi baldintza hauek gazteek ekintza arduragabeak bultzatzen dituzte, beraz, patologia goiztiarra identifikatzerakoan oso ona izango da aholkularitza psikologikoa aldizka jasotzea.
Oro har, beharrezko diabetoterapiarik ezean, gaixotasuna oso larriagoa izan daiteke, konplikazioak sor ditzake, desgaitasuna eragin dezake eta baita heriotza ere.
Medikuen laguntzailea
Mediku batek edo familiako medikuak (medikuntza orokorra) gaixoaren diabetesa diagnostikatu dezake edo patologia horren presentzia bereganatu dezake. Gaixotasunen seinalerik txikienean, pazienteari proba egokiak esleitzen zaizkio, eta emaitzen arabera, pazientea endokrinologoari kontsultatu behar zaio. Diabetesa baieztatzen bada, endokrinologiako gaixoak erregistro iraunkorra jarriko du.
Endokrinologoa da paziente jakin bati irtenbide egokiena aurkitzeko hormona eta odol azukrea hautatzeko eta doitzeko. Espezialistak sistema endokrinoaren funtzionaltasunean arazoen presentzia identifikatzen duten ikerketak egiten ditu, patologiak diagnostikatzen ditu, tratamendua hautatzen du eta sintoma negatiboak ezabatzen ditu. Gehienetan, funtsak hautatzen dira gorputzean oreka hormonalak doitzeko, metabolismoa leheneratzeko, antzutasuna eragiten duen faktore endokrinoa ezabatzeko eta beste batzuk. Ikerketen emaitzen arabera, diagnostiko zehatza egiten da, dieta bat eta berariazko botikak aukeratzen dira.
Diabetea duten gaixoentzako sanatorioak
Gaur egun, diabetesa duten gaixoak modu eraginkorrean tratatu eta zaharberritzen dira sistema digestiboko arazoei aurre egiteko diseinatuta dauden espezializatutako erakunde espezializatuetan. Hala ere, diabetikoek askotan izaten dute spa tratamendua diabetetasunarekin lotutako beste patologia batzuetarako. Hori dela eta, Errusiako sanatorio gehienetan oinarrituta, "Diabetes Management School" berezi bat dago, osasun-laguntza espezializatuko edozein erakundetako pazienteei beren egoera berreskuratzeko unean independentzia kontrolatzeko, dietako plater eta jarduera fisikoa aukeratzeko, diabetearen historia ikusita.
Diabetikoentzako ezagunenak Altai, Krasnodar Lurraldea, Essentuki, Pyatigorsk, Goryachiy Klyuch, Zheleznovodsk, Kislovodsk eta beste batzuk dira.
Altai Lurraldeko Belokurikha estazioan sendatzeko faktore nagusiak lokatza, ur mineralak eta sendatzeko klima dira. Hemen, pazienteei terapia eskaintzen zaie mineral gutxiko bikarbonato-sulfato sodikoa duten silizio nitrikoa zertxobait radon ur termikoekin konposizioan azido silikikoa dutenak. Hemen, iradokitzen da Altai Lurraldea aberatsak duen Berezovsky gordailutik (mineralizazio baxuko sulfato kloruro magnesio-kaltzio-sodio medikoko ura) erabiltzea, edateko tratamendu gisa.
Errusiako Anapako estazio balneologiko onenean (Krasnodar Lurraldea), ur mineral baliagarri ugari aurkitu dira, barruko zein kanpoko erabilerarako.Kuban zehar ur mineralak ez dira hainbeste kanpo erabiltzeko. Baina baliotsuenak etxeko erabilerako urak dira, gordailua zuzenean Anapa hirian dagoena. Hemen, gaixoak bi ur mota tratatu daitezke: nitrogeno baxuko mineralizatua (3,2-4,9 gramo litroko) hidrokarburo kloruro-sulfatoa eta sulfato-hidrokarbonato kloruro sodikoa, neutroak konposizio alkalinoan. Halaber, egunero gasa edukia duten Semigorsk iturriko ur mineralak Anapa estazioetara eramaten dira. Hau da nitrogeno-karbono dioxidoa-metanoa, sodio kloruro hidrokarbonato iodoa eta 7,6 pH alkalino ahula eta 10-11 gramoko mineralizazio litroa.
Goryachiy Klyuch Errusiako estazio bakarra da, Essentuki eta hidrogeno sulfuroetako uretako ur mineralen konbinazio bat topatu daitekeena, eta horretarako hidro sulfuro kloruro-hidrokarbonato kaltzio-sodio termikoko mineral termikoa 60 graduko tenperatura erabiltzen da hemen. Uraren tenperatura baxuagoak tratamendu gastrointestinalaren hainbat patologia edateko erabiltzen dira.
Zheleznovodsk estazioan, terapia "Slavyanovskaya" eta "Smirnovskaya" uretan antzekorik ez da. Oso erabilgarriak dira digestio-sistema osorako, giltzurrunak, gernu-traktuak eta gaixotasun andrologikoak. Gaixotasun konkomitenteak dituzten gaixo diabetikoak tratatzen dituzte tratamendu gastrointestinaleko organoak, ehun muskuloskeletikoak, ENT organoak, gaixotasun ginekologikoak.
Essentuki estazioaren baliabideak gatz alkalinoak diren ur mineralak dira - Essentuki №17 eta Essentuki №4 guztiek ezagutzen dute. Kalinin sanatorioa oinarri hartuta, diabetea 10 urtez arrakastaz tratatu den honetan, gaur egun faktore naturalak dituzten diabetesa duten gaixoak errehabilitatzeko Zentroa funtzionatzen ari da. Hemen, pazienteek endokrinologiako irakasleek gidatzen eta kontrolatzen dituzte endokrinologiako zientzietako medikuak. Hemen diabetesa ia funtzionatzen duten sanatorio guztietan tratatzen da.
Kislovodsk narrasen estazio ospetsua da.
Hauek guztiak antzekotasunak dituzte eta balneoterapiarako erabiltzen dira. Diabetesarentzako eraginkorrenak Dolomita narzan dira. Prozesu metabolikoak hobetzen ditu. Hondakinen toxinak gernuz eta ezabatzen ditu. Gainera, Sulphate narzanek sekrezio gastrikoa areagotzen du. Digestioa eta gibeleko funtzioa koleretikoa hobetzen dute; flatulentzia murrizten dute eta hesteetako funtzioa hobetzen dute. Kislovodsk estazioan, sistema muskuloeskeletikoaren, zirkulazio-aparatuaren eta digestio-sistemaren patologiak dituzten paziente diabetikoak tratatzen dira.
Pyatigorsk iturriaren 40 izen baino gehiagok munduko ur mineral mota ezagun guztiak elkartzen dituzte. Hemen, diabetesa duten gaixoak tratatzen direla erakusten da, eta horren historia patologia hepatikoak, gastrikoak, hesteak, nerbio-sistema periferikoaren gaixotasunak, muturreko beheko patologiak, muskulu-eskeletako gaixotasunak, larruazaleko patologiak, sistema endokrinoa, laneko gaixotasunak eta bestelakoak dira.
Pankreako sendagaiak intsulinaren bolumena handitzeko
2 motako diabetes pilulak 1. zerrenda
| manin | Diabeton | Glyurenorm | Amaryl |
| Ekintza: drogari erantzunez, pankreak elikagaiekin irensten zen glukosa xurgatzeko beharrezko intsulina gehien ateratzen du. | Maninilek baino efektu arinagoa du. Odol hodiak babesten ditu. Hormonaren jariaketaren lehen fasean dago aktiboa | Intsulinaren sorrera estimulatzen du. Efektu hipogluzemikoak jan ondorengo ordubete garatzen dira. Adinekoen 2 motako diabetesa tratatzeko agindua dago. Giltzurruneko gaixotasunetarako preskriba daiteke | Azken belaunaldiko diabetesa sendatzeko erremedio eraginkorra.Epe luzea du. Hipogluzemia izateko arriskua gutxitzen du. |
| Bigarren mailako efektua: erreakzio alergikoa sor dezake | Kontrako erreakzio ugari ditu: hipogluzemia, buruko mina, arreta-tartea gutxitzea, erreakzio atzeratua, depresioa, autokontrola galtzea | Bigarren mailako efektuak: leuzopenia, tronbozitopenia, buruko mina, zorabioak, loa, nekea, gutxiegitasun kardiobaskularra | Bigarren mailako efektuak: erreakzio hipogluzemikoa |
| Haurdunaldian kontraindikatuak, haurrak, 1 motako diabetea, gibeleko gutxiegitasuna | Kontraindikatuta laktazioan, gibelean eta giltzurrunetan | Lehenengo gaixotasun motan kontraindikatuta | Lehenengo gaixotasun motan kontraindikatuta |
Intsulina hobetzeko drogak
2 motako diabetes mellitus tratamendurako prestaketak ez du pankreasari berari eragiten, baina intsulinaren jarduera hobetzeko, glukosaren xurgapena, hesteetako gantzak murrizteko eta zelulek azukrearen xurgapen egokia bermatzen dute. Diabetesaren aurkako sendagaiek hipogluzemia prebenitzen dute eta metformina dute.
| Siofor | Metformina (Glucophage) |
| Diabetes mellitus 2rentzako pilulak odol azukre maila baxuagoak erregulatzeko diseinatuta daude. Pisu galerari lagundu, gizentasunari aurre egin | Azukrea gutxitzeko pilulak eraginkorrak dira paziente obesuei, helduei eta haurrei, intsulina konbinatuta |
| Kontraindikazioak: Siofor 2 motako diabetesa ez dago oinez diabetikoaren sindromea, hipogluzemia, haurdunaldia, alkoholismo kronikoa eta banako intolerantzia duten pazienteentzat. | Diabetesaren kontraindikazio nagusiak: giltzurrunetako eta gibeleko gutxiegitasuna, koma diabetikoa, ketoakidosia, infekzio larriak, hipersentsibilitatea, bihotz gutxiegitasuna, bihotzekoa |
| Bigarren mailako efektuak: 2. motako diabetearen tratamenduaren hasieran, ahozko zapore metalikoa nabaritzen da, jateko gogoa galtzea, sabeleko mina, goragalea, gora egitea. | Bigarren mailako efektuak: oso maiz gertatzen da digestio-jardueraren urraketa, eta horrek modu espontaneoan pasa dezake |
Glukosaren xurgapena eragiten duten drogak
2. motako diabetesa duten azukreak gutxitzeko botikek glukosa xurgatzeko prozesua erregulatzen dute eta elikagaien matxuraren ondorioz eratutako glukosa-maila murrizten dute. 2. motako diabetesa duten sendagaiek bigarren mailako efektuak dituzte: pilulatutako sendagaiek kolekistitisa, disbiosi, hanturazko prozesuak urdaileko eta hesteetako garapena eragiten dute.
2 motako diabetesa pilulak 3 zerrenda
| acarbose | Glyukobay |
| Eragina hipogluzemikoa du eta eraginkorra da 2 motako diabetearen tratamenduan | Otorduen ondoren azukrea gutxitzen du. Azukrea jaisteko pilulak tresna osagarri gisa aginduta daude, dieta aldi berean |
| 1. Kontraindikazioak: zirrosia, ketoakidosia, haurdunaldia, edoskitzea, digestio-patologia, giltzurruneko patologia. | Kontraindikazioak: hesteetako gaixotasunak, haurdunaldia, edoskitzea |
| Bigarren mailako efektuak: beherakoa, flatulence | Bigarren mailako efektuak: flatulentzia, sabeleko mina |

Artikulazioak tratatzeko, gure irakurleek ondo erabili dute DiabeNot. Produktu honen ospea ikusita, zure arreta eskaintzea erabaki genuen.
Konbinazio drogak
2 motako diabeten pilulak 4. zerrenda: Amari, Glibomet, Yanumet. Tablet konbinatuek intsulinarekiko erresistentzia murrizten dute, intsulinaren eraketa estimulatzen dute.
| Amaryl | Glibomet | Yanumet |
| Pankreako beta zeluletatik intsulinaren jariaketa estimulatzen du. Adiposa eta gihar ehunak intsulinaren ekintzarekiko duen sentsibilitatea areagotzen du | Esleitu eraginkorra dieta terapia eta tratamendu hypoglycemic drogak | 2. motako diabetean hipogluzemia kontrolatzen laguntzen du (azukrea ez dadin igo). Diabetesaren aurkako drogak dieta, ariketa fisikoaren eraginak hobetzen ditu |

Zahartzaroan diabetesa
Zein pilulak dira 2 motako diabetesa adinekoetan? 2. motako diabetean, azukrea ez dadin, metformina duten botikak preskribatzen dira.
- gaixotasunak adin honetan metatutako hainbat patologiaren zama da,
- Jubilatuen finantza arazoek ez diete guztiz tratatzen uzten,
- 2. motako diabetearen sintomak beste patologiek ezkutatzen dituzte,
- sarritan gaixoak gaixotasuna garatzen duela jakiten du martxan dagoenean.
Garrantzitsua: 45-55 urte bitarteko gaixotasunaren agerpena ez galtzeko, azukrea odola eman behar duzu aldian-aldian. 2. motako diabetesa osasunerako arriskutsua da konplikazio ugari ditu: patologia kardiobaskularrak, giltzurrunak patologia, gibela, itsutasuna, gorputz anputazioa.
Diabeteseko pilulak lagungarriak al dira?
Farmazialariek txantxetan esaten dute diabetikoek edozer jan dezakegula, garrantzitsuena diabeterako pilula onak hartzea da 2. Baina gogoratu behar duzu ezetz, nahiz eta 2. motako diabetesa lortzeko sendagairik onenak erliebea emango duen dieta jarraitzen ez baduzu . Denbora guztian debekatuta eta janari bazkaria janez gero, pankrea hustu dezakezu - drogen zerrenda batek ez du lagunduko, pilulak edan ez ezik intsulina ere injektatu beharko duzu.
Diabetesaren droga modernoek bigarren mailako efektu eta kontraindikazio ugari dituzte, hilkortasuna areagotzen dute, eta, beraz, diabetesa lortzeko drogak arretaz hautatu behar dituzu. Erremediorik onena Metformina da. Jendeak dio oraindik ez dagoela droga eraginkorragoa eta eraginkorragoa.
Forsiga: pro eta kontra
Forsiga diabetesa da sendagai berriena. Botikak gernu-glukosaren excretion estimulatzen du. Uste da Forsig pilulekin tratatzeak zantzurik baino kontraindikazio gehiago duela; gernu-traktuko infekzioak sor ditzake eta, ondoren, giltzurruneko porrota sor daiteke.
Interneten diabetearen aurkako sendagai batzuen inguruko iruzkinak aurki daitezke, sendatze azkarra agintzen dutenak. Ez sinetsi horrelako adierazpenak Orain ez dago pankrearen patologia senda lezakeen sendagairik. Beraz, gehiago fidatu medikuntza ofizialean.
Azukrea gutxitzen duen belar produktua
Zein botika medikuk errezetatzen ditu landare jatorriko osagai naturaletatik? Medikuak gomendatu dezake gaixotasunaren hasierako faseetan gaixoek diabetesa ez duten sendagaiak izan, osagarri biologikoak baizik. 2. motako diabetean, azukrea igo ez dadin, intsulina hartzea gomendatzen da. Intsulinak intsulinaren jariaketa estimulatzen du, prozesu metabolikoak normalizatzen ditu. Sendagaiaren epe luzerako erabilera gaixoaren egoera hobetzen da eta odol azukrea murrizten du.

Ondorio
Dieta, jarduera fisikoa eta diabetearen aurkako drogak hiru osagai dira osasuna mantentzeko, konplikazioak prebenitzeko eta bizitza luzea eta betearazteko. Eragin terapeutikoa lortzeko eta konplikazioak prebenitzeko, drogak endokrinologoak soilik aginduko ditu. Preskribatzeko drogak.
Diabetesaren sendagaiak: drogen diabetikoaren berrikuspena
Sendagaiak hirugarren fasean daude 2. motako diabetesa tratatzeko. Lehenengo bi etapek karbohidrato gutxi duten dieta eta jarduera fisikoa dira. Jada aurre egiten ez dutenean, pilulak erabiltzen dira.
Pilulak eraginkorrak ez direla gertatzen da, kasu honetan, pazienteari intsulina injekzioak aginduta. Hitz egin dezagun gaur egun diabetikoentzako sendagai zerrenda zer den.
Diabetesaren Droga Taldeak
Egintzaren arabera, diabetesa drogak bi taldetan banatzen dira:
- Zelulek intsulina hormonarekiko duten sentikortasuna areagotzen duten drogak.
- Pankrea estimulatzen duten sendagai substantziak intsulina ekoizpen kantitatea handitzeko.
 2000ko hamarkadaren erdialdeaz geroztik, diabetesa lortzeko sendagai berriak kaleratu dira, efektu desberdinak dituzten drogak biltzen dituztenak, beraz, nolabait ezinezkoa da oraindik konbinatzea. Hauek, aldiz, intretinen jarduera duten bi talde dira, baina, ziur, beste batzuk agertuko dira denborarekin.
2000ko hamarkadaren erdialdeaz geroztik, diabetesa lortzeko sendagai berriak kaleratu dira, efektu desberdinak dituzten drogak biltzen dituztenak, beraz, nolabait ezinezkoa da oraindik konbinatzea. Hauek, aldiz, intretinen jarduera duten bi talde dira, baina, ziur, beste batzuk agertuko dira denborarekin.
Akarbosa (glucobai) bezalako pilulak daude, glukosaren digestioan glukosa xurgatzea blokeatzen dute, baina askotan digestio-arazoak sortzen dituzte. Baina gaixoak karbo gutxiko dieta jarraitzen badu, droga horren beharra desagertzen da orokorrean.
Gaixoak gose-erasoei aurre egin ezin badu eta karbo gutxiko dieta batekin ezin badu atxiki, diabetesa botikak hartu beharko lituzke, eta horrekin zure gosea kontrolatu ahal izango duzu. Glukobaiatik, ez da efektu berezirik ikusten, beraz, horri buruz eztabaidatzeak ez du zentzurik. Jarraian pilulen zerrenda agertzen da.
Diabetes pilulak
Diabetes pilula hauek ezagunenak dira gaur egun, pankrea estimulatzen dute beta zelulekin.
Aurreko botikak bezala, pankrea estimulatzen du zelula beta batzuekin, baina indarra duen lehena baino txikiagoa. Hala ere, diabetonak odol-intsulinaren gehikuntza naturala bultzatzen du.
Droga diabetiko hau giltzurruneko konplikazioak dituzten edo beste hainbat gaixotasun dituzten gaixoek erabiltzen dute.
Droga belaunaldi berria da. Bere eragina hormona intsulina guruineko beta zeluletatik askatzeko estimulazioarekin lotzen da. Amaryl intsulinarekin batera erabiltzen da.
Zertarako da intsulina terapia?
Diabetes mellitus 1 eta 2 motakoak gaixotasun metabolikoei buruzkoak dira, beraz, drogen eragina, lehenik eta behin, gorputzaren prozesu metabolikoak normaltzera bideratu beharko litzateke.
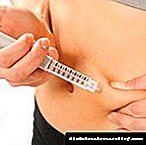 1 motako diabetearen kausa intsulina sortzen duten beta zelulen heriotza dela eta, hormona hori kanpotik administratu behar da. Intsulinaren fluxua gorputzean injekzio bidez edo intsulina ponpa batera jo daiteke. Intsulinaren menpeko diabetesa dutenekin, zoritxarrez, ez dago intsulina tratatzeko alternatibarik.
1 motako diabetearen kausa intsulina sortzen duten beta zelulen heriotza dela eta, hormona hori kanpotik administratu behar da. Intsulinaren fluxua gorputzean injekzio bidez edo intsulina ponpa batera jo daiteke. Intsulinaren menpeko diabetesa dutenekin, zoritxarrez, ez dago intsulina tratatzeko alternatibarik.
2 motako diabetesa tratatzeko, odol azukrea gutxitzen laguntzen duten hainbat droga errezetatzen dituzte medikuek. Diabetikoen talde honetan ez da intsulina hartu beharrik.
2 motako diabeterako botikak
2 motako diabeterako botikak hainbat kategoriatan banatu daitezke. Nahiz eta berehala egin behar erreserba egitea diabetesa ez dela erabateko sendabiderik. Modu askotan, diabetearen tratamenduaren arrakasta honako hau da:
- gaixoaren aurkako borondatea etengabe borrokatzeko,
- gaixoaren bizimodua.
Jarduera fisikoak eta dietak emaitza positiboak eman ez badituzte, espezialista batek diabetesa izateko drogak errezetatzen ditu, hainbat klaseetan banatuta. Medikuak klase desberdinetako drogak edo beste konbinazio batzuk agindu ditzake.
Diabetesaren hasierako faseetan, a-glukosaxasa inhibitzaileak oso eraginkorrak dira, hesteetako glukosa xurgatzen murrizten laguntzen dute. Sulffonilureoen deribatuak agintzen dira, normalean, beta zelulek intsulinaren sekrezioa suspertzeko beharrezkoa denean.
Droga hauek, ordea, zenbait kontraindikazio dituzte, besteak beste:
- sabeleko kirurgia
- pankreako diabetes mellitus edo 1 motako diabetesa,
- haurdunaldia eta edoskitzea,
- kalte
- gaixotasun infekziosoak
- era guztietako alergia adierazpenak.
Pazientearen odola nahikoa aberatsa bada intsulinan, endokrinologoak agindu diezaioke pazienteari biguanide taldeko drogak hartzeko. Diabetesaren sendagai horiek ez dute intsulinaren produkzioa estimulatzen, ehunen periferikoetan duten eragina areagotzen dute.
Biguanideek glukosaren glukosaren ekoizpena murrizten dute, hesteek xurgatu egiten dute eta gosea oztopatzen dute. Hala ere, izendatzerakoan, hainbat kontraindikazio hartu behar dira kontuan:
- hipoxia egoera
- giltzurrun-funtzioa gutxitzea,
- konplikazio diabetiko akutuak eta abar.
2 motako diabeterako dieta osagarriak erabiltzea
 Diabeteseko odol azukrea gutxitzen duten pilulak hartzea ezinbestekoa da. Hori dela eta, pazientearekin bat etorri beharko da drogen eguneroko erabilerak ezinbestean urdaila, gibela eta odola hondatzen dituela.
Diabeteseko odol azukrea gutxitzen duten pilulak hartzea ezinbestekoa da. Hori dela eta, pazientearekin bat etorri beharko da drogen eguneroko erabilerak ezinbestean urdaila, gibela eta odola hondatzen dituela.
Hala ere, bada aukera kimiko antidiabetikoen dosia doitzeko aukera, azukrea modu naturalez murrizteko funtzioa konfiantza baduzu. Horrek, noski, intsulina ez duen 2 motako diabetesa du. Hemen beharrezkoa da odol glukosa neurtzeko TC zirkuitua erabiltzea, adibidez.
Kasu askotan, medikuak terapia dieta osagarriarekin osa dezake dieta osagarriak (dieta osagarriak), odolean glukosa maila murrizten laguntzen dutenak. Dieta osagarriak diabetesa sendatzeko irizten dutenak oker daude.
Arestian esan bezala, ez da oraindik ehuneko ehun sendabiderik izan gaixotasun honengatik. Dena den, osagarri dietetikoek osagai naturalak baino ez dituzte, 2 motako diabetesaren tratamendu konplexuan oso eragin ukigarria dutenak.
Adibidez, "Insulat" dieta osagarri bat da, hau da:
- Odolean glukosaren kontzentrazioa murrizten du hesteetako xurgapena murriztuz.
- Prozesu metabolikoak hobetzen ditu.
- Pankrearen jariaketa estimulatzen du.
- Pisua murrizten eta prozesu metabolikoak normalizatzen laguntzen du.
Osagarriak 2 motako diabetesa prebenitzeko sendagai bakar gisa agindu daitezke eta prozedura terapeutiko konplexu batean osagaiak izan daitezke. Pazienteetan "isolatua" erabilera luzearekin indize glikemikoaren beherakada egonkorra dago.
Osagarri dietetikoarekin eta dieta-erregimenarekin atxikimendu zorrotza izanik, diabetesa ez duten adierazleetara hurbiltzen den odoleko azukre-maila probabilitatea handitzen da.
Azukre maila ezin hobea
| Urdail huts baten gainean | 5,0-6,0 mmol / L. |
| Jan ondoren 2 ordu | 7,5-8,0 mmol / L. |
| Oheratu aurretik | 6,0-7,0 mmol / L. |
Intsulina injektatzeko beharra
Normalean, diabetesaren esperientziak 5-10 urte gainditzen baditu, dietak eta botikak hartzea ez dira nahikoa izaten. Intsulinoterapia iraunkorra edo aldi baterako dago dagoeneko. Hala ere, medikuak intsulina askoz ere lehenago agindu diezaioke beste metodoek odolean glukosa-maila gero eta handiagoa ez badute zuzentzen.
Intsulina, 2. motako diabetesa izateko tratamendu gisa, lehen errekurtso gisa ikusi zen. Gaur egun, medikuek kontrako ikuspuntua atxikitzen dute.
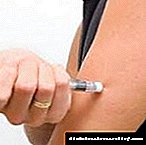 Aurretik, diabetesa botikak hartzen zituzten dieta kontzientziatutako paziente gehienek denbora luzez indize glukemiko handia zuten eta horrek bizitzarako arrisku larria suposatzen zuen eta intsulina administratzeko unean, gaixoek konplikazio diabetiko larriak zituzten.
Aurretik, diabetesa botikak hartzen zituzten dieta kontzientziatutako paziente gehienek denbora luzez indize glukemiko handia zuten eta horrek bizitzarako arrisku larria suposatzen zuen eta intsulina administratzeko unean, gaixoek konplikazio diabetiko larriak zituzten.
Diabetesa tratatzeko praktika modernoak frogatu du intsulina azukrea murrizten laguntzen duten sendagaietako bat dela. Tabletekiko duten aldea administrazinoan (injekzioa) eta prezio altuan dago.
2. motako diabetesa duten gaixoen artean, pazienteen% 30-40 behar du intsulina terapia. Noiz eta zer zenbatekoz intsulina terapia hasteko endokrinologoak soilik zehaztu dezake, hori guztia gorputzaren nortasunaren araberakoa baita.
Diabetearekin bizi al naiteke?
Gaur egun, diabetikoek aukera guztiak dituzte hainbat konplikazioren garapena saihesteko eta bizi kalitate handia mantentzeko. Gaixoak eskuragarri daude jatorri sintetiko eta belarreko sendagaiak, intsulina prestaketak, autokontrolerako agenteak eta hainbat administrazio metodo.
Gainera, "diabetesa eskolak" ireki dira, diabetesa duten pertsonak eta haien familiak hezten dituztenak. Lanaren helburua da gaixoak bere gaixotasunaz ahalik eta gehien ezagutzen duela eta bere buruari aurre egiteko gai dela bermatzea, bizitza arruntaren pozak gordetzen dituen bitartean.
Azukrea jaisteko moduak mugatzen dituen arazo nagusia hipogluzemia probabilitatea da. Hori dela eta, zenbait pazienteentzat glicemia maila altuagoan mantentzea gomendatzen da, egunean 11 mmol / l arte.Aurreikuspen horrek azukre gehiegizko erorketa ekiditen lagunduko du.
Gehienetan, hipogluzemiaren beldurra gehiegizkoa eta arrazoi gabea da, baina hori saihestu beharko lukeen azukreak egunean zehar 10-15 mmol / l-ra igotzen da, oso arriskutsua.

 Hormona injekzioaren ondoren 10-15 minutu jokatzen hasten da, gehienez efektua ordubete igaro ondoren nabaritzen da. Mina gutxitzeko, injekzio bat egiten da larruazaleko krisketan alboetatik gertu.
Hormona injekzioaren ondoren 10-15 minutu jokatzen hasten da, gehienez efektua ordubete igaro ondoren nabaritzen da. Mina gutxitzeko, injekzio bat egiten da larruazaleko krisketan alboetatik gertu.