Gastroparesia: diabetesa izateko sintomak eta tratamendua
* 2017ko eragin faktorea RSCIren arabera
Aldizkaria Goi Atestazio Batzordearen argitalpen zientifikoen berrikuspenen zerrendan dago.

Irakurri zenbaki berrian
urdailaren funtzioa (MEF) digestio-prozesuaren osagai garrantzitsuena da. MEF nahasteak erreklusio gastroesofagikoko gaixotasuna (GERD), urdaileko peptikoa (UB) eta duodenoa (duodenoa), dispepsia funtzionalaren adierazpen klinikoak, pronostikoa eta tratamendu taktika zehazten ditu. Urdaileko MEFaren nahasteak digestio-sistemako hainbat gaixotasun, metabolismoaren, endokrinoaren, buruko gaixotasunak, hainbat drogaren bigarren mailako efektuak batera doaz.
Diabetes mellitus-en (DM) sabeleko MEFa urratzeagatik sinonimo gisa "gastroparesi diabetikoa" (DG) terminoa erabiltzen da. Kontzeptu hau - "gastroparesis diabeticorum" - Kassanderrek sartu zuen 1958an. 1925ean Boasek lehenengo aldiz deskribatu zuen diabetean sabeleko MEF murrizteko klinika. Ferroir-ek 1937an MEFren urraketaren argazki erradiologikoa aurkeztu zuen. DG-koak larritasun-maila desberdinak direla uste da, edukiontziak urdailetik duodenora moteltzea oztopo mekanikoren bat izan ezean. Aldi berean, "gastroparesia" hitzaren bigarren esanahia urdailen MEF urratzea, peristaltisarik ez izatea eta ebakuazioa da.
MEF nahasteen konplexuak urtegiaren aldaketa ere badakar, urdailarekin nahastu eta elikatzeko funtzioa, baina ebakuazioa moteltzea (murriztea) da garrantzirik handiena. Disfuntzio horren osagai nagusiak peristaltisearen, ostatuaren eta koordinazioaren nahasteak dira.
MEFaren osagaiak batere batere ez daudenean, hainbat sentsazio sortzen dira: ostatu-nahasteen kasuan - satirazio goiztiarra, koordinazio okerren kasuan - larritasun epigastrikoa eta gainezka egiteko sentsazioa, peristaltia narriatua - goragalea eta oka egitea.
Diabetikoen neuropatia (autonomia) diabetikoa (DAN) 5–8 DGren arrazoi nagusia da. 1945ean, X izpiak egiterakoan, Rundlesek lehenik eta behin polneuropatia periferiko diabetikoaren arteko lotura nabaritu zuen eta urdailetik bario sulfatoaren esekidura ebakuatzea atzeratu zen.
DAN forma desberdinen arteko korrelazioaren galdera anbiguoa izaten jarraitzen du: esate baterako, frogatu zen DAN-en forma kardiakoa gaixo baten aurrean, komenigarria dela 10, 11 MEF-ko istilu gastronikoetarako pantailaratzea, beste autore batzuek ez dute horrelako harremanik agerian utzi 12,13.
Ezaguna da hipergluzemia kronikoak diabetesa beranduren konplikazio gehienak garatzeko paper garrantzitsua duela. Hala ere, ez da hain argia karbohidratoen metabolismoaren deskonpensioaren ekarpena diabetean MEF gastrikoa urratzeagatik. Zenbait ikerketetan, HbA1c-ren maila MEF gastrikoaren asaldurarako arrisku faktorea izan zen 12, 14, beste ikerketa batzuek ez zuten erlazio hori agerian uzten 10, 13, 15. Hainbat ikertzailek adierazi zuten diabetearen iraupenak ez duela MEF gastrikoa 11-13, 15.
Diabetesa duten gaixoen MEF moteltzeak karbohidratoen metabolismoan okerrera ekar dezake, hipotekemia eta hipergluzemiaren ataletan ager daitekeena. Postprandial hipogluzemia heste txikian karbohidratoak sartzea moteltzea da. Postabsorzio garaian, xurgapena eta intsulinaren eraginarekin bat ez datozenak hipergluzemia eragiten du. Glicemia maila jauziek diabetearen berandu konplikazioen garapena indartzen dute eta gaixoek gaizki jasaten dute. Ebakuazio motelak ere negatiboki eragiten du ahozko botiken eraginkortasuna eta zailtzen du operazio osteko aldia. Pentsa daiteke MEF urraketaren sintomek biziki kalitatean eragin handia dutela.Ez dago DHk diabetesa duten gaixoen bizi-itxaropenaren eraginari buruzko azterlan konbentziorik. Artikulu baten berri eman dezakegu DGren presentziak ez duela adierazle horretan eragiten.
Diafabrikazioan MEFaren asalduraren prebalentzia% 25-65% 12, 13, 15 da. Halako desadostasunak aztertutako biztanleriaren heterogeneotasuna eta informazioaren diagnostikorako metodo desberdinak erabil daitezkeela azaldu daiteke. 17, 18 azterketan zehar glicemia tasak eta droga askoren kontsumoak ere ebakuazio tasan eragina dute.
Praktika klinikoan, DG ez da askotan modu egokian diagnostikatzen. Hori da, neurri handi batean, irizpide klinikoen gabezia eta diagnostiko objektiboaren konplexutasuna. DG-rekin antzemandako sintomen zerrendan honako hauek daude: gosea galtzea, jan ondoren astungarritasuna, betetasun sentsazio goiztiarra, goragalea, gorabeherak, hantura, bihotz erritmoa, belching, mina eta ondoeza eskualde epigastrikoan, hipotesi eta hipergluzemia aldiak, pisu galera. gorputza.
Hala ere, esan beharra dago MEF nahasteen sintoma patognomonikoak gutxi direla. Nowak et al. frogatu dute diabetesa eta MEF gastrikoa nahastuta dauden pazienteek zortasun gozoak, goragalea eta oka egitea. K. Jones et al-ek egindako ikerketa batean, frogatu da zuritzea dela MEF gastrikoaren asaldurarekin erlazionatzen duen sintoma bakarra. Urdaileko MEF urratzen duten paziente batzuek hesteetako disfuntzioaren seinaleak dituzte, idorreria eta / edo beherakoa adierazita. Kasu larrietan, gastroparesiarekin, etengabeko gorabeherak, elektrolito arazoak eta pisu galera nabaritzen dira.
Nabarmentzekoa da sintoma batzuk errefluxu gastroesofagekoengatik direla. Diabetesa duten GERD kasuan, 20-25 urte bitarteko baldintza guztiak daude. Nagusiak beheko esfinterren esofagiaren porrota DANen ondorioz kontsideratzen du. Gauza jakina da ebakuazio atzeratua bera faktore garrantzitsua dela GERD garatzeko.
Ultzera gastrikoaren eta duodenoaren garapenak ebakuazioan eragina du. Askotan, diabetean ultzerak mina tipikorik gabe gertatzen dira. Frogatuta dago ultzera eta diabetesa konbinatuta dituzten gaixoen% 28an ultzera mutuak nabaritu zirela. Nabarmentzen da ultzera eta diabetesa konbinatuz kasuen% 20-30ean DH ikusten dela.
Oso zaila da Helicobacter (H.) pylori desagerraraztearen beharra araztea. Ulcer baten presentzia morfologikoki baieztatu da edo odolean pepsinogen I, II eta gastritis atrofiko kronikoa aztertzeko garaian, GERD eta diabetesa elkarbizitzarekin protoi ponparen inhibitzaileen erabilera luzea eta antiinflamatorio esteroideoak (AINE) eta antikoagulatzaileen erabilerak H. desagerraraztea eskatzen dute zalantzarik gabe. Diabetikoa duten gaixoetan Helicobacter pylori infekzioak eragindako muki gastrikoaren kolonizazioa ez da 29, 30 biztanleen artean desberdintzen.
Kexa dispeptikoen identifikazioa duten diabetesa duten pazienteen diagnostikoan bilaketa ez da arakatu gabeko dispepsia egiteko ekintzei dagokie. Hasteko, tumoreak eta ultzera gastrikoak, baita duodenoa, kausa mekanikoa, atariko hipertentsioa kanpo geratzen dira. DG-ren diagnostiko instrumentalak sintomen geneesia zehazteko eta DG identifikatzeko aukera ematen du kexarik ezean. Jakina, ikerketa horiek patologia organikoa baztertu ondoren egiten dira.
MEZU gastrikoa diagnostikatzeko "urrezko estandarra" da tekligrafia gastrikoa. 2000. urtean metodo normalizatua onartu zen: eskintigrafian zehar, gaixoak elikagai gisa teetiumarekin etiketatzen du eta, ondoren, urdailetik ebakuazioa 15 minutuz neurtzen da 4 orduz. MEF gastrikoaren eragina duten drogen harrera 48-72 ordu barru gelditu beharko litzateke. azterketaren aurretik. 2 ordu edo gehiago igaro ondoren janariaren% 60 baino gehiago atzeratzea,% 10 jan ondoren 4 ordu ondoren diagnostikatzeko irizpidea da MEF urratzea. Metodoaren sentsibilitatea% 93koa da, espezifikotasuna% 62koa.
Karbono edo sodio isotopo egonkor batekin azido (kapritikoa) erabiliz egindako arnasketa proba elikagaien ebakuazio-tasa diagnostikatzeko metodo alternatiboa da.Metodo honen oinarria 13C / 12C isotopo erlazioan kanporatutako airean izandako aldaketen datuen analisia 13C isotopoarekin etiketatutako sendagaiak hartu ondoren. Probako isotopo egonkorrak eta diagnostikoko dosi txikiak erabiltzeak segurua da. Proba hasi aurretik, pazientea probetan sartuko da kanporatutako aire laginak biltzeko: lagin hau ondorengo konparaziorako erabiliko da. Ondoren, gaixoak gosari estandar bat (azido kapritikoa) (edo sodioa) nahastuta hartzen du eta, ondoren, hodietan 15 minutuz 4 orduz kanporatzen da. Azido octanoikoa ez da urdaileko ingurune azidoan deskonposatzen; heste txikian sartzen denean, azkar xurgatu eta gibelean zatiketa eta oxidazioa jasaten ditu. Ondorioz, eratzen da eta horrek karbono dioxidoa botatzen duen 13C-ko proportzioa handitzea dakar. 13C / 12C isotopo erlazioa kanporatutako karbono dioxidoan, espezializatua erabiliz egin da. Arnasketa probaren informazio edukia zuzentzen da eskintigrafiarekin. Metodoaren sentsibilitatea% 86koa da, espezifikotasuna% 80koa. Arnasketa probaren abantailak ezartzeko erraztasuna eta segurtasuna dira: erradiazioaren esposizio faltak haurdun dauden haurren eta haurren kasuan ere erabiltzea ahalbidetzen du.
Urdaileko ultrasoinuak zeharka zehazten du likidoa urdailetik ebakuatzea, sekuentzialki bere edukiaren hondar bolumena ebaluatuz jan ondoren 4 orduren buruan.
Sabeleko MEFa ebaluatzeko bario sulfatoarekin egindako X izpien azterketa gure herrian bakarrik erabiltzen da. Metodo diagnostiko merkeena da, kostu nahiko txikia delako eta ia edozein mediku erakundetan egiteko aukera dagoelako. Metodoaren desabantailak hauek dira: MEFaren asalduraren fase berandu bat hautemateko aukera - gastroparesia, pazienteak ikerketan zehar jasan duen erradiazio esanguratsua. Beraz, ultzera eta diabetea duten gaixoen urdaileko lumenean onartutako bario sulfatoa 20-24 ordu igaro ondoren antzematen da.
Urdailari buruzko MEF azterketa egin genuen 2 motako diabetesa zuten 84 pazienteren arnasketa proba erabiliz. Emakumeak 50 (% 59,5), gizonak - 34 (% 40,5), adina - 38 (29, 47) urte, diabetearen iraupena - 22,5 (16, 30,8) urte. Gaixo guztiek DAN izan zuten.
Isotopo arnasketa probaren arabera, MEF gastrikoaren perturbazioa (T½> 75 min) detektatu zen 84 pazienteetan (% 45,2) aztertutako pazienteetan (T½ = 102,6 ± 31,1 min). Urdailetik elikagaien ebakuazioan moteltze neurria (75 min 120 min) ikusi zen 8 (% 9,5) gaixoetan (batez beste T½ = 147,7 ± 40,2 min). 75 min baino gutxiagoko ebakuazioa (batez besteko T½ = 52,5 ± 10,2 min) ikusi zen 84 gaixoetatik 46tan.
Kexu gastrointestinalaren azterketak egin genituen urdaileko MEFaren egoeraren arabera (1. taula).
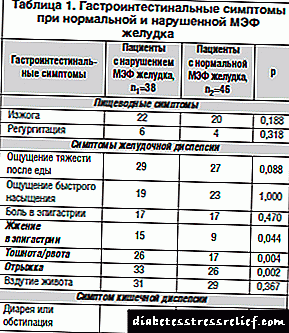
Sintomak agerraraztean, mesfidantza gastrikoa duten gaixoen taldean, dispepsia gastrikoaren sintomak estatistikoki gailentzen ari direla aurkitu zen: eskualdeko epigastrian erretze sentsazioa (% 39,5 versus% 19,6, χ2 = 4,041, p = 0,044), goragalea / gorakoa ( % 68,4 versus% 37,0, χ2 = 0,108, p = 0,004), beldurra (% 86,8 versus% 56,5, χ2 = 0,108, p = 0,002).
Diabetea duten gaixoen MEF gastrikoaren iragarle / markatzaile posible guztiak analisi anitzekoetan sartu zirenean, ez genuen diferentzia estatistikoki esanguratsurik adinaren, generoaren, diabetearen iraupenaren, diabetearen konplikazio berantiarren prebalentzia eta karbohidratoen metabolismoa MEF gastrikoa duten eta MEF normala duten gaixoen taldeen artean. urdaila MEF gastrikoaren asalduraren 3 markatzaile identifikatu ziren: goragalea / gorakoak - 2,8 proportzioa (1,0, 7,6,% 95 CI) eta belching - odds ratio 3,8 (1,1, 12,8,% 95 CI) ). Diabetikan gastroen, esofagoen eta hesteetako disfuntzioen adierazpena konbinatu daiteke. Hori faktore etiopatogenetiko bakarraren ondorioa izan daiteke - DAN.
Dirudienez, errefluxu gastroesofagikoaren eta dispepsia postprandialen adierazpenen elkartzea urdaileko MEF urraketa batekin lotzen da.
Gure ikerketan, hemoglobina glikatuaren maila ebaluatzerakoan, ez ziren desberdintasun estatistikoki esanguratsuak MEF urraketa izan zuten gaixoen artean eta MEF urraketa gastrikorik gabe: 8,4 mediana (6,4, 9,5), 8,0 (7,3, 9,0) ) min (p = 0.216). Gure ikerketaren arabera, gluzemiak barauak ez du MEF gastrikoan eragiten: mediana 9.2 (4.4, 11.8) MEF trastorno gastrikoa duten gaixoen aurka 8.2 (5.7, 10.6) min gaixoetan sabeleko MEF normalarekin (p = 0.611).
DGren tratamenduak nutrizio medikoa eta drogoterapia biltzen ditu.DHentzako dietak epe luzean efektu mekanikoak behar dituzten elikagaiak baztertzea dakar (ur zuntz gordina, haragi xelebrea, ketua gogorra), ebakuazioa moteldu (gantzak), elikadura gomendagarria da.
MEF nahasteen tratamenduan erabiltzen diren sendagai nagusiak prokinetika dira. Azpi-talde honen drogak, mugikortasun gastrikoa normalizatzeaz gain, esfinterren esofago txikiko tonua areagotzen du. Medikuen arsenal selektiboak ez diren motako dopamina hartzaileen blokeatzaileak (metoklopramida), belaunaldi selektiboak (domperidona) eta prokinetika daude, ekintza mekanismo konbinatuarekin (itoprida).
Metoclopramide agonista da, dopamina antagonista eta urdaileko hormaren muskulu leunen estimulatzaile zuzena. Sendagaiak motrizitate gastrikoa hobetzen du, koordinazioa hobetzen du eta, halaber, efektu antiemetiko independente bat du, botinaren erdigunearen zona aktibatzaileen dopamina hartzaileak blokeatuz. Zenbait ikerketetan frogatu da metoklastramidaren eraginkortasuna urdaileko MEF urratzean. Hala ere, metoklopramidarekin tratatutako gaixoen% 30ek bigarren mailako efektu larriak garatzen dituzte: gaixotasun estrapiramidalak, lotsa, depresioa, hiperprolaktinemia. Odol-garuneko barrera barneratzeko duen gaitasunari zor zaio hori, eta horren erabilera zabala mugatzen du.
Europako Sendagaien Agentziaren Drogak Kontrolatzeko Batzordeak gomendatzen du metoklopramidea ez dela motorearen narriadura zuzentzeko erabili behar eta kimioterapia garaian gorabehera larriak dituzten gaixoei preskribatu behar zaie 5 egunez eta 30 mg / egun baino gehiago ez.
Domperidona oso hautazko periferiko dopamina antagonista da, odol-garuneko hesia zeharkatzen ez duena. Botikak esofagoaren beheko esfinterraren presioa areagotzen du, esofagoaren eta antroaren motibitatea aktibatzen du. Eragina antiemetikoa du, odol-garuneko labarretik kanpoko laugarren bentrikularen behealdean kokatuta dauden kimiometroen aktoreen jardueraren ezabaketaren ondorioz. Droga ez da Estatu Batuetako Food and Drug Administration-k (FDA) onetsi bat erabiltzen denean bat-bateko heriotza arriskua handitzen dela eta droga Europako hainbat herrialdetan aginduta dago.
Itopride ekintza mekanismo konbinatua duen prokinetika da. Itopridak urdailen motrizitate propultsiboa hobetzen du eta hustuketa azkartzen du. Eragina antiemetikoa du odol-garunaren barrutik laugarren bentrikuluaren azpian kokatuta dagoen keremozeptoreen arteko elkarreraginaren ondorioz. 33, 34. Drogak ekintza prokinetikoen mekanismo bikoitza du (azetilkolinestera blokeatzea eta inhibitzea). Itoprida hartzerakoan, ez da bigarren mailako efektu larririk aurkitu beste prokinetikaren ezaugarri direnik. Hain zuzen ere, ez da QT tartea luzatzea. Droga odol-garuneko hesi gutxienez barneratzeko gaitasuna du. Itoprideen metabolismoak zitokromo P450 sistemako entzimek metabolizatutako sendagaiak hartzerakoan nahigabeko sendagaien elkarreraginak ekiditen ditu.
Ikerketa klinikoetan, itoprideen eraginkortasuna praktika gastroenterologikoan eta DG tratamenduan frogatu da. Noritake et al-ek egindako azterlan batean. Diagnosi mellitus motako 12 gaixoek polineuropatia periferiko diabetikoa, MEF gastrikoa nahastea eta urdaileko gaixotasun organikoen gabezia 38 esophagogastroduodenoskopiaren arabera bildu ziren. 39 Astean, gaixoek itopridoa jaso zuten 150 mg / eguneko dosian. Itoprid terapia aurkitu da sabelean askatutako erradiopape etiketa kopurua handitzeko. Antzeko emaitzak Basque et al-ek egindako ikerketa batean lortu ziren.. Kontuan izan behar da, Stevens et al., Itopridek diabetearen historia luzea duten pazienteetan itopridearen eragina ere aztertu zutela, itopridoarekin tratamenduan zehar elikagaien ebakuazioan azelerazio txiki bat besterik ez dela adierazi. Itopridoak eta plazeboak sintoma klinikoetan izan zuten eraginik ez zegoen. Praktika gastroenterologikoan itopridarekin tratatzeko esperientzia positiboari esker, DG medikura gomendatzen dugu.
MEF gastrikoaren nahasteak diagnostikatu eta tratatzeko garaian, hiperinsulinemia sintomen larritasuna murriztuko da, karbohidratoen metabolismoaren konpentsazioa hobetuko da eta, horrela, diabetesa beranduren konplikazioak garatzeko eta aurrera egiteko arriskua murriztuko da eta gaixoen bizi kalitatea hobetuko dute.
- Kassander P. diabetikoetan atxikimendu gastriko asintomatikoa (Gastroparesis Diabeticorum) // Ann Int Med. 1958. Vol. 48. R. 797–812.
- Boas I. Urdaileko gaixotasunak // Bederatzigarren edizioa. Leipzig, Georg Thieme. 1925. 200. or.
- Ferroir J. The diabetic urdaila // Tesia medikuntzan. Paris. 1937.
- Waseem S., Moshiree B., Draganov P .: egungo diagnostiko erronkak eta kudeaketa gogoetak // World J Gastroenterol. 2009. Vol. 15 (1). R. 25–37. Iritzia.
- Pogromov A.P., Baturova neuropatia autonomikoa eta digestio organoak // Farmateka. 2011. - 5. zk. (218). S. 42–45.
- Tkacheva O.N., Vertkin neuropatia autonomikoa: medikuentzako gida. M., 2009.
- Jones KL, Russo A, Stevens JE. et al. Diabetesa zaintzeko hustuketa gastrikoaren atzerapenaren iragarleak // Diabetes Care. 2001. Vol. 24 (7). R. 1264-1269.
- Moldovan C., Dumitrascu D.L., Demian L. et al. Gastroparesia diabetes mellitus-en: azterlan bat // Rom J Gastroenterol. 2005. Vol. 14 (1). R. 19-22.
- Neuropatia errotulatzen du. Berrikuspen orokorra 125 kasuen txostena // Medicina 1945. Vol. 24. R. 111-160.
- Kojkar M.S., Kayahan I.K., Bavbek N. Gastroparesis diabetikoa Neuropatia autonomoarekin eta mikrovaskulopatiarekin elkartuta // Acta Med. Okayama. 2002. Vol. 56. 5. zkia. R. 237–243.
- Merio R., Festa A., Bergmann H. et al. I hustuketa gastrikoa motela I motako diabetean: neuropatia autonomiko eta periferikoarekin, odoleko glukosa eta kontrol glikemikoarekin erlazionatuta // Diabetes Care. 1997. Vol. 20. R. 419-423.
- De Block C.E., De Leeuw I.H., Pelckmans P.A. et al. Hedadura gastrikoa atzeratu eta autoimmunitate gastrikoa 1 motako diabetean // Diabetes Care. 2002. Vol. 25 (5). R. 912–927.
- Jones K.L., Russo A., Stevens J.E. et al. Diabetesaren hustuketa gastriko atzeratuen iragarleak // Diabetes Care. 2001. Vol. 24. R. 1264-1269.
- Cucchiara S., Franzese A., Salvia G. et al. Hustuketa gastrikoaren atzerapena eta desoreka elektrikoa gastrikoa IDDM // Diabetes Care. 1998. Vol. 21. R. 438–443.
- Punkkinen J., Frkkila M., Mtzke S. et al. Gomazko sabeleko goiko sintomak 1 motako diabetesa duten pazienteetan: neuropatia autonomikoak eragindako hustuketa gastrikoaren narriadurarekin zerikusirik ez du // Diabet. Med. 2008. Vol. 25. R. 570-577.
- Kong M.F., Horowitz M., Jones K.L. et al. Gastroparesis diabetikoaren historia naturala // Diabetes Care. 1999. Vol. 22. R. 503-507.
- Russo A., Stevens J.E., Chen R. et al. hipogluzemiak solidoen eta likidoen hustuketa gastrikoa azkartzen du 1 motako diabetesa iraunkorrean // J Clin Endocrinol Metab. 2005. Vol. 90. R. 448–4495.
- Samsom M., Akkermans L.M., Jebbink R.J. et al. Hipergluzemian dauden mekanismo motorren gastrointestinek I motako diabetes mellitusaren hustuketa gastrikoa atzeratu dute. 1997. Vol. 40. R. 641–646.
- Nowak T. Johnson C.P., Kalbfleisch J.H. et al. Hegal gastrikoa oso aldakorra intsulina menpeko diabetes mellitus duten gaixoetan // Gut. 1995. Vol. 37. R. 23–29.
- Leites Yu.G., Galstyan G.R., Marchenko diabetes mellitus-en konplikazioak // Consilium Medicum. 2007. 2. zk.
- Basieva Z.K., Basieva O.O., Shavlohova E.A., Kekhoeva A.Yu., Kusova diabetesa mellitus duten esofagoko GERD duten pazienteetan esofago erabiliz // Zientzia eta hezkuntza arazo modernoak. 2013. 6. zk.
- Fedorchenko diabetesa eta haren ultzera peptikoarekin konbinatuta // Pacific Medical Journal. 2005. N.º 1. P. 20–23.
- Sirotin B.Z., Fedorchenko Yu.L., Vitko L.G., Marenin diabetesa eta patologia esofagikoa // Gastroenterologiaren ikuspegi klinikoak, hepatologia. 6. zk., 22-25. 2009.
- Fedorchenko errefluxu gaixotasuna diabetes mellitus // Medikuntza eta farmazia berriak. 2012. 407. zk. (Gastroenterologia). S. 13.
- Korneeva N.V., Fedorchenko Yu.L., diabetesa mellitusaren errefluxu gastroesofageko gaixotasunean aberatsa // Siberian Medical Journal. 2011. T. 26. Zbk. 3. Alea. 1, 57–61.
- Zinnatullin M.R., Zimmerman Y.S., Cowards diabetesa eta ultzera peptikoa // Gastroenterologia esperimentala eta klinikoa. 2003. 5. zk. 17-24 or.
- Fedorchenko Yu.L., Koblova NM, Obukhova diabetesa mellituseko ultzera gastroduodenal kronikoen ikastaroa eta bere quamatelarekin tratamendua // Ros. Zh. gastroenterola., hepatola. eta koloproktola. 2002. zk. 2. 82. 8-88.
- Kuleshov E.V., Kuleshov diabetesa eta gaixotasun kirurgikoak. M. 1996.216 or.
- De Luis D.A., Cordero J.M., Caballero C. et al. Helicobacter pylori infekzioaren tratamenduaren eragina hustuketa gastrikoan eta honen eragina glizeemia kontrolean 1 motako diabetes mellitus // Diabetes Res. Clin. 2001. praktika. Vol. 52. 1. or.
- Gentile S., Turco S., Oliviero B. et al. Neuropatia autonomikoaren rola Helicobacter pylori infekzioaren arrisku faktore gisa 2 motako diabetes mellitus duten paziente dispeptikoetan // Diabetes Res. Clin, praktikatu. 1998. Vol. 42. 41. or.
- Waseem S., Moshiree B., Draganov P .: egungo diagnostiko erronkak eta kudeaketa gogoetak // World J Gastroenterol. 2009. Vol. 15 (1). R. 25–37. Iritzia.
- Leites Yu.G., Nevmerzhitsky VI, Klefortova-goiko digestio sistemaren ebakuazio nahasteak diabetesa mellitus mota duten pazienteetan neuropatia autonomoaren adierazpen gisa // Diabetes mellitus. 2007. zbk. 2. 25-32 orr.
- Ivashkin V.T., Urdailaren funtzio motorraren gaixotasuna duten gaixoen azterketa eta tratamendurako gomendioak. M., 2008.
- Hasler - gaur egungo kontzeptuak eta gogoetak // Medscape J Med. 2008. Vol. 10 (1). R. 16. Iritzia.
- Sabelaren funtzio motorraren sheptulina eta tratamenduan itopridoaren prokinetika berri bat erabiltzeko aukera // Consilium medicum. 2008. V. 9. zkia 7. P. 9-13.
- Lazebnik digestio-nahasteak prokinetika // Buletin Medikoa. 2014. 7. zenbakia (656). S. 13.
- Strauss S.M., Sturkenboom M.C., Bleumink G.S. et al. drogak eta bat-bateko heriotzaren arriskua // Eur Heart J. 2005. Vol. 26. R. 2007-2012.
- Seema Gupta, Vinod Kapoor et al. Itopride klorhidratoaren eragina QT tartean helduen boluntario osasuntsuetan //. 2005. Vol. 12. N. 4.
- Noritake M. et al. Itopride hidrokloridoaren eragina gastroparesis diabetikoan // Kiso to Rinsho. 1997. Vol. 31 (8). R. 2785–2791.
- Basque., Noritake M., Mizogami H. et al. Gastroparesia diabetikoa duten pazienteetan itopride hidrokloridoaren eraginkortasuna. Gastroenterologia. 2005. Vol. 968. PZ 969.
- Stevens J.E., Russo A., Maddox A.F. et al. Itopridearen eragina hustuketa gastrikoaren gainean, aspaldiko diabetes mellitus // Neurogastroenterol Motil. 2008. Vol. 2 (5). R. 456-463.
Erregistratutako erabiltzaileentzat bakarrik
Gastroparesi diabetikoaren sintomak
Hasierako fasean gaixotasuna ia asintomatikoa da. Forma larrietan gastroparesia seinale hauek bakarrik aintzatetsi daiteke:
- Bihotzeko erritmoa eta belarra jan ondoren
- Urdaileko ardura eta betetasun sentsazioa, baita mokadu arina ere,
- Idorreria, beherakoa jarraituz,
- Garratza, zapore txarra ahoan.
Sintomak falta badira, odol glukosa maila eskasa diagnostikatu daiteke gastroparesia. Gastroparesi diabetikoak odol azukre normala mantentzea zailtzen du, nahiz eta diabetiko gaixo batek karbohidrato baxuko dieta jarraitu.
Gastroparesi diabetikoaren ondorioak
 Gastroparesia eta gastroparesia diabetikoa bi kontzeptu eta termino desberdin dira. Lehenengo kasuan urdailaren paralisi partziala dakar. Bigarrenean - odol azukre ezegonkorra duten gaixoetan urdaila ahuldu.
Gastroparesia eta gastroparesia diabetikoa bi kontzeptu eta termino desberdin dira. Lehenengo kasuan urdailaren paralisi partziala dakar. Bigarrenean - odol azukre ezegonkorra duten gaixoetan urdaila ahuldu.
Gaixotasuna garatzeko arrazoi nagusia odolean glukosa maila altuak eragindako nerbio barauaren funtzioak urratzea da.
Nerbio hau berezia da, giza gorputzaren funtzio ugariak kontrolatzen ditu, kontzientzia zuzenean parte hartu gabe gauzatzen direnak. Hauek dira:
- digestioa,
- palpitations,
- gizonezkoen muntaketa eta abar.
Zer gertatzen da gaixo batek gastroparesia garatzen badu?
- Urdaila oso astiro hustu denez, beteta geratzen da hurrengo bazkariaren aurreko orduaren arabera.
- Hori dela eta, zati txikiek ere urdaila eta osotasun sentsazioa eragiten dituzte.
- Gaixotasunaren forma larrietan, hainbat otordu ondoz ondo pilatu daitezke.
- Kasu honetan, gaixoak keinuak izaten ditu: belching, bloating, kolika, mina, urdaileko mina.
Hasierako faseetan, gaixotasuna odol azukrearen neurketa erregularrarekin soilik hautematen da. Kontua da gastroparesiak, forma arin batean ere, ez duela odolean glukosa zenbatekoa kontrolatzen uzten. Dieta konplikatzeak are gehiago zailtzen du egoera.
Garrantzitsua: gantz, kaloria handiko elikagaiak, kafeinazko elikagaiak, alkohola edo antidepresibo trizikalak hartzerakoan, hustuketa gastrikoa are gehiago moteltzen da.
Odol azukrean eragina
Odolaren glukosa-edukia sabelean husteko moduaren araberakoa den ulertzeko, lehenik eta behin, 1 motako diabetesa duen gaixo baten gorputzean zer gertatzen den irudikatu behar duzu.
Jan aurretik, intsulina bizkorrarekin injektatu behar zaio.
P Injekzioa egin ondoren, gaixoak zerbait jan behar du. Hori gertatzen ez bada, odol azukrea gutxitzen hasiko da eta hipogluzemia ekar dezake. Dieta gastroparesisarekin, janaria sabelean digeritzen denean, ia gauza bera gertatzen da. Gorputzak ez zituen beharrezko mantenugaiak jasotzen, hipogluzemia garatzen da. Nahiz eta intsulina puntuan ematen zen arau guztien arabera, eta bazkaria egin zen.
Injekzioa egin ondoren, gaixoak zerbait jan behar du. Hori gertatzen ez bada, odol azukrea gutxitzen hasiko da eta hipogluzemia ekar dezake. Dieta gastroparesisarekin, janaria sabelean digeritzen denean, ia gauza bera gertatzen da. Gorputzak ez zituen beharrezko mantenugaiak jasotzen, hipogluzemia garatzen da. Nahiz eta intsulina puntuan ematen zen arau guztien arabera, eta bazkaria egin zen.
Arazoa da diabetiko batek ezin duela inoiz jakin urdaila zehazki noiz eramango duen jakia gehiago eta hutsik. Kasu honetan, intsulina injektatu ahal izan zuen gero. Edo, azkar jokatzen duen sendagaiaren ordez, erabili ekintza ertaineko edo luzeko sendagaia.
Baina maltzurkeria da gastroparesis diabetikoa ezusteko fenomenoa dela. Inork ezin du ziur esan sabela noiz hustuko den. Patologiak eta atezainaren zainketen funtzioak izan ezean, jasotzen denetik minutu gutxira gerta daiteke elikagaien mugimendua. Urdaila husteko gehienezko denbora 3 ordukoa da.
Piloren espasmo bat badago eta balbula itxita badago, orduan janaria sabelean egon daiteke ordu askotan. Eta batzuetan egun batzuk. Beheko lerroa: odol azukre maila kritikoki etengabe jaisten da eta, bat-batean, izpi malkartsua hustu bezain laster.
Horregatik, arazoak zailtasun handiak sortzen ditu odolean glukosa-maila kontrolatu behar bada, tratamendu egokia preskribatzeko. Gainera, arazoak sortzen dira intsulina injektatu beharrean piluletan hartzen dutenengan.
Kasu honetan, pankreako hormona ez da xurgatuko, urdailean murgildu gabeko jakiekin batera.
2 motako diabetean gastroparesiaren desberdintasunak
Pankreasak bigarren motako diabetean intsulina sintetizatzeko gai denez, gaixotasun mota hau jasaten duten gaixoek askoz arazo gutxiago dituzte. Une gogorra ere badute: intsulina kopuru nahikoa ekoizten da elikagaiak hesteetara joan eta erabat digeritzen denean.
 Hori gertatzen ez bada, odolean gutxienez azukre maila mantentzen da, hipogluzemiak prebenitzeko soilik.
Hori gertatzen ez bada, odolean gutxienez azukre maila mantentzen da, hipogluzemiak prebenitzeko soilik.
2. motako gaixotasuna duten diabetikoentzako egokitutako karbo gutxiko dietaren menpe, ez da intsulina dosi handirik behar. Horregatik, gastroparesiaren adierazpenak ez dira oso beldurgarriak.
Gainera, hustuketa motela baina egonkorra bada, beharrezkoa den odol azukre maila ere mantenduko da. Arazoak sabelean husteko bat-batean eta erabatekoarekin sortzen dira. Orduan, glukosa-kantitateak zeharo gaindituko ditu baimendutako mugak.
Normala intsulinarentzako injekzio azkar baten laguntzaz bakarrik itzul dezakezu. Baina, hori egin ondoren, ordu gutxiren buruan beta zelulak ahulak bakarrik izango dira intsulina bezainbeste sintetizatzeko, azukrea maila normalizatzeko.
Beste arazo garrantzitsu bat, eta gastroparesiaren tratamendua beharrezkoa den beste arrazoi bat, egunsentiaren sindromea da. Hemen duzue oharra:
- Demagun gaixo batek afaria egiten duela, bere odolean glukosa maila normala da.
- Baina janaria ez zen berehala digeritzen eta urdailean gelditzen zen.
- Gauez hesteetara mugitzen bada, goizean diabetikoa odol azukre handiz esnatuko da.
Karbohidrato baxuko dietaren menpe eta intsulina dosi baxuak sartuta 2 motako diabetean sartuta, hipopluzemia arriskua gastroparesiarekin txikia da.
Dieta berezi bat atxikitzen duten pazienteetan zailtasunak eta, aldi berean, intsulina dosi handiak administratzen dituzte. Azukre mailaren bat-bateko aldaketak eta hipogluzemia eraso larriak izaten dituzte.
Gastroparesia baieztatzean zer egin
Gaixoak diabetesa gastroparesiaren sintoma arinak baditu ere, eta odol glukosaren neurketa ugarik diagnostikoa berresten badute, beharrezkoa da azukrearen erpin kontrolatzeko modua aurkitu behar izatea. Intsulinarekiko dosiak etengabe aldatuz gero, tratatzeak ez du emaitzarik emango, baina ez die kalte handirik egingo.
Horrela, egoera larriagotu eta konplikazio berriak jaso ditzakezu, baina ezin izango duzu hipogluzemiako erasoak ekidin. Hustuketa gastrikoa berandu tratatzeko hainbat metodo daude, ondoren deskribatzen diren guztiak.
Kausak eta seinaleak
 Nerbio sindromearen agerpenaren faktore nagusia odol glukosa altua da, nerbio vagusa kaltetuta dagoenean. Parekismoak ere laguntzen du: hipotiroidismoa, lesioak eta gaixotasun gastrointestinala (ultzerak), patologia baskularrak, estresa, anorexia nerbiosoa, esklerodermia, odol presioa normalizatzen duten drogen ondorioak.
Nerbio sindromearen agerpenaren faktore nagusia odol glukosa altua da, nerbio vagusa kaltetuta dagoenean. Parekismoak ere laguntzen du: hipotiroidismoa, lesioak eta gaixotasun gastrointestinala (ultzerak), patologia baskularrak, estresa, anorexia nerbiosoa, esklerodermia, odol presioa normalizatzen duten drogen ondorioak.
Batzuetan diabetesa gastroparesia hainbat faktore predisposatzaileen atzealdean gertatzen da. Adibidez, gantz-elikagaiak, kafe-edariak eta alkohola gehiegiz jaten dituen pertsona batek gaixotasun hau garatzeko arrisku handia du.
Gogoratu beharra dago paresiaren forma diabetikoa ohikoena dela eta urdaila ahulduta dagoela hipergluzemia kronikoa dutenetan. Eta bigarren kasuan, organoaren paralisi osatugabea soilik nabaritzen da.
Urdaila hustea motela denez, gaixoak betetze-sentimenduak izaten ditu bazkaldu ondoren, atsedenaldian eta baita bazkari berri batean ere. Hori dela eta, nahiz eta janari zati txiki batek goiko sabelean pisu sentsazioa eragin.
Gaixotasuna larriagotuta, hainbat janari errazio aldi berean jasotzen dira sabelean. Kasu honetan sintoma hauek garatzen dira:
Gainera, hustuketa gastrikoa atzeratzeak ondorio negatiboak ditu elikagaiak asimilatzeko prozesuetan, eta horrek kaltegarria eragiten dio gaixoaren osasunari.
Azpimarratzekoa da gastroparesiaren hasierako forma glukosaren balioen jarraipen etengabearekin soilik antzeman daitekeela.
Sindrome neurologikoak azukre maila jarraitzeko prozesua zailtzen du. Dieta zuzena ez betetzeagatik are larriagotu egiten da egoera.
Gastroparesiaren eragina gluzemian eta bigarren ikastaroan diabetesa duten ezaugarrien eragina
 Diabetiko batek intsulina injektatzen du bazkariak baino lehen edo pankreako intsulinaren produkzioa aktibatzen duten drogak erabiltzen dituenean, glukosa-edukia egonkortuko da. Baina sendagaiak edo intsulina injekzio bat hartuz gero janaria jan gabe, orduan azukrearen kontzentrazioa asko murriztu daiteke. Diabeteseko gastroparesiak hipogluzemia ere sorrarazten du.
Diabetiko batek intsulina injektatzen du bazkariak baino lehen edo pankreako intsulinaren produkzioa aktibatzen duten drogak erabiltzen dituenean, glukosa-edukia egonkortuko da. Baina sendagaiak edo intsulina injekzio bat hartuz gero janaria jan gabe, orduan azukrearen kontzentrazioa asko murriztu daiteke. Diabeteseko gastroparesiak hipogluzemia ere sorrarazten du.
Urdaila behar bezala funtzionatzen ari bada, otorduaren ondoren berehala hesteei jarraitzen die. Parees diabetikoaren kasuan, janaria hesteetan egon daiteke ordu batzuetan edo egun batzuetan.
Fenomeno honek askotan odol azukre kontzentrazioaren beherakada handia dakar, 60-120 minuturen ondoren gertatzen baita. jan ondoren. Eta 12 ordu igaro ondoren, janaria hesteetara sartzen denean, azukre-maila, aitzitik, nabarmen handitzen da.
1. motako diabetearekin, gastroparesiaren arazoa oso arazoa da. Hala ere, gaixotasunarekiko intsulinarekiko forma batekin, pankreak modu independentean hormona bat sortzen du, hortaz, tratamendu gastrointestinalaren pare bat duen gaixoak askoz hobeto sentitzen du.
Intsulinaren produkzioa janaria urdailetik hesteetara sartzen denean gertatzen da. Janaria urdailean dagoen bitartean, glukosa basalen kontzentrazio baxua nabaritzen da. Hala ere, gaixoak diabetesa lortzeko dietoterapiaren printzipioak jarraitzen dituenean, hormonaren gutxieneko zenbatekoa behar du eta horrek ez du hipogluzemia agertzen laguntzen.
Urdaila poliki-poliki hustuz gero, prozesu honen abiadura berdina da. Hala ere, 2 motako diabetean, odol glukosa maila normalak dira. Baina bat-batean eta bat-batean hustuz gero, glukosaren irakurketak nabarmen egin dezake gora. Gainera, egoera hau ez da intsulina injekzio bat sartu aurretik gelditzen.
Azpimarratzekoa da gastroparesi diabetikoa gosaria izan aurretik azukre kontzentrazioaren gehikuntza eragiten duen arrazoia izan daitekeela.
Hori dela eta, afaldu ondoren janaria urdailean geratzen bada, digestio-prozesua gauez egingo da eta esnatu ondoren azukre-maila gainestimatuko da.
Diagnostikoa eta tratamendua
 Diabetesaren sabeleko pareisa identifikatzeko eta haren garapena zehazteko, azukre-balioak etengabe kontrolatu eta erregistratu behar dituzu 2-3 astez. Gainera, gaixoak gastroenterologo batek aztertu behar ditu.
Diabetesaren sabeleko pareisa identifikatzeko eta haren garapena zehazteko, azukre-balioak etengabe kontrolatu eta erregistratu behar dituzu 2-3 astez. Gainera, gaixoak gastroenterologo batek aztertu behar ditu.
Sindrome neurologiko baten presentzia honako fenomenoek adierazten dute, auto-jarraipen egunkaria mantentzerakoan hauteman daitekeena. Beraz, jan ondoren 1 edo 3 ordu igaro ondoren, glukosa-kontzentrazioa etengabe normala izaten da, eta barazki azukre-maila areagotu egiten da afari puntualarekin batera.
Gainera, pareekin, goizeko glikemia maila etengabe aldatzen da. Janaria jan ondoren, azukrearen edukia normala izaten jarraitzen du eta bazkariaren 5 ordu baino ez dira handitzen.
Diabetesean gastroparesia ere hauteman dezakezu proba berezia egiten baduzu. Esperimentua ez da otorduak baino lehen intsulina injektatzea, baizik eta afariari uko egin eta gauez injekzioa eman behar duzu. Sutra urdail huts batean azukre adierazleak grabatu beharko lituzke.
Diabetesaren ikastaroa konplexua ez bada, goizeko glikemia normala izan beharko litzateke. Hala ere, pareekin, hipogluzemia gehienetan diabetesa mellitusean garatzen da.
Gastroparesi diabetikorako terapia da bizimodu jakin bat atxikitzea eta azukre mailaren jarraipena egitea aldizka.Tratamenduaren helburu nagusia baginaren nerbio funtzioa berreskuratzea da. Horregatik, urdaila berriro ere normaltasunez hasiko da.
Diabetesaren konplikazioari modu globalean tratatu behar zaio:
- botika hartzen
- gimnasia berezia
- dieting.
Beraz, husteko prozesua azkartzeko, sendagileak drogak errezetatzen ditu almibarretan edo piluletan. Diru-laguntza horien artean daude Motilium, Betaine klorhidratoa eta pepsina, metoklopramida eta beste.
Ariketa eta Dieta
 Gastroparesi diabetikoarekin gimnasia berezia egin behar da eta horrekin horma gastriko geldoak indartu daitezke. Horri esker, gorputzaren ohiko lana finkatuko da eta hustuketa azkarra egiten lagunduko du.
Gastroparesi diabetikoarekin gimnasia berezia egin behar da eta horrekin horma gastriko geldoak indartu daitezke. Horri esker, gorputzaren ohiko lana finkatuko da eta hustuketa azkarra egiten lagunduko du.
Ariketa sinpleena otordu baten ondoren ibiltzea da, eta gutxienez 60 minutu iraun beharko du. Afal ondoren paseatzea komeni da. Eta ondo sentitzen diren diabetikoek jogging arinak egin ditzakete.
Sabeleko atzerakada sakona ere hesteetako mugimendu azkarrak lagunduko ditu. Ariketa hau jan ondoren egiten da. Nahi den efektua lortzeko, aldizka egin behar da eta pare bat asteren buruan sabeleko giharrak eta hormak indartsuagoak bihurtuko dira eta horrek eragin positiboa izango du digestio prozesuan.
Ariketa 4 minutu egin behar da. Denbora hori lortzeko, urdaila gutxienez 100 aldiz erretraktu behar da.
Gainera, inklinazio sakonak egitea erabilgarria da atzera eta aurrera, eta horrek elikagaien aurrerapena hobetzen du traktu gastrointestinalean zehar. Ariketa egunero egin behar da gutxienez 20 aldiz.
Gastroparesi diabetikoaren sintoma desatseginak ezabatzeko, garrantzitsua da dieta berezi bat jarraitzea eta zenbait arau atxikitzea:
- jan aurretik, 2 edalontzi ur edo te hartu behar dituzu azukrerik gabe,
- Bazkariaren aurretik intsulina injekziorik behar ez bada, otorduak eguneko 4-6 pintxoetara igo behar dira,
- zuntz aberatsak diren elikagaiak erabili aurretik lurreratu behar dira,
- azken otordua oheratu baino 5 ordu lehenago izan behar da,
- haragi barkaezinak bota behar dira (txerria, ehiza, behia),
- ez jan urtxintxak afaltzeko,
- janari guztiak gutxienez 40 aldiz mastekatu behar dira.
Haragiaren haragi birrindu batean haragizko dieta (oilaskoa, indioilarra, untxia) lehentasuna izan behar da. Hobe da itsaskia ez jatea susperraldi osoa lortu arte.
Dieta terapiak emaitza egokiak ekartzen ez baditu, gaixoa elikagai erdi-likido edo likidoetara eramaten da.
Jende askok ez daki goma mastekatzea erremedio eraginkorra dela gastroparesiarako. Azken finean, hormen gastrikoen muskulu leunaren uzkurtze prozesua estimulatzen du, balbula pilorikoa ahultzen.
Aldi berean, ez zenuke kezkatu behar azukre mailaz, izan ere, masailetako batek xilitol 1 g baino ez ditu, eta horrek ez du eraginik eragin gluzemian. Hori dela eta, otordu bakoitzaren ondoren, ogia ordubete inguru mastekatu behar da. Artikulu honetako bideoak diabetearen konplikazioei buruzko informazio osagarria emango du.
Dieta egokitzea gastroparesia kontrolatzeko
Gastroparesi diabetikoaren sintomak nabarmen murrizten dituen tratamendu onena, dieta berezia da. Egokiena urdaileko lana suspertzera eta heste motibitatea hobetzera zuzendutako ariketa multzo batekin konbinatu.
Gaixo askorentzat dieta eta dieta berri batera berehala aldatzea zaila da. Hori dela eta, hori pixkanaka egitea gomendatzen da, aldaketa errazenetatik erradikaletara pasatuz. Ondoren tratamendua segurua eta eraginkorra izango da.
- Jan aurretik, zalantzarik gabe, edalontzi bi edalontzi edan behar duzu - gauza nagusia da ez dela gozoa, ez duela kafeina eta alkoholik.
- Murriztu zuntz kontsumoa ahalik eta gehien. Substantzia hori duten produktuak dietan sartuta badaude ere, irabiagailuan hazten diren produktuak arteztea gomendatzen da.
- Elikagai bigunak ere kontu handiz masticatu behar dira, gutxienez 40 aldiz.
- Digeritu zaila den barietatearen haragia erabat abandonatu beharko zenuke: haragia, txerria, jokoa. Haragi xehatuaren edo hegazti egosiaren platerei lehentasuna eman behar zaie, haragi-erregailu baten bidez txikituta. Ez jan txirlak.
- Afaria oheratu baino bost ordu lehenago izan behar da. Aldi berean, afariak gutxieneko proteina eduki beharko luke - hobe da horietako batzuk gosaltzera eramatea.
- Otorduetan intsulina sartu beharrik ez badago, eguneko hiru otorduetan 4-6 txikitan zatitu behar duzu.
- Gaixotasunaren forma larrietan, dieta tratamenduak espero ziren emaitzak ekarri ez zituenean, beharrezkoa da janari likido eta erdi likidoetara pasatzea.
Diabetikoaren urdaila gastroparesiaren eraginez gero, zuntzek edozein forma, erraz disolbagarriak izan arren, balbularen entxufea eratzea eragin dezake. Hori dela eta, haren erabilera baimenduta dago gaixotasunaren forma arinetan, baina kantitate minimoetan.
Horrek odol azukrea hobetuko du. Lina edo platano haziak bezalako zuntz lodia duten laxagarriak erabat baztertu behar dira.
Zer da gastroparesia?
Gastroparesi diabetikoa urdaileko muskuluen paralisi partziala da eta horrek jan ondoren sabeleko espazioa garbitzea atzeratzen du. Gaixotasun honen garapenak sabeleko gihar-ehunen lana moteldu egiten du, eta horrek asaldura funtzionala elikagaien koma sortzen laguntzen du. Zehaztutako elikagaien gordailu luzeak gainbeheraren prozesuan murgiltzen dira. Ondorioz, flora patogenoen ugalketa gertatzen da, eta horrek kaltegarria du digestio aparatuan.

Trastorno patologiko mota hau ezaugarri da diabetesa duten pertsonentzat bakarrik, baina baita neurri handiagoan ere. 1 motako gaixotasunarekin, gastroparesia ohikoagoa da 2 motako diabetesa duten pertsonetan baino.
ICD-10 gaixotasunaren izendapena: K31.8.0 * Urdaileko atonia (gastroparesia).
Gaixotasunaren garapenaren seinale nagusiak
Gastroparesisarekin, gaixoak elikagaien satietate azkarraz kexatzen dira, nahiz eta oso jaki gutxi jan. Aldi berean, urdaila beteta dago, min egin dezake, gehiegizko jarioarekin gertatzen den bezala. Hala ere, pertsona pixkanaka pisua galtzen ari da. Idorreria, zurrumurruak eta maiz egiten ditu gora jan ondoren.
Patologia hau ezin da berehala susmatu, beraz, gastroenterologoak arretaz aztertu behar ditu lehenengo sintomarik kezkagarriak gertatzen direnean.
Dieta okerrak, frijitu, gantz eta alkohol gehiegikeriak okerrera egiten du gaixotasunaren ibilbidea eta diabetikoetan gastroparesiaren garapena areagotzen du.

Urte asko daramatzat DIABETESen arazoa aztertzen. Beldurgarria da hainbeste jende hiltzen denean, eta are gehiago desgaituta geratzen dira diabetearen ondorioz.
Berri onak kontatzen aritzen naiz - Errusiar Zientzietako Medikuntzako Akademiako Ikerketa Zentro Endokrinologikoak diabetesa erabat sendatzen duen sendagaia garatzea lortu du. Momentuz, droga horren eraginkortasuna% 100era hurbiltzen ari da.
Beste berri on bat da: Osasun Ministerioak segurtasuna bermatu du drogaren kostu osoa konpentsatuko duen programa berezi bat onartzea. Errusian eta CIS herrialdeetan diabetikoak to Uztailaren 6an erremedio bat jaso daiteke - Doan!
Askotan, gastroparesis diabetikoak larritasun eta adierazpen maila desberdinak izaten ditu. Gehienetan gastroparesiarekin, sintoma hauek antzematen dira:
- goragalea, jan ostean
- bloating,
- sasi sentimendu baten agerpena,
- mina sabelean,
- belarra, bihotzekoa,
- ez da urdaileko ezaugarrien gainezka,
- anorexia.
Gaixotasunean islatzen den erreflexua, normalean, bazkari nagusiaren ondoren gertatzen da. Hala ere, gaixotasunen forma akutuan oka egiteko erasoak janaririk gabe eragin daitezke (janari gehiegi pilatuta eta zuku gastrikoa sabelean). Patologiak elikagaien prozesamenduan eragina duenez, gorabeherak janari eta behazun zati handiak ditu.
Gaixotasunaren forma larriak digestio-aparatuan eragin negatiboa du, ez baitute beren funtzio egokia betetzen, eta, ondorioz, gorputza saturatzen uzten dute oligoelementu baliagarriekin. Horrenbestez, substantzia falta garrantzitsuak gorputzaren pisua murrizten laguntzen du, gorputza pixkanaka deshidratatu eta agortzen du.
Gastroparesiaren sintomak nabarmen aldatu ohi dira bizitzako ohiko erritmoa. Jendeak sufritzen du ahultasun, nekea, narritadura sentsazioa. Ziklo jarraitua da, gorputzean etengabe islatzen dena eta ez dio uzten ohiko moduan egonkor funtzionatzen uzten. Eguneko hormona aldaketek eta glukosa altuek egoera larriagotu egiten dute. Patologia duten pertsonek nerbio matxurak izaten dituzte eta ia ez dute depresiorik ateratzen.
1 eta 2 motako diabetean gaixotasunaren ezaugarriak
1 motako diabetesa duten pertsonek intsulinaren sintesi naturala duten 2 motako gaixotasunak baino askoz konplikazio gehiago izaten dituzte. Askotan, hesteetako hodietara garraiatu ondoren gertatzen da erreplikatzeko unea. Hartutako janaria urdailean bertan geratzen den bitartean, odolean glukosaren tasa erlatiboa kontzentrazio baxua da.
Gaixotasunaren ezaugarriak
Gastroparesis diabetikoa urdaileko giharren paralisi osatu gabea gertatzen den egoera da. Elikagaien digestio prozesuan eta hesterantz mugitzeko zailtasunak ditu horrek. Gastroparesis diabetikoarekin, hainbat patologia gastrointestinalaren aurrerapen gehiago egin daitezke.
Gaixotasuna odolean azukre kontzentrazio handiagoaren atzeko planoan garatzen da. Ez da berehala agertzen, prozesuak hainbat urte behar ditu. Intsulina menpeko jendeak izaten du konplikazio hori. 2. motako gaixotasuna duten diabetikoetan gastroparesia askoz ere gutxiagotan garatzen da.
Pertsona osasuntsuetan, urdaileko giharrak uzkurtzen dira, janaria prozesatu eta zatiak hesteetara mugitzen diren bitartean. Diabetesean, nerbio sistema nahasten da, traktu gastrointestinalaren funtzionamenduaren erregulazioa barne. Izan ere, glukosa-kontzentrazio handiagoak baginaren nerbioan kalteak ekar ditzake. Digestio prozesuan parte hartzen duten azidoen, entzimenen eta muskuluen sintesiaz arduratzen diren nerbioak eragiten dira. Arazoak traktu gastrointestinalaren edozein lekutan has daitezke.
Gaixotasun seinaleak
Diabetikoek jakin behar dute diabetean gastroparesia nola gerta daitekeen. Gaixoak sentsazio galeraren historia izan badu, erreflexuetan, oin lehorretan okerrera egin bada, digestio arazoak sor daitezke.
Gastroparesiaren seinaleak hauek dira:
- lurperatu edo hipika
- goragalea jan ondoren, gorakoak,
- lehen koilarak urdailaren betetasun sentsazioa agertzea,
- jan ondoren mina eta ondoeza sabelean,
- jateko gogoa galtzea,
- etengabeko bihotzerrea
- bloating,
- beherakoa,
- idorreria,
- Glukosa-kontzentrazioan egindako jauziak, gomendatutako dietarekiko atxikimendu zorrotza lortuz.
Dietaren edozein urraketarekin, gastroparesiaren sintomak okerrera egiten dute. Egoera okertzen da elikagai frijituak, muffins, gantz, zuntz janari, soda jan ondoren. Sintomen larritasuna gaixotasunaren larritasunaren eta gorputzaren ezaugarrien araberakoa da.
Hasierako faseetan, medikuek ezin dute beti gastroparesiaren garapena susmatu. Gaixotasunaren ezaugarria da ia ezinezkoa dela glukosa maila normala mantentzea.
Gaixotasunaren kausak
Diabetiko guztietatik urrun gastroparesia garatzen denez, jakin behar da zer faktore probokatibo dauden. Arrazoi nagusia nerbio sistemaren funtzionamendua urratzea eta nerbio bularrean kalteak egitea da. Baina maizago agertzen da gaixotasuna zeinetan:
- tratamendu gastrointestinala duten arazoak,
- hipotiroidismoaren,
- ultzera gastrikoa,
- gaixotasun baskularra
- esclerodermia,
- sabeleko, hesteetako, lesioen historia dago
- anorexia gaitz urduri,
- estresa larria.
Gastroparesia antihipertentsiboak diren drogen erabileraren konplikazioa izan daiteke. Zenbait kasutan, kausa faktoreen konbinazioa da, beraz, ulertzeko, zer arazo sortu diren beharrezkoa da medikuarekin batera.
Kafea, gantz elikagaiak, alkohola gehiegizko gogoarekin, gastroparesia garatzeko probabilitatea handitzen da. Azken finean, horrelako janariek urdailaren egoera okertzen dute.
Ezaugarri garrantzitsuak
Intsulina menpeko gaixotasun mota duten pazienteei intsulina eman behar zaie otorduak baino lehen. 2. motako diabetean, pazienteek intsulinaren produkzioa suspertzeko eta zelulek xurgatzeko prozesua hobetzeko diseinatutako botika bereziak edaten dituzte. Aldi berean, elikagaiak gorputzean sartu beharko lirateke, falta bada, azukre maila maila kritikora jaitsi daiteke.
Gaixotasun gastroparesia elikagaiak gorputzean normalean xurgatzen ez direlako ezaugarri da. Horrek negatiboki eragiten du osasunean. Gaixotasun honekin, urdailetik hesteetarainoko janaria berehala sar daiteke, edo agian egun batzuk igaro ondoren. Janaririk ezean, diabetikoek hipogluzemiaren seinaleak erakusten dituzte. Elikagaiak hesteetara joan ahala, hipergluzemia garatu daiteke.
2. motako diabetesa duten pazienteetan, gastroparesiak intsulina menpeko diabetesa duten pazienteetan baino arazo gutxiago sortzen ditu. Izan ere, gaixotasunaren intsulina independentea duen formarekin, hormonaren sintesi naturalaren prozesua ez da nahasten (gaixotasuna larria bada ere). Horrenbestez, janaria urdailetik hesteetara igarotzen den unean hasten da.
Huste gastrikoa normala baino motelagoa bada, baina tasa berdinean, orduan 2 motako diabetesa duten diabetesa azukrea maila berean mantenduko da. Baina zati bat hesteetan elikagaiak hesteetara sartzen diren kasuetan, azukrearen kontzentrazioa handitzen da. Diabetikoak ezin du hipergluzemia modu independentean konpentsatu.
Gaixotasun honekin azukre maila altuak ikus daitezke goizean. Arratsean janaria ez da berehala hesteetara sartzen eta digeritzen hasten da. Prozesua gauez edo goizean hasten da. Beraz, lo egin ondoren, azukrea goratu egiten da.
Gaitzaren diagnostikoa
Gastroparesis diabetikoa zehazteko, gastroenterologoek gaixoaren azterketa eta galdeketa beharrezkoa da. Medikuek diagnostiko diferentziala egin beharko lukete beste patologiekin. Diagnosi zehatza egiteko, odol glukosa maila auto-kontrolatzea beharrezkoa da. Behaketa zenbait astetan egiten da.
Baldintza kontrolatzen denean, gaixoak azukrearen kontzentrazioa aldizka egiaztatu beharko du:
- Janaria jan ondoren 1-3 ordu, azukrearen balioak normala izaten jarraitzen dute (ez dute zertan berdinak izan);
- bazkal ostean, glukosaren jauzia ez da gertatzen, baina bere kontzentrazioa bazkaldu ondoren 4-6 ordu igotzen da;
- barazki azukrearen adierazleak nahiko altuak dira, baina ezinezkoa da aldez aurretik aurreikustea, egunez egun aldatzen direla.
Gastroparesi diabetikoa seinale horietako 2-3ren presentzia susma daiteke. Baina diagnostiko sintomarik zehatzena goizeko azukrea handitzea da.
Normalean, gastroparesia gertatzen denean, gaixoak glukosa-kontzentrazioa kontrolatzen ez duenean, erabiltzen den azukrea gutxitzen duten sendagaiak handitzen hasten da. Ondorioz, egoera okertzen da soilik: azukre jauziak iraunkorrak bihurtzen dira.
Intsulinaren menpeko gaixoei gomendatzen zaie horrelako esperimentu bat egitea. Gaueko bazkari bat saltatu behar da, intsulina ere ez zaio eman behar. Gauez intsulina injekzio bat egin behar baduzu, hartu azukre jaisteko beharrezko drogak. Egiaztatu glukosa-maila botikak hartu ondoren (intsulina injekzioa) eta goizean urdaila hutsik. Diabetesaren ohiko ibilbidearekin, traktu gastrointestinalaren muskuluen funtzionamendua okerrera egin gabe, adierazleak normalak izan beharko lirateke. Gastroparesiarekin azukrearen kontzentrazioa murriztu egingo da.
Afaria lehenago atzeratzea eta azukre mailaren aldaketak behatzea ere gomendatzen da. Azukrea normala izaten bada gauean bazkaririk gabe eta goizean afariarekin igotzen bada, medikuak gastroparesi diagnostikoa egin dezake.
Berez, medikuek horrelako azterketak preskribatzen dituzte.
- Erradiografia barioaren esekidura erabiliz. Ikerketa honek esofagoan oztopoaren aldaketak baztertu eta bere egoera ebaluatzea ahalbidetzen du.
- Manometria gastrikoa egitea. Prozeduran zehar, tratamendu gastrointestinalaren atal desberdinetan presioa ebaluatzen da.
- Ultrasoinuak erabiliz, barneko organoen inguruak ikus ditzakezu.
- Goiko digestioaren azterketa endoskopikoa. Prozeduran zehar, sabeleko barruko gainazalaren egoera ebaluatzen da.
- Elektrogastroenterografia egitea. Azterketak urdaileko jarduera elektrikoa neurtzeko aukera ematen du.
Gastroenterologoak urdaileko ultzerak, glutenarekiko alergiak, gastrointestinalaren suminkortasuna areagotzea eta hiatura hernia egiaztatu beharko ditu.
Tratamendu-taktikak
Gastroparesia diabetikoa baieztatzean, gogoratu behar da intsulina dosia aldatuz ezinezkoa dela egoera normalizatzea. Horrek azukrearen erpin eta diabetearen egoera okertzea baino ez du ekarriko. Beste bidea jarraitu. Gaixoak urdaila husteko eta elikagaiak hesteetara eramateko prozesuan hobekuntza bat lortu beharko luke.
Diagnostikoa baieztatu ondoren, bizimodua zorrotz kontrolatzen hasi behar duzu. Arrazoi nagusia baginaren nerbioaren etena da. Bere funtzioak leheneratzea posible bada, urdailaren eta odol hodien eta bihotzaren egoera normalizatzea posible da.
Medikuek 4 baldintza bereizten dituzte egoera normalizatzera:
- droga terapia
- jan ondoren ariketa fisiko bereziak egitea,
- dieta aldaketa txikiak
- elikadura-eskemaren berrikuspen osoa, elikagaiak modu likidoan edo erdi-likidoan erabiltzea.
Baina terapiaren emaitza garrantzitsuak lor ditzakezu metodo guztiak batera erabiltzen badituzu.
Tratamendua lortzeko, elikagai digeritzeko prozesua azkartzen duten botika bereziak dira. Gastroparesis forma arinak izanik, pilulak gauez bakarrik edan behar dituzu. Azken finean, afaria digeritzen da okerrena. Agian, gaueko gaixoen jarduera murriztu egin da.
Sendagaiak eskuragarri daude almibarretan edo piluletan. Azken horien eraginkortasuna askoz txikiagoa da, beraz, hobe da sendagaien forma likidoak erabiltzea.
Hala nola, bitartekoak agindu daitezke:
- Motilium (domperidone),
- "Metoklopramida"
- SuperPapayaEnzymePlus izenarekin entzimekin aberastutako tabletak
- "Acidin-pepsin" (betaina hidrokloruroa pepsinarekin konbinatuta).
Ariketa gaixoak bere kabuz egiten has daitezke. Metodo honen eraginkortasuna handiagoa da sendagaien erabilerarekin alderatuta. Diabetikoek ariketa bereziak egin behar dituzte elikagaiak ebakuatzeko prozesua hesteetara azkartzen dutenean. Sabeleko hormak indartzeko aukera ematen dute, geldo bihurtu direnak eta digestioa normalizatzeko.
- Urdaila hasten laguntzeko metodorik onena. Guztiz debekatuta dago jan ondoren eserita edo etzanda, batez ere afal ondoren.
- Sabeleko erretrakzio intentsiboa ere erabilgarria da - hau jan ondoren berehala egin behar da. 4 minututan urdaila 100 aldiz baino gehiago atera behar da.
- Elikagaiak mugitzeko prozesua hobetu aldapak atzera eta aurrera. 20 errepikapen nahikoa dira.
Egin ezazu karga zehatz hau aldizka.
Gastroparesi diabetikoan gomendagarria gomendatzen da. Horrek sabeleko gihar leunen uzkurdura suspertzea ahalbidetzen du.
Gaixoen dieta ez da zuntz eta gantz elikagai izan behar, oso zaila da horiek digeritzea, digestio prozesua moteldu egiten da. Elikagaiei lehentasuna eman behar zaie, forma likido eta erdi-likidoan.
Zein arazo sortzen ditu gastroparesi diabetikoak?
Gastroparesia "urdaileko paralisi partziala" esan nahi du, eta diabetesa gastroparesia "diabetesa duten gaixoen urdail ahula" esan nahi du. Bere arrazoi nagusia odol azukrea kronikoki altxatuta dagoen nerbio baginaren porrota da. Nerbio honek kontzientziarik gabe gertatzen diren gorputzeko funtzio ugari ditu, bihotz taupadak eta digestioa barne. Gizonetan, nerbio vaguaren neuropatia diabetikoak ere potentziarekin arazoak sor ditzake. Gastroparesi diabetikoa nola manifestatzen den ulertzeko, beheko argazkia aztertu behar duzu.

Ezkerrean urdaila egoera onean dago jan ondoren. Bere edukia hesteetara pasatzen da pixkanaka pililoan barrena. Atez atekoaren balbula oso irekia da (muskulu erlaxatua). Beheko esfinterra esfagia ondo itxita dago, burumak eta janariak esofagoak urdailetik ez sartzeko. Urdaileko gihar hormek aldian-aldian uzkurtzen dute eta elikagaien mugimendu normala laguntzen dute.
Eskuinean gastroparesia garatu duen gaixo diabetikoaren urdaila ikusten dugu. Sabeleko giharretako hormen mugimendu erritmiko normala ez da gertatzen. Porora itxita dago eta horrek sabelean hesteetara elikagaien mugimendua oztopatzen du. Batzuetan, pilarean hutsune txiki bat baino ezin da egon, arkatz bat baino gehiagoko diametroa ez duena, eta horren bidez elikagai likidoak hesteetara isurtzen dira tanta batzuekin. Atezainaren balbula espasmoak izanez gero, gaixoak zilborraren azpian cramp bat sentitu dezake.
Esofagoaren beheko esfinteroa erlaxatuta eta irekita dagoenez, sabeleko edukiak, azidoaz saturatuta, esofagora isurtzen dira. Horrek bihotzerrea eragiten du, batez ere pertsona horizontalki etzanda dagoenean. Esofagoa faringea urdailarekin lotzen duen hodi zabala da. Azidoaren eraginpean, haren hormen erredurak gertatzen dira. Maiz gertatzen da bihotz-bihotz erregularrak direla eta hortzak ere suntsitzen direla.
Urdaila ez bada huts egiten, normala den bezala, pertsona gainezka sentitzen da bazkari txiki bat egin ondoren ere. Kasurik larrienetan, errenkadan hainbat otordu pilatzen dira sabelean, eta horrek hantura larria eragiten du. Hala ere, kasu gehienetan diabetikoek ere ez dute susmatzen gastroparesia duenik 1 motako diabetesa tratatzeko programa edo 2 motako diabetesa tratatzeko programa hasi arte. Gure diabetesa tratatzeko erregimenek zure odol azukrearen jarraipen zehatza behar dute, eta gastroparesiaren arazoa normalean hautematen da.
Gastroparesi diabetikoa, bere forma arinenean, odol azukrearen kontrol normalean oztopatzen du. Kafeina, gantz elikagaiak, alkohola edo antidepresibo triziklikoak kontsumitzeak urdaila hustu eta arazoak okertu ditzake.
Zergatik gastroparesiak odol azukrearen erpinak eragiten ditu
Aztertu zer gertatzen zaion diabetesa ia ez duen intsulinaren sekrezioaren fasean otordu baten aurrean. Jaten baino lehen intsulina azkar injektatzen du edo pankreako intsulinaren produkzioa estimulatzen duten diabete pilulak hartzen ditu. Irakurri zergatik pilula hauek hartzeari utzi behar dizun eta zer kalte eragiten duten. Intsulina injektatzen edo pilulak hartzen bazituen, eta gero bazkaria saltatzen bazuen, bere odol azukrea oso baxua izango zen, hipogluzemia mailaraino. Zoritxarrez, gastroparesi diabetikoak otorduak saltatzeko ia eragin bera du.

Gaixo diabetiko batek jakingo balu bere urdailak hesteetan edukia noiz emango zion jan ondoren, intsulinaren injekzioa atzeratu dezake edo NPH intsulina ertaina gehitu intsulina azkarrerako ekintza moteltzeko. Baina gastroparesi diabetikoaren arazoa ezustekoa da. Aurretik ez dakigu zenbateraino jaten den ondoren urdaila nola hustu zen. Espasmo pirorikorik ez badago, orduan urdaila zati batean hutsik egon daiteke minutu batzuetan eta erabat 3 orduren buruan. Baina atezainaren balbula ondo itxita badago, janaria sabelean egon daiteke hainbat egunez.Honen ondorioz, odol azukrea "plinto azpitik" erori daiteke 1-2 ordu jan ondoren eta, bat-batean, hegan egin ondoren 12 ordu igaro ondoren, urdailak azkenean edukia hesteetara ematen duenean.
Gastroparesi diabetikoan digestioaren aurreikuspenik eza aztertu genuen. Intsulinarekiko diabetesa duten gaixoetan odol azukrea kontrolatzea oso zaila da. Diabetikoentzako arazoak ere sortzen dira pankrearen bidez intsulinaren produkzioa estimulatzen duten pilulak hartzen badituzte. Gomendatzen dugu.
Gastroparesiaren 2. ezaugarriak diabetean
2 motako diabetesa duten pazienteentzat, gastroparesi diabetikoak arazo larriagoak sortzen ditu 1 motako diabetesa duten pazienteentzat baino, oraindik ere pankrearen intsulina ekoizten baitute. Intsulina ekoizpen garrantzitsua urdailetik elikagaiak hesteetara sartzen denean soilik gertatzen da. Urdaila hutsik egon arte, odolean intsulina basal (barazki) baxua mantentzen da soilik. 2 motako diabetesa duen gaixo batek karbohidratoen dieta baxua ikusten badu, injekzioetan intsulina dosi baxuak baino ez ditu jasotzen, hipogluzemiaren mehatxu larria ez baitute.
Urdaila poliki-poliki hustuz gero, baina abiadura etengabean, orduan 2 motako diabetesa duten pazienteetan, pankreako beta zelulen jarduera nahikoa izaten da odol azukre normala mantentzeko. Baina bat-batean urdaila erabat hutsik badago, odol azukrearen jauzia dago, eta hori ezin da berehala itzali intsulina azkar injektatu gabe. Ordu gutxiren buruan, ahulatutako beta zelulek azukrea normaltasunez itzultzeko nahikoa intsulina sor dezakete.
Gastroparesi diabetikoa goizeko azukrearen barau gehikuntzaren bigarren kausa ohikoena da goizeko egunsentiaren fenomenoaren ondoren. Afariak zure sabelean garaiz utzi ez bazuen, gauez digestioa gertatuko da. Horrelako egoeran, diabetikoak ohera azukre arruntarekin joan daitezke eta, ondoren, goizean azukre gehiagorekin esnatu. Nolanahi ere, karbohidrato gutxiko dieta jarraitzen baduzu eta intsulina dosi txikiak injektatzen badituzu edo 2 motako diabetesa ez baduzu, orduan gastroparesiak ez du hipogluzemia mehatxatzen. Dieta "orekatua" eta intsulina dosi altuak jarraitzen dituzten paziente diabetikoek askoz ere arazo gehiago dituzte. Gastroparesi diabetikoa dela eta, azukreetan sekulako igoerak izaten dituzte eta hipogluzemia larria duten pasarteak.
Hemen daude 1. motako eta 2. motako diabetesa duten karbohidrato gutxiko dietak errezetak.
Nola diagnostikatu diabetearen konplikazio hori
Gastroparesi diabetikoa baduzu edo ez ulertzeko, eta hala bada, zein indartsua den, zenbait astetan odol azukrearen autokontrolaren emaitzen erregistroak aztertu behar dituzu. Laguntzailea da, halaber, gastroenterologoen azterketa egitea, diabetesa ez duten tratamendu gastrointestinalaren arazoak dauden ala ez jakiteko.
Azukrearen autokontrolaren emaitzen erregistroetan arreta jarri behar da egoera hauek dauden ala ez:
- Normalaren azpitik dagoen odol azukrea bazkari baten ondoren (3 aldiz) gertatzen da (ez behin eta berriz).
- Jan ondoren azukrea normala da eta gero 5 ordu edo geroago igotzen da, itxurazko arrazoirik gabe.
- Odolean goizeko azukrea sabelean hutsik zegoen, diabetikoak atzo goiz afaldu bazuen ere, oheratu baino 5 ordu lehenago, edo are lehenago. Edo goizeko odol azukreak ezustean jokatzen du, gaixoak goiz afaldu arren.
1 eta 2 egoerak elkarrekin gertatzen badira, orduan nahikoa da gastroparesia susmatzeko. 3. zenbakiko egoerak, gainerakoak izan gabe ere, gastroparesi diabetikoa diagnostikatzeko aukera ematen du. Odolean goizeko azukrea sabelean hutsik egonez gero, gaixo diabetikoek gauean intsulina edo tableta luzeen dosia handitu dezakete gauez.Azkenean, gauez diabetesa dosi garrantzitsuak jasotzen ditu, goizeko dosia nabarmen gainditzen duten arren, goiz bazkaltzen duen arren. Horren ostean, goizean odol azukreak ezustekoak izango ditu. Zenbait egunetan altuera mantenduko da, beste batzuetan normala edo baxua izango da. Azukrea ezustekoak gastroparesia susmatzeko seinale nagusia da.

Goizeko barazki odol azukreak ustekabean jokatzen duela ikusten badugu, esperimentu bat egin dezakegu gastroparesi diabetikoa baieztatzeko edo ezeztatzeko. Afaldu egun batean afaldu eta, beraz, ez ezazu intsulina azkar injektatu afal aurretik. Kasu honetan, gauez intsulina hedatuaren eta / edo diabetesa eskuineko pilulen ohiko dosia erabili behar duzu. Neurtu odol azukrea oheratu aurretik eta, ondoren, goizean, urdaila hutsik esnatu bezain laster. Gauez azukre normala izango duzula suposatzen da. Azukrerik izan ezean, goizeko azukrea normala edo gutxitzen zela esan daiteke, orduan gastroparesiak gehienetan arazoak ditu.
Esperimentua amaitu ondoren, afaldu goizean hainbat egunetan. Begiratu azukrea nola portatzen den arratsaldean oheratu eta hurrengo goizean. Ondoren, berriro errepikatu esperimentua. Ondoren, berriro afaldu egun batzuk eta ikusi. Odoleko azukrea normalean edo baxua bada goizean afaldu gabe eta afaltzerakoan, biharamunean biharamunean bihurtzen da, zalantzarik gabe gastroparesia diabetikoa duzu. Jarraian deskribatutako metodoak erabiliz tratatu eta kontrolatu dezakezu.
Diabetiko batek dieta "orekatu" bat jaten badu, karbohidratoekin gainkargatuta, orduan, bere odol azukreak ezustekoak izango ditu, gastroparesia edozein dela ere.
Esperimentuek emaitza batere ematen ez badute, gastroenterologo batek aztertu behar duzu eta aurkitu arazo hauetakoren bat dagoen ala ez:
- urdaileko edo duodenaleko ultzera,
- gastritis erosiboa edo atrofikoa,
- suminkortasun gastrointestinala
- hiatal hernia
- zeliako gaixotasuna (gluten alergia),
- beste gaixotasun gastroenterologikoak.
Gastroenterologo batek egindako azterketak baliagarriak izango dira nolanahi ere. Goian agertzen diren traktu gastrointestinalaren arazoek ondo erantzuten diote tratamenduari, medikuaren gomendioak arretaz jarraitzen badituzu. Tratamendu honek diabetean odol azukrearen kontrola hobetzen laguntzen du.
Gastroparesi diabetikoa kontrolatzeko metodoak
Beraz, gastroparesia diabetikoa garatu duzula baieztatu zen, odol azukrearen autokontrolaren guztizko emaitzen arabera, baita arestian deskribatutako esperimentuaren hainbat errepikapenen ondoren ere. Lehenik eta behin, ikasi behar duzu arazo hori ezin dela kontrolpean hartu intsulina dosi malabaristak eginez. Halako saiakerek odol azukrearen erpinak baino ez dituzte ekarriko eta diabetearen konplikazioak areagotzen dituzte eta hipogluzemiaren arriskua areagotzen dute. Gastroparesia diabetikoa kontrolatzeko, jan ondoren hustuketa gastrikoa hobetzen saiatu behar da eta, ondoren, hainbat metodo deskribatzen dira nola egin.

Gastroparesia baduzu, orduan, bizitzako zailtasunak 1 motako diabetesa tratatzeko programa edo 2 motako diabetesa tratatzeko programa osatzen duten beste gaixo guztiak baino askoz ere handiagoa da. Arazo hau kontrolpean hartu dezakezu eta odol azukre normala mantendu erregimena arretaz jarraitzen baduzu. Baina horrek abantaila garrantzitsuak ematen ditu. Dakizuen bezala, gastroparesi diabetikoa odol azukre kronikoki eragindako baga nerbioan kalteak gertatzen dira. Diabetesa hainbat hilabete edo urtetan diziplinatzen bada, vago nerbio funtzioa berreskuratzen da. Baina nerbio horrek digestioa kontrolatzen du, gorputzaren taupadak eta beste funtzio autonomoak ere kontrolatzen ditu. Osasun hobekuntza garrantzitsuak jasoko dituzu, gastroparesia sendatzeaz gain. Neuropatia diabetikoa desagertzen denean, gizon askok are potentzia hobetuko dute.
Jan ondoren hustuketa gastrikoa hobetzeko metodoak lau multzotan banatzen dira:
- botika hartzen
- ariketa bereziak eta masaje bazkariak zehar eta ondoren,
- dietan aldaketa txikiak
- dieta aldaketa larriak, elikagai likido edo erdi likidoak erabiltzea.
Orokorrean, metodo horiek bakarrik ez dira nahikoa funtzionatzen, baina elkarrekin odol azukre normala lor dezakete baita kasu larrienetan ere. Artikulu hau irakurri ondoren, zure ohitura eta lehentasunetara nola moldatu irudikatuko duzu.
Gastroparesi diabetikoa tratatzeko helburuak hauek dira:
- Sintomak gutxitzea edo erabat uztea - satietate goiztiarra, goragalea, beldurra, bihotzerrea, heritzea, idorreria.
- Jan ondoren azukre baxuen intzidentzia murriztea.
- Odol azukrea normaltzea goizean urdaila hutsan (gastroparesiaren seinale nagusia).
- Azukre zurrunak leuntzea, odol azukrearen autokontrol osoaren emaitza egonkorragoak.
Zerrenda honetako azken 3 puntuak bakarrik lor ditzakezu gastroparesia tratatzen baduzu eta, aldi berean, karbohidrato gutxiko dieta jarraitu. Orain arte, ez dago inolako modurik karbohidratoekin gainkargatuta dagoen dieta "orekatua" jarraitzen duten diabetesa duten gaixoen azukre kargatzeko. Horrelako dieta batek intsulina dosi handiak injektatzea eskatzen du, ezustekoetan jarduten dutenak. Ikusi argia kargatzeko metodoa zein den oraindik egin ez baduzu.
Pilulak piluletan edo almibarretan likido moduan
Oraindik sendagai batek ezin du gastroparesi diabetikoa sendatu. Diabetesaren konplikazio hau kentzen duen gauza bakarra odol azukre normala da hainbat urtez jarraian. Hala ere, zenbait botika gastriko hustuketa azkartu daiteke jan ondoren, batez ere zure gastroparesia arina edo moderatua bada. Horrek odol azukrearen gorabeherak leuntzen laguntzen du.
Diabetiko gehienek pilulak hartu behar dituzte otordu aurretik. Gastroparesia forma arina bada, agian afaria baino lehen botikak hartzea lortu dezakezu. Arrazoiren batengatik, zailena da diabetesa duten gaixoen afarian digestioa egitea. Beharbada, afaldu ondoren egunean zehar jarduera fisiko gutxiago egiten dutelako edo afaltzeko bazkaririk handienak jaten dituztelako. Pertsona osasuntsuetan afaldu ondoren hustuketa gastrikoa beste otordu batzuen ondoren baino motelagoa dela uste da.

Gastroparesi diabetikorako sendagaiak pilulak edo jarabe likidoak izan daitezke. Tabletak normalean ez dira hain eraginkorrak, izan ere, ekintzak hasi aurretik, urdailean desegin eta asimilatu behar dira. Ahal izanez gero, hobe da sendagai likidoak erabiltzea. Gastroparesi diabetikoagatik hartzen duzuen pilula guztiak irentsi aurretik arretaz kontsumitu behar da. Pilulak mastekatu gabe hartzen badituzu, orduan ordu batzuk igaro ondoren hasiko dira jokatzen.
Super Papaya Enzyme Plus - Enzimak Chewable Tablets
Bernstein doktoreak bere liburuan Dr. Bernstein-en Diabetes Soluzioak dio digestio-entzimak hartzeak diabetearen gastroparesia duten gaixo asko laguntzen duela. Bereziki, gaixoek bereziki goraipatzen dute Super Papaya Enzyme Plus. Hauek dira menta zaporetsu duten tableta masticagarriak. Hegaluzea eta belearazteko arazoak konpontzen dituzte, eta diabetiko askok gastroparesiaren ondorioz izaten dituzten odol azukre-aldaketak leuntzen laguntzen dute.

Super Papaya Enzyme Plus-k papaina, amilasa, lipasa, zelulosa eta bromelaina entzimak ditu, proteinak, gantzak, karbohidratoak eta zuntzak digeritzen laguntzen dutenak urdailean dauden bitartean. Otordu bakoitzarekin 3-5 pilulak mastekatzea gomendatzen da: jaten hasi aurretik, janariarekin, eta baita ondoren ere. Produktu honek sorbitola eta beste edulkoratzaile batzuk ditu, baina kopuru txikian, eta horrek ez luke eragin handirik izan behar zure odol azukrean.Hemen aipatzen dut digestio entzimekin egindako produktu jakin hau, Bernstein doktoreak berariaz idazten baitu bere liburuan. Deskargatu iHerb-en produktuak ordenatzeko argibideak posta-paketeetan bidaltzeko.
Motilioa (domperidona)
Gastroparesi diabetikoarentzat, Bernstein doktoreak medikamentu hau agintzen du hurrengo dosian: masailatu bi 10 mg pilulak otordu bat baino 1 ordu lehenago eta edalontzi bat edan, sosa dezakezu. Ez igo dosia, horrek gizonengan potentzialtasun arazoak sor ditzake eta baita emakumezkoen hilekoak ez izatea ere. Domperidona substantzia aktiboa da, eta Motilium da droga saltzen den izen komertziala.

Motilium-ek janari modu sabelean jan ondoren elikagaiak erauztea estimulatzen du, artikulu honetan azaltzen diren gainerako drogak bezala. Hori dela eta, komenigarria da beste sendagai batzuekin batera erabiltzea, baina ez metoklopramidarekin jarraian aztertuko duguna. Bigarren mailako efektuak Motilium hartzetik sortzen badira, desagertu egiten dira droga hau uztean.
Metoclopramide
Metoklopramida, seguruenik, jan ondoren hustuketa gastrikoaren estimulatzaile indartsuena da. Domperidonaren antzera jokatzen du, dopaminak sabelean duen eragina inhibituz (inhibituz). Domperidona ez bezala, sendagai hori garunean sartzen da, horregatik, maiz, bigarren mailako efektu larriak eragiten ditu - lotsa, depresioa, antsietatea, baita Parkinsonaren gaixotasuna duten sindromeak ere. Pertsona batzuetan, bigarren mailako efektu hauek berehala gertatzen dira, beste batzuetan, berriz, metoklopramidarekin hainbat hilabeteko tratamenduaren ondoren.

Metoklopramidaren bigarren mailako efektuaren antidotoa diphenhydramine hydrochloride da, diphenhydramine izenaz ezagutzen dena. Metoklopramida administrazioak bigarren mailako efektu larriak eragin bazituen, diphenhydramine clorloridearekin tratatu behar zela, metoclopramide betiko utzi behar da. 3 hilabete edo gehiago tratatu dituzten pertsonek metoklopramida bat-batean etetzeak portaera psikotikoa sor dezake. Beraz, sendagai honen dosia zerora murriztu behar da pixkanaka.
Gastroparesi diabetikoaren tratamendurako, Bernstein doktoreak metoklopramida agindatzen du kasurik muturrekoetan soilik, bigarren mailako efektuak askotan gertatzen direlako eta larriak direlako. Tresna hau erabili aurretik, saiatu artikuluan zerrendatzen ditugun beste aukera guztiak, ariketa, masaje eta dieta aldaketak barne. Metoclopramida medikuak agindutako moduan eta hark adierazten duen dosian baino ezin da hartu.
Betaina klorhidratoa + pepsina
Betaine hidrokloruroa + pepsina konbinazio indartsua da, sabelean jaten den elikagaien matxura estimulatzen duena. Zenbat eta janari gehiago digeritzen sabelean, orduan eta litekeena da hesteetan azkar sartuko dela. Pepsina entzima digestiboa da. Betaina hidrokloruroa azido klorhidrikoa eratzen den substantzia da, urdaileko azidotasuna handitzen duena. Betaina hidrokloruroa + pepsina hartu aurretik, azterketa bat egin gastroenterologoarekin eta berarekin kontsultatu. Neurri zure zuku gastrikoaren garraztasuna. Azidotasuna goratua edo normala bada - betaina klorhidratoa + pepsina ez da egokia. Tresna indartsua da hau, baina gastroenterologo baten gomendiorik gabe erabiltzen bada, ondorioak larriak izango dira. Zuku gastrikoaren azidotasun handiagoa duten pertsonei zuzenduta dago. Zure garraztasuna normala bada, saiatu Super Papaya Enzyme Plus entzima kitak, goian idatzi duguna.
Betaina hidrokloruroa + pepsina farmazian erosi daiteke Acidin-Pepsin piluletan

edo AEBetatik bidali posta bidalketa bidez, adibidez, gehigarri honen moduan

Bernstein doktoreak gomendatzen du 1 tableta edo kapsula batekin hastea otordu baten erdian.Inoiz ez hartu betaina klorhidrato + pepsina urdail huts batean! Bihotz-burrunba gertatzen ez bada kapsula batetik, hurrengo aldian dosia handitzen saiatzea 2 eta, ondoren, 3 kapsuletara otordu bakoitzeko. Betaine hidrokloridoak + pepsinak ez du baginaren nerbioa estimulatzen. Hori dela eta, tresna honek partzialki laguntzen du gastroparesi diabetikoaren kasurik larrienetan ere. Hala ere, kontraindikazio eta muga ugari ditu. Kontraindikazioak - gastritis, esofagitis, urdaileko ultzera edo duodenal ultzera.
Jan ondoren gastrika hustuketa azkartzen duten ariketak
Terapia fisikoa diabetesa gastroparesia tratatzeko botikak baino eraginkorragoa da. Doakoa da eta ez du bigarren mailako eraginik. Diabetearekin lotutako beste egoera guztietan gertatzen den bezala, botikak egin behar dira ariketa alferrik duten pazienteentzat bakarrik. Beraz, jakin dezagun zer ariketek jan ondoren elikagaien ebakuazioa azkartzen duten jan ondoren. Urdail osasuntsu batean, hormen gihar leunak erritmikoki kontratatzen dira janaria tratamendu gastrointestinala igarotzeko. Gastroparesi diabetikoak eragindako urdailean, hormen muskulatura motela da eta ez da uzkurtzen. Dirudienez, jarraian deskribatuko ditugun ariketa fisiko sinpleen laguntzaz, uzkurdura hauek simulatu eta elikagaien ebakuazioa azkartu dezakezu.
Seguru asko nabaritu duzu jan ondoren ibiltzeak digestioa hobetzen duela. Eragin hori bereziki baliotsua da gastroparesi diabetikoa duten pazienteentzat. Hori dela eta, Bernstein doktoreak gomendatzen duen lehen ariketa batez besteko erritmo batez edo azkar ibiltzea da jan ondoren ordubetez, batez ere afal ondoren. Chi-running teknikaren arabera ibiltzea ere gomendatzen dugu. Teknika hori erabiliz, jan ondoren korrika egitea gustatuko zaizu. Ziurtatu lasterketak plazerra eman diezazun!

Hurrengo ariketa Bernstein doktorearekin partekatu zuten, yoga irakaslearengandik ezagutzen zuen paziente batek eta benetan laguntzen duela ziurtatu zuen. Sabelean ahalik eta sakonena marraztu behar da saihetsetara itsatsi ahal izateko, eta gero puztu, erraldoi eta konbexua izan dadin, danbor baten antzera. Jan ondoren, erritmikoki ekintza sinple hau errepikatu ahal duzu. Aste edo hilabete batzuk barru, zure sabeleko muskuluak gero eta indartsuagoak bihurtuko dira. Ariketa gero eta gehiago errepikatu dezakezu nekatu aurretik. Helburua da ehunka aldiz jarraian egitea. 100 aldiz 4 minutu baino gutxiago hartzen dituzte. 300-400 errepikapen egiten ikasten duzunean eta jan ondoren 15 minutu igarotzen dituzunean, odol azukrearen gorabeherak oso leunak izango dira.
Bazkal ostean egin behar duzun beste ariketa antzeko bat. Eserita edo zutik, okertu ahal duzun neurrian. Ondoren, makurtu aurrera ahalik eta baxuen. Errepikatu ahal den neurrian. Ariketa hau, arestian esandakoa oso erraza da, tontoa dirudi ere. Hala ere, jan ondoren elikagaien ebakuazioa azkartzen dute, gastroparesi diabetikoarekin laguntzen dute eta odol azukrearen kontrola hobetzen dute diziplina izanez gero.
Gomea - gastroparesi diabetikorako erremedio bat
Mastekatzen duzunean, gazia askatzen da. Digestio entzimak ez ezik, giharren uzkurdura leuna estimulatzen du sabeleko hormetan eta balbula pilorikoa erlaxatzen du. Azukrerik gabeko mastekak xylitol gramo bat baino gehiago ez du eta gerta liteke zure odol azukrean eragin larririk ez izatea. Jan ondoren ordubetez plater bat edo dragee bat mastekatu behar duzu. Horrek diabetesa gastroparesiaren ikastaroa hobetzen du, ariketa eta dieta aldaketaz gain. Ez erabili hainbat plater edo dumplings errenkadan, horrek zure odol azukrea igo dezakeelako.
Nola aldatu diabetiko baten dieta gastroparesia kontrolatzeko
Gastroparesia diabetikoa kontrolatzeko dieta-metodoak drogak baino eraginkorragoak dira. Batez ere, aurreko atalean deskribatutako ariketa fisikoekin konbinatzen badituzu. Arazoa da diabetesa duten pertsonei ez zaiela asko gustatu behar dieten dietan aldaketak egitea. Zerrendatu dezagun aldaketa horiek, errazenetik konplexuenetara:
- Otordu bakoitzaren aurretik gutxienez 2 edalontzi edan behar duzu. Likido honek ez luke azukrea eta beste karbohidratoak eduki behar, ezta kafeina eta alkohola ere.
- Murriztu zuntz zatiak edo, gainera, erabat jan. Barazkiak dituzten zuntzak, aurretik irabiagailuan ehotzen, erdi likidoak izan arte.
- Oso gutxi eta kontu handiz jaten duzun janari guztia. Mota bakoitza ziztatu bakoitza gutxienez 40 aldiz.
- Ezabatu haragia haragi-erregailuan lurrean egon ez den dieta, hau da, haragi-hara joan. Digestiorako zailak diren haragiak erabat baztertu. Hau da, behi, gantz hegazti, txerri eta ehiza. Itsaski-jatea ere ez da komeni.
- Afaldu goiz, oheratu aurretik 5-6 ordu. Afaldu proteinaren zatiak murriztu, transferentziaren zati bat afaritik gosaltzera eta bazkaltzera.
- Otorduetan intsulina azkar injektatzen ez baduzu, jan egunean ez 3 aldiz, baina maizago, 4-6 aldiz, zati txikietan.
- Gastroparesi diabetikoaren kasurik larrienetan, elikagai erdi-likido eta likidoetara pasa.
Gastroparesi diabetikoak eragindako sabelean, zuntz disolbagarriak eta disolbaezinak kortxoa sor dezake eta erabat estutzen du atez atekoaren balbula erabat. Egoera normalean, hori ez da arazoa, atez atekoaren balbula oso irekia delako. Gastroparesia diabetikoa arina bada, odol azukrearen kontrola hobetu daiteke dieta zuntz zatiak murrizten dituzunean, ezabatu edo gutxienez barazkiak irabiagailuan ehotu, digestioa errazteko. Ez itzazu zuntzak dituzten zuntzak dituzten laxagarriak, haziak edo arkakusoak (psyllium) gisa.
Transferitu zure proteinen kontsumoaren zati bat bazkaltzeko eta gosaltzeko ordez afaltzeko
Jende gehienarentzat, eguneko bazkaririk handiena afaria da. Afaltzeko, haragi edo beste proteina elikagai gehien hartzen dituzte. Gastroparesia garatu duten diabetesa duten pazienteentzat, dieta honek asko zailtzen du goizean odol azukrea kontrolatzea urdaileko huts batean. Animalien proteinak, bereziki haragi gorriak, sarritan sabelean dagoen balbula pilorikoa estutu egiten du, gihar espasmoaren ondorioz mugatuta dagoena. Irtenbidea - Garraiatu eta bazkaltzeko zure animalia proteinen aportazio batzuk transferitu.
Ez utzi 60 gramo proteina baino gehiago afaltzeko, hau da, 300 gramo proteina elikagai baino gehiago, eta are gutxiago hobea da. Arraina, haragia, albondigak edo behi xehatua, gazta edo arrautzak izan daitezke. Ziurtatu neurri honen ondorioz, goizean zure azukrea urdaileko huts batean normaltasunetik askoz gertuago egongo dela. Jakina, afaritik proteina beste otorduetara transferitzen duzunean, jan aurretik, intsulina azkarreko dosia ere partzialki transferitu behar da. Seguruenik, gauez intsulina edo diabetesa pilulak luzatzeko dosia ere murriztu daiteke goizeko odol azukrea hondatu gabe.

Agian gerta daiteke proteinaren zati bat afalostetik gosarira eta bazkaltzera lekualdatzearen ondorioz, azukrea handitzen hasiko dela otordu horien ondoren, nahiz eta intsulina azkarraren dosia aldatu aurretik bazkaldu aurretik. Gau osoan odol azukre altua jasatea baino gaitz txikiagoa da. Otorduen aurretik intsulina azkar injektatzen ez baduzu, egunean 4 aldiz jan ezazu zati txikietan, azukrea egonkorragoa eta normala den heinean gertuago egon dadin. Gainera, intsulina ez baduzu injektatzen, hobe da egunean 5-6 aldiz jan behar izatea zati txikiagoetan. Gogora ezazu jan aurretik intsulina azkarra injektatzen baduzu, 5 orduz behin jan behar duzula, intsulina dosien eraginak bata bestearen gainetik ez egon daitezen.
Alkoholaren eta kafeinaren kontsumoa jan ondoren elikagaien ebakuazioa moteldu egiten da jan ondoren. Piperraren eta txokolatearen eragin bera.Substantzia horiek guztiak saihestu behar dira, batez ere afarian, zure gastroparesi diabetikoa moderatua edo larria bada.
Elikagai erdi-likidoak eta likidoak - gastroparesisarentzako erremedio erradikal bat
Gastroparesi diabetikoaren sendabiderik erradikalena elikagai erdi-likido edo likidoetara aldatzea da. Hori eginez gero, pertsona batek jateko plazerraren zati handi bat galtzen du. Jende gutxi gustatzen zaio. Bestalde, diabetiko gaixoen odol azukrea normaltasunetik gertu dagoela ziurtatzeko modu bakarra izan daiteke. Hainbat hilabete edo urte mantentzen baduzu, orduan nerbio vaguaren funtzionamendua pixkanaka berreskuratuko da eta gastroparesia igaroko da. Ondoren, normalean jan ahal izango da odol azukrearen kontrola arriskuan jarri gabe. Bernstein doktoreak berak bide horretatik joan zen.
Gastroparesi diabetikorako dieta erdi likidoak haurtxoentzako janaria eta esne osoko jogurta dira. Karbohidrato baxuko barazkiak dendan eros ditzakezu, baita karbohidraturik gabeko animalia produktuak poteak dira haurtxoentzako janariarekin. Produktuak aukeratzerakoan etiketak arretaz aztertu behar dituzu. Jogurta nola aukeratu, jarraian eztabaidatuko dugu. Jogurta egokia da, likidoa ez dena, baina gelatina. Europan eta Estatu Batuetan saltzen da, baina zaila da errusiar hiztunen herrialdeetan sartzea.

Karbohidrato gutxiko dieta baterako menua sortzeko artikuluan, azpimarratu genuen zenbat eta barazki prozesatu gehiago izan, orduan eta azkarrago igotzen direla odol azukrea. Zein da gastroparesi diabetikorako barazki erdi likidoak jateko gomendioarekin bat? Kontua da diabetearen konplikazio hori garatzen bada, janaria urdailetik hesteetara sartzen dela oso astiro. Hau ere ontzien errezeta likidoei aplikatzen zaie haurtxoentzako janariarekin. Nahiz eta barazki samurrenek apenas dute denborarik odol azukrea biltzeko, jan aurretik injektatzen duzun intsulina azkarraren ekintzarekin jarraitzeko. Eta, seguru asko, intsulina laburraren ekintza moteldu beharko da jan aurretik, NPH-intsulina protafan ertainekin nahastuz.
Elikadura erdi-likidoa aldatzen baduzu diabetesa gastroparesia kontrolatzeko, saiatu gorputzaren proteina gabezia ekiditen. Bizimodu sedentarioa eramaten duen pertsonak 0,8 gramo proteina kontsumitu beharko lituzke eguneko bere gorputz pisuaren 1 kg bakoitzeko. Proteina elikagaiek proteina hutsaren% 20 inguru edukitzen dute, hau da, gorputz pisu ideal bakoitzeko 1 kg bakoitzeko 4 gramo proteina inguru jan behar dituzu. Hori pentsatzen baduzu, hori ez da nahikoa. Heziketa fisikoan diharduten pertsonek, baita hazten dituzten haurrek eta nerabeek ere, 1,5-2 aldiz proteina gehiago behar dute.
Jogurt zuriko esne integrala neurriz (!) Neurria duen produktu bat da, eta diabetesa duten karbohidrato gutxiko dieta bat da. Jogurta zuria aipatzen da gelatina, ez likidoa, ez koipea, azukrea, fruta, kontserbak gehitu gabe ... Oso ohikoa da Europan eta AEBetan, baina ez Errusiako hitz egiten duten herrialdeetan. Jogurtaren gustu hori, stevia eta kanela gehitu ditzakezu. Ez jan gantz gutxiko jogurtak diabetesa baino karbohidrato gehiago dituelako.
Elikagai likidoak gastroparesia diabetikoa kontrolatzeko erabiltzen dugu, likido erdi-likidoak nahikoa laguntzen ez duen kasuetan. Produktu bereziak dira bodybuilding-ean aritzen diren pertsonentzat. Horiek guztiek proteina asko dituzte, uretan diluitu behar den hauts baten moduan saltzen dira. Gutxienez karbohidratoak dituzten eta, noski, esteroide anabolikoen antzera "kimika" gehigarririk ez dugunontzat egokiak gara. Erabili gorputzerako gorputz proteinak arrautzak edo gariarekin osatutako proteina guztiak behar dituzun aminoazido guztiak lortzeko. Proteinetako Soy Bodybuilding produktuak ez dira aukerarik onena. Substantziak - esterolak - izan daitezke emakumezkoen hormona estrogenoaren antzeko egituran.
Nola injektatu intsulina otorduen aurretik, gastroparesira egokitzeko
Janari aurretik intsulina azkarra erabiltzeko metodo konbentzionalak ez dira egokiak gastroparesi diabetiko egoeretan. Hipogluzemia arriskua areagotzen dute, elikagaiak poliki xurgatu direlako eta denborarekin odol azukrea igotzeko astirik ez izateagatik. Beraz, intsulinaren ekintza moteldu behar duzu. Lehenik eta behin, jakin glukometro baten laguntzaz, zer janari digeritzen den atzerapenarekin. Ordeztu intsulina ultrasoinua otorduen aurretik motzekin. Jaten hasi baino 40-45 minutu txikiagoak egiten ahalegindu zaitezke, ohi dugun bezala, baina esertzera jaten baino lehen. Kasu honetan, erabili artikuluan gorago deskribatu dugun gastroparesia kontrolatzeko neurriak.
Hala eta guztiz ere, intsulina laburrak oraindik ere azkarregi jokatzen badu, saiatu bazkaltzen ari zarenean edo jaten amaitu duzunean. Erremediorik erradikalena intsulina laburraren dosiaren zati bat NPH intsulina ertainekin ordezkatzea da. Gastroparesi diabetikoa egoera bakarra da intsulina mota desberdinak injekzio batean nahasten direnean.

Demagun 4 unitate intsulina motz eta NPH-intsulina ertaineko 1 unitate nahastu behar duzula. Horretarako, lehenik intsulina motzeko 4 unitate injektatu xiringan, ohi bezala. Ondoren, sartu xiringaren orratza NPH intsulinaren ontzian eta astindu egitura osoa behin baino gehiagotan. Hartu berehala intsulina UNITATEA 1 errailetik, protamina partikulak astindu ondoren finkatzeko denbora izan arte eta 5 U inguru. Airearen burbuilak xiringa batean labur eta NPH-intsulina nahasten lagunduko dute. Horretarako, xiringa behin eta berriro biratu. Orain intsulina eta aire pixka bat nahastu dezakezu. Lurpeko aireko burbuilek ez dute kalterik eragingo.
Gastroparesi diabetikoa baduzu, ez ezazu ultrasoinu intsulina erabili intsulina azkar gisa otorduak baino lehen. Intsulina motz arruntak ere azkarregi jokatzen duelako horrelako egoeran, eta are gehiago, ultrahorta, are azkarrago jokatzen duena, ez da egokia. Ultrashort intsulina odol handiko azukrea normalizatzeko bolo zuzen gisa erabil daiteke. Otorduen aurretik, NPH eta intsulina motza eta nahasketa bat injektatzen baduzu, esnatu ondoren goizeko zuzenketa bolus batean sartu dezakezu. Bazkariak baino lehen intsulina azkar gisa, motza edo NPH-intsulina laburra edo nahasketa soilik erabil ditzakezu.