Posible al da haurdunaldia 1 motako diabetearekin?

Haurdunaldia egoera zirraragarria eta larrikoa da emakumearen bizitzan, baina gorputzaren indar guztien tentsio garrantzitsua eskatzen du. Haurdunaldian metabolismo mota guztiak aktibatzen dira eta gaixotasun metabolikorik badago, orduan bere ibilbidea ezusteko alda daiteke. Karbohidratoen metabolismoa gestazioan zehar gaur egun dugun artikuluaren gaia da. Haurdunaldiak 1 motako eta 2 motako diabetearen aurrekariak nola jokatzen duen esango dizugu, amak eta fetuak nola mehatxatzen duten eta nola aurre egin.
Errusian, 1 eta 2 motako diabetesa prebalentzia haurdun dauden emakumeen artean% 0,9-2 da. Haurdun dauden emakumeen karbohidratoen metabolismoaren nahasteen artean, honako forma hauek bereizten dira:
1. Diabetesa, haurdunaldia baino lehenagoko emakume batean (diabetesa gestazionala):
- 1 motako diabetesa
- 2. motako diabetesa
- beste diabetesa mellitus: pankreatogenikoa - pancreatitisak jasan ondoren, pankreako nekrosia, pankreako botikek eragindako kalteak, infekzioek eragindako diabetesa: citomegalovirus, errubela, gripearen birusa, hepatitis biralak B eta C, opistorkiasia, ekinokoscosia, kriptosorodiosia, la.
2. Diabetes mellitus gestazionala (GDM). GDM haurdunaldi honetan garatu den karbohidratoen metabolismoaren urraketa da, bere larritasuna aldatu egiten da, pronostikoa eta tratamendua ere bai.
Diabetesarekin haurdunaldia kontraindikatuta dagoenean:
1) Diabetes mellitusaren konplikazio progresiboak (erretinopatia ugaltzailea, creatropinaren garbitasuna gutxitzearekin, hau da, giltzurrunak iragazteko funtzioa urratuz), horrek amaren bizitzarako arriskua sortzen du.
2) Intsulinarekiko diabetesa eta mina (diabetesa, intsulinak gaizki zuzentzen duena), sarritan jauziak izaten dira odol azukre mailan, gernone azetona eta baldintza hipogluzemikoetan.
3) Bi ezkontideetan diabetesaren presentzia.
4) Diabetea mellitus eta amaren sentsibilizazio Rh konbinazioa (Rhesus - ama negatiboa eta Rhesus - fetua positiboa).
5) diabetesa eta biriketako tuberkulosia aktiboa.
6) fetuaren aurkako heriotza (batez ere errepikatua) eta / edo konpentsatutako diabetearen aurkako garapen akatsak dituzten haurren jaiotza. Kasu honetan, bi ezkontideen genetikaren inguruko kontsulta beharrezkoa da.
Haurdunaldia eta 1 motako diabetesa
1 motako diabetesa sistema endokrinoaren gaixotasun autoimmune bat da, odol azukrearen gehikuntza dela eta intsulina gabezia absolutua dela eta.
1 motako diabetearen herentzia% 2 ingurukoa da ama gaixorik badago,% 7 inguru aita gaixorik badago eta% 30 inguru guraso biak gaixotzen badira.
1 motako diabetearen sintomak:
Haurdun dauden emakumeek 1 motako diabetearen sintomak haurdunaldiaren kanpoko berdinak dira. Emakume haurdunetan, karbohidratoen metabolismoaren gorabeherak nabarmenagoak izan daitezke, lehenengo hiruhilekoan hipergluzemia (odol azukre altua) izateko arriskua areagotzen da; II. Aitzitik, hipogluzemia (odol azukrea gutxitu da balio normalen azpitik).
Diagnostiko
1. Odol glukosa maila. Haurdun dauden emakumeetan, araua 5,1 mmol / l artekoa da. Analisia prestatu eta emateak ez du haurdun ez denarekin alderatzen. Odol azukrea goizean neurtzen da odol venousarekin urdaileko huts batean. Glicemia kontrolatzeko, odola egunean behin lagatzen da, profil glikemikoa deritzo.
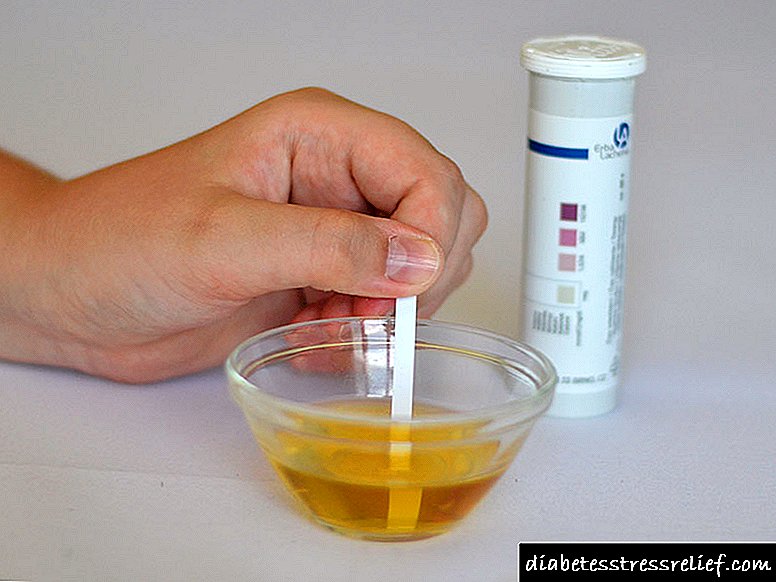
2. Azukrea eta azetona gernua. Adierazle horiek antenatal klinikan egindako agerraldi bakoitzaren arabera zehazten dira, gernu zenbaketa orokorrekin batera.
3. Hemoglobina glikadatua (Hb1Ac). 5.6 araua -% 7,0.
4. Konplikazioen diagnostikoa. Diabetearen konplikazioak polineuropatia (nerbio-kalteak) eta angiopatia (kalte baskularrak) dira. Angiopatien kasuan, mikroangiopatiak interesatzen zaizkigu (ontzi txikietan kalteak).
Nefropatia diabetikoa giltzurrunetako ontzi txikien lesioa da, eta horrek pixkanaka haien filtrazio funtzioa gutxitzea eta giltzurruneko porrotaren garapena dakar. Haurdunaldian giltzurruneko karga handitzen da, gainera, infekzio arriskua handitzen da. Hori dela eta, gernuaren kontrola antenatal klinika batean agertzen da.
Giltzurrunetako egoera zehazteak gertaeraren aurkako adierazpena izan dezake, hemodialisi (giltzurrun artifizial artifiziala) eta entrega goiztiarra izateko (amaren bizitzarako arriskua).
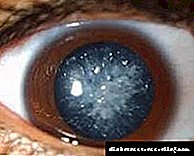
Erretinopatia diabetikoa erretinaren ontzi txikien lesioa da. Diabetesa duen gaixo batean haurdunaldia planifikatu beharko litzateke, batzuetan haurdunaldiaren aurretik erretinako koagulazio laserrak erretinako urruntze arriskua murrizteko beharrezkoa delako. Erretinopatiaren beranduko faseak erditze independentearentzako kontraindikazioa dira (ezin duzu bultza egin, erretinako urruntze arrisku handia dagoelako), eta batzuetan izaten dira.
5. Gainera, diabetes mellitus duten emakume guztiek azterketa orokorra egiten dute eta horrek osasun egoerari amaiera ematen dio.
- Odol azterketa orokorra.
- Gernu-analisia (gernuaren proteina).
- Odol azterketa biokimikoa (proteina osoa, albumina, urea, kreatinina, bilirubina zuzena eta zeharkakoa, alanina aminotransferasa, aspartato aminotransferasa, fosfatasa alkalina).
- Coagulograma (odol koagulagarritasunaren adierazleak).
- Proteinen eguneroko gernuaren azterketa.
6. Fetoaren diagnostikoa:
- Ultrasoinu + dopplerometria (fetuaren garapen zuzena ebaluatzeko, pisua, epearen betetzea, akatsen presentzia, ur kantitatea eta odol-iharduera)
- Cardiotocography (CTG) fetal kardiako jarduera, mugimendua eta umetokiaren uzkutasuna ebaluatzeko
1 motako diabetearen konplikazioak amari:
1) diabetes mellitus ikastaro ezegonkorra, egoera hipogluzemikoen hazkundea (odol azukrearen beherakada koma hipogluzemikora arte), ketoacidosia pasarteak (odolean eta gernuan azetonaren igoera; muturreko agerpena koma ketoacidotikoa da).
2) Diabetearen ibilera okertzea eta konplikazio baskularren progresioa, ikusmena galtzea edo giltzurruneko funtzioaren beherakada nabarmena hemodialisia (giltzurrun artifiziala) beharrarekin batera.
3) Haurdunaldiko konplikazioak: preeklampsia arriskua, haurdunaldia amaitzeko mehatxua, uren gorakada goiztiarraren isurketak, polihidramnioak, gutxiegitasun fetoplazentikoa, gernu-traktuko maiz infekzioak, behin-behineko infekzio vulvovaginala (kandidiasia eta beste batzuk) bereizgarriak dira.
4) Lanaren anomaliak (lanaren ahultasuna, sorbalden distocia, hau da, fetuaren sorbaldak itsatsita jaiotza kanalean, horrek amaren eta fetuaren lesioak eragiten ditu, fetuaren hipoxia akutua erditzean).
5) Jaiotze-lesioa (ehunak elastiko gutxiago izaten dira, maiz onddoen infekzio batek eraginda, fetu handi batekin konbinatuta, perineoaren haustura eragiten du).
6) Kirurgia emateko arriskua handitzen da. Fetoaren tamaina handia dela eta, eskulanak zesareen atalak egiten ditu. Askotan, diabetesa duten emakumeak modu normalean eta lehenago egiten dira 39-40 asteetan. 37 aste baino gehiago haurtxoak 4.000 gramo baino gehiago pisatzen baditu, orduan haurdunaldia gehiago luzatzeak konplikazio kopurua areagotzea ekarriko du. Gaixoak modu planifikatuan entregatu behar dira, intsulina dosia egokitu ondoren (endokrinologoarekin batera).
7) Postpartum purulent - konplikazio septikoak (postpartum endometritis) maiztasuna handitzen da.
1 motako diabetes mellitus fetuaren konplikazioak:
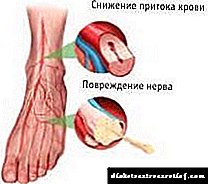
1) Fetiopatia diabetikoa edo embriofetopatia (% 100eko probabilitatea). Fetopatia diabetikoa nahasteen konplexuen ezaugarria da. Hainbat faktorek (hipergluzemia iraunkorra, fetu hipoxia kronikoa eta diabetes mellitoaren berezko beste metaboliko nahasteak) sortzen dute.

Goiko irudian, bi haurtxo daude bata bestearen ondoan, eskuinean pisu normala dutenak, eta ezkerrean fetopatia diabetikoa.
Fetiopatia diabetikoaren kontzeptuak zenbait irizpide kliniko biltzen ditu:
- Masa handia eta gorputzaren luzera jaiotzean (makrosomia).
- Azalaren kolore leuna eta urdin-morea, batez ere jaiotzaren ondorengo aurpegia (Cushingoid motako aurpegia, antzekoa gertatzen da prednisona eta beste hormona glukokortikoideekin tratamendua jasotzen duten helduetan eta haurrengan). Fetoaren barruko barneko desnutrizio posiblea, hala ere, kasu honetan ere aurpegia aldatu egiten da cushingoid motaren arabera.

- Heldutasun morfofuntzionala.
- Arnasbideen nahasteen sindromea, surfactanten sintesia narriaduragatik.
- Sortzetiko bihotz akatsak, kardiomegalia kasuen% 30 arte.
- Sortzetiko beste malformazio batzuk.
- Hepatomegalia eta esplenomegalia (gibearen eta bazterraren tamainaren gehikuntza).
- Jaio ondorengo egokitzapena urratzea jaioberrien% 80an: hipogluzemiaren, hipokalzemiaren eta hipomagnesemiaren sintoma klinikoak (laborategiko datuen arabera, giharren cramps egon daitezke, irentsi okertua)
Macrosomia literalki latinetik itzulita dago, "gorputz handia" delako. Azukrearen azukreak amaren odolean eta, beraz, fetuak, gorputzaren gehiegizko pisua biltzea eragiten du haurra eta 4.000 gramo baino gehiago pisatzen ditu, gorputzaren luzera 54 cm baino gehiago da.
Fruta handia - 4000 g-ko pisua duen fruitua. gehienez 5000 gr.
Fruitua - erraldoi bat - 5000 g baino gehiago pisatzen duen fruitua da.
Fetoaren makrosomia ez da beti diabetes mellitus-en eragilea, bi gurasoen hazkunde handia eta konstituzio handia izan daitezke Beckwith-Wiedemann sindromea (sortzetiko gaixotasuna, hazkunde oso bizkorra, gorputz asimetrikoaren garapena, minbizia izateko arrisku handiagoa eta sortzetiko malformazio batzuk). (nahiz eta 2 motako diabetesa egon).
Sortzetiko malformazioak.
Gehienetan, nerbio-sistema zentrala (garuna eta bizkarrezur-muina), bihotza (bihotz-akatsak, kardiomegalia, hau da, bihotzaren gehikuntza nabarmena da, bere funtzio kontrakularra murriztuz), hezur-sistema, tratamendu gastrointestinala (beherako hesteetako sindromea, anus atresia) eta tratamendu genitourinarioa (aplasia). giltzurrunak, ureterren bikoizketa eta beste batzuk). Diabetes mellitus duten emakumeen haurren artean ere nabarmenagoa da organoen antolaketa alderantzizkoa ("ispilua").
Erregresio kaudalaren edo diskinesia kaudalaren sindromea dago (sakroaren gabezia edo azpigarapena, isatsa, gutxiagorik lumbar ornodunak, femurraren garapen osatu gabea).
Akatsak gorringoaren zakuan haurdunaldi hasieran (4-6 aste) kalteak sortzen dira, hipergluzemiak eragindako hipoxiaren aurka garatzen baita. Emakume bat prestatutako haurdunaldira hurbiltzen bada odol-glukosa eta glukatutako hemoglobina maila normalarekin, orduan gutxitu daiteke arrisku hori.
Pisu handia izan arren, diabetesa duten haurrak helduak izan daitezke, nagusiki birikak. Gehiegizko glikemiarekin, gorputzean surfactanten sintesia nahasten da.
Surfactantea biriketako besikuluen barnean dagoen gantz itxurako substantzia da (haurra oraindik zuzendu ez duena eta besikulak ez dituena) eta, horrela izanik, lubrifikatzen ditu. Surfactantari esker, biriketako besikulak (albeoloak) ez dira gutxitzen. Jaioberria denean, hori da bereziki garrantzitsua. Albeoloak zuzen egin beharko lirateke eta lehen arnasetatik jaitsi ez. Bestela, arnas-gutxiegitasuna eta "arnasguneen sindrome jaioberriaren sindromea" edo "arnas-ezinegonaren sindromea" (SDR) azkar garatzen dira. Egoera larri eta larri hau ekiditeko, SDR askotan dexametasona injekzio intramuskularra prebenitzen da eta surfactantearen sintesia bizkortzen da hormonaren bidez.
Jaioberrian hipogluzemia.
Odol azukreak gutxitzea lehenengo 72 orduetan 1,7 mmol / l baino gutxiagoko epe osoko haurtxoetan, 1,4 mmol / l baino gutxiago dituzten garapen atzerapenak dituzten haurtxo goiztiarretan, larritasuna, azaleko hezetasuna, antsietatea, garrasi narritatua, apnea erasoak (atzerapen luzearen pasarteak) arnasketa) eta gero letargia zorrotza, zurrupatzeko ahultzea, nistagmoa (norabide batean kontrolatu eta zuzendu ez diren begien mugimendu erritmikoak "jarraituz"), letargia coma hipogluzemoraino.
72 ordu igaro ondoren, egoera hipogluzemikoa 2,2 mmol / L baino txikiagoa den odol azukrearen gutxitzea dela uste da. Egoera hau tratamendu trinkoa egiten da ospitale batean.
2) Hipoxia fetala (fetuaren oxigeno gosearen etengabeko egoera. Hainbat konplikazio dakartza; irakurri gehiago gure "Fetal hipoxia" artikuluan). Fetoren hipoxiak ere polittemia eragiten du, hau da, odolaren loditzea, odol zelula guztien kopurua handitzea. Horrek ontzi txikietan mikrotrombiak sortzea dakar eta jaioberriaren jaunberria luzea ere ekar dezake.
3) Jaiotze lesioa. Pelbisa klinikoki estua fetuaren tamainaren eta amaren pelbisaren tamainaren arteko desoreka da. Diabetearen mellitoaren fetuaren fisikotasunaren berezitasunak direla eta, sorbalda gerrikoa "ez dator bat maiz", erditzearen konplikazioa gertatzen da, "sorbalda distoia" deritzo. Fetuaren sorbaldak jaiotze kanalean itsatsi dira minutu bat baino gehiago eta ezin du biraketa osatu. Lanaldiaren bigarren aldia atzeratu egiten da eta horrek amaren eta fetuaren jaiotzerako kalteak ditu.
Fetuaren distokiaren mehatxua:
- sorbalda edo / eta lepoko hausturak.
- Brachial nerbio-plexuan kalteak,
- bizkarrezur-muineko ontzietan kalteak egitea zerbikaletan,
- buruko lesioa
- fetuaren asfixia (asfixia);
- Intranatal fetal heriotza.
1 motako diabetesa tratamendua haurdunaldian
Haurdunaldian farmakoen erabilera ahalik eta gehien mugatzen saiatzen gara, baina hori ez da intsulinan aplikatzen. Intsulina dosi eza edo nahikoa ez da amaren bizitza eta osasunerako arriskua.
Haurdunaldian intsulina prestaketa berdinak erabiltzen dira 1 motako diabetesa duten gaixoen ohiko kudeaketan. Intsulina administratzeko argi eta garbi aukeratutako erregimena baduzu ere, orduan haurdunaldian zuzendu behar da. Karbohidratoen metabolismoa haurdunaldian ezegonkorra da, fetuaren behar aldakorren araberakoa da, eta fetuaren pankreasak funtzionatzen duen denboraren araberakoa da.
Hiruhilekoa - baldintza hipogluzemikoetarako joera.
- intsulina eskakizunak% 10 murriztea
- ketoacidosi izateko arriskua handitu (toxikozi goiztiarra, haurdun dagoen emakume baten gorakoak)
II hiruhilekoa. Plazentaren (hormona progesterona, plazentogenogenoa) hormonen sintesia.
- intsulinarekiko erresistentzia handitzen da
- intsulina eskatzeko gehikuntza (2 edo 3 aldiz)
III hiruhilekoa - 36 astez plazenta konplexuaren funtzioa hiltzen ari da pixkanaka
- Intsulina beharra murriztua
- Hipogluzemiaren arriskua handitzea
Erditzea - jarduera psiko - fisiko handia du hipogluzemia izateko arrisku handia.
Sendagaien, dosien eta erregimenaren hautaketa mediku batek egin beharko luke - endokrinologoa eta beste inork ez! Aukeratutako hautatutako tratamendu erregimenean, haurra osasuntsu bat jasateko gai zara eta zure osasuna mantentzeko gai zara.
Ikustea
Haurra izatea pentsatzen duten pre-gestazional diabetesa duten emakume guztiek endokrinologoak aztertu beharko ditu proposatutako ikuskera baino lehen 5 eta 6 hilabete lehenago. Diabetesaren konpentsazio maila, konplikazioen presentzia eta larritasuna argitzen ari dira, glicemia autokontrolatzeko trebakuntza ikastaroak egiten dira (Diabetes Eskola).
Endokrinologoarekin batera, gaixoak obstetrikoa-ginekologoarekin kontsultatzen du haurdunaldia jasateko aukera erabakitzeko.
Diabetesa duen haurdun dagoen emakumea endokrinologia sailean ospitaleratu beharko da une jakin batean, egoerak okerrera egin ezean.
- 4-6 asteetan lehen ospitalizazioa.Haurdunaldiaren aurretik emakumea aztertu ez bada edo haurdunaldia espontaneoa eta planifikatu gabea bada, arazo berdinak konpontzen dira aurretiko prestaketarekin (kalte-ordaina, konplikazioak eta jasotzeko aukera), edo haurdunaldiko konplikazioak hasierako faseetan gertatu badira.
- Bigarren ospitaleratzea 12-14 astetan, intsulina beharra gutxitzen denean eta hipogluzemia arriskua handitzen denean.
- Hirugarren ospitaleratzea haurdunaldiaren 23-24 asteetan: intsulina dosiak zuzentzea, angiopatia (gernuaren proteina, mikroalbuminuria, fundusaren azterketa, etab.) Kontrolatzea, haurdunaldiko konplikazioen identifikazioa eta tratamendua (jaiotza goiztiarraren mehatxua, polihidramnioak, gernu-traktuko infekzioak) fetuaren jarraipena (ultrasoinuak, dopplerometria)
- Laugarren ospitaleratzea 30 - 32 astean: intsulinaren doikuntza doitzea, diabetiko konplikazioen jarraipena egitea, fetuaren egoera kontrolatzea (III ultrasoinu emanaldia, dopplerometria, CTG), azterketa orokorra (odol eta gernuko azterketa orokorrak, odol azterketa biokimikoak, odol koagulazioa) , zantzuen arabera, dexametazona fetuaren arnasketa ezinegonaren sindromearen profilaxia (jaiotza goiztiarraren mehatxua dagoenean) egiten da, emateko modua aukeratu eta emateko prestatzea.
Haurdun dagoen dieta, kasu honetan, diabetesa duten paziente guztientzako berdina da. Proteina eta kaloria kopuru nahikoa kontrolatu behar da.

Zenbat eta gehiago konpentsatu amaren karbohidratoen metabolismoa haurdunaldian eta zehar, orduan eta konplikazio horiek guztiak izateko arriskua txikiagoa izango da, edo gutxiago larritasuna nabarmen eta arriskutsua izan daiteke.
2. motako diabetesa haurdunaldia
2. motako diabetesa gorputzeko zelulek intsulinarekiko intentsitatea duten gaixotasuna da. Pankrea ez da gaixotasun honetan kaltetuta, intsulinaren produkzioa guztiz normala izan daiteke, baina gorputzeko zelulek (nagusiki gantz zelulek) intsulinaren hartzaileei kalte egiten diete (zelula hormetan puntu sentikorrak). Horrela, intsulinarekiko erresistentzia sortzen da, hau da, zelulek intsulinarekiko intentsitatea.
Intsulina sortzen da, baina ezin ditu zelulekin harremanetan jarri eta glukosa xurgatzen lagunduko die. Hipergluzemiak eragindako odol hodietan eta nerbioak kaltetutako mekanismo fisiopatologikoa hemen 1 motako diabetearen kasuan ere berdina izango da.
Gehienetan, 2 motako diabetesa gehiegizko pisua da, obesitate morbo (mingarria) izan arte. Gehiegizko pisuak, karbohidratoen metabolismoaren narriadura izateaz gain, sistema kardiobaskularrean eta artikulazioetan karga handiagoa sortzen du. Gainera, haurdunaldian gehiegizko pisua edo gehiegizko pisua handitzearekin batera, tromboflebita eta barizeak izateko arriskua handitzen da.
Kexak 1. motako diabetearen sintomen antzekoak dira. Baina 1 motako diabetesa ez bezala, ez da pisu galerarik ikusten, aitzitik, gosearen maiz erasoak direla eta, gaixoak behar baino askoz ere jan handiagoa jaten du. Intsulina-mailetan egindako jauziak direla eta gose-erasoak gerta daitezke. Gorputzak kopuru egokia sortzen du, zelulek ez dute hautematen, intsulina maila are gehiago handitzen da. Zelula batzuek, hala ere, intsulinarekiko sentikorra izaten jarraitzen dute. Bere dosi handiak haiei “iristeko” gai dira; odol glukosa asko jaisten da eta gosearen "otsoa" sentitzen da. Gose eraso batean, emakume batek janari ugari jaten du eta, normalean, erraz digeritzen da (karbohidrato sinpleak ogia, gozokiak eta beste gozogintza moduan), gosea benetan kontrolaezina baita eta ez dago denborarik janari osasuntsuak prestatzeko) eta orduan mekanismoa ixten da "zirkulu zakarra" moduan. ".
2. motako diabetesa, lehen esan bezala, obesitatearekin batera doa eta hasieran intsulina kantitate nahikoa da. Baina, orduan, intsulinak kantitate handiak sortzeko pankrearen estimulazio etengabeak beta zelulak agortzen ditu (intsulina sortzen duten pankreako zelula espezializatuak). Beta zelulak agortzen direnean, bigarren mailako intsulina gabezia gertatzen da. Tratamenduetan baldintza horien arteko aldea. Bigarren kasuan, intsulina ezinbestekoa da.
Diagnostikorako neurriak 1 motako diabetearen antzekoak dira. Odol glukosa, glukaturiko hemoglobina maila zehaztea ere beharrezkoa da, azterketa plan orokorra jasan (ikus goiko), baita mediku espezialistekin (batez ere oculista bat) kontsultak egin ere.
2. motako diabetesa amaren eta fetuaren ondorioak 1. motako diabetearen kasuan ere berdinak dira, epe luzeko odol azukre handiaren ondorioak direlako, eta kasu honetan ez da hain garrantzitsua zergatik.
2 motako diabetesa tratamendua haurdunaldian
Baina 2 motako diabetesa izateko tratamendua 1 motakoa izan daiteke. Haurdunaldiaren aurretik, gaixoak odol azukrea jaisten eta pisuari eragiten dion (pisua galtzen laguntzen duten) eta dieta berezi batean atxikitzen diren drogak jaso zituen.
Ez du zentzurik 2 motako diabetesa tratatzeko erabiltzen diren sendagaiak zerrendatu aurretik, haurdunaldian kontraindikatuta daudelako.
Haurdunaldia gertatzen denean, gaixoari intsulina edo (diabetesa eta obesitatea hasieran I - II gradua baino gehiago) transferitzearen arazoa erabaki da. Itzulpena azukrearen eta emakumeen egoera orokorraren azpian zaindutako endokrinologoak egiten du.
2. motako diabetesa dieta 1 motako diabetesaren berdina da.
Konplikazioen prebentzioa
Prebentzioa espezialistek aldizka egiten duten jarraipena da (pazientearen kudeaketa bateratua obstetrikoa-ginekologoak eta endokrinologoak) eta dieta espezializaturako atxikimendua.
Ikustea
Haurra izatea pentsatzen duten pre-gestazional diabetesa duten emakume guztiek endokrinologoak aztertu beharko ditu proposatutako ikuskera baino lehen 5 eta 6 hilabete lehenago. Diabetesaren konpentsazio maila, konplikazioen presentzia eta larritasuna argitzen ari dira, glicemia autokontrolatzeko trebakuntza ikastaroak egiten dira (Diabetes Eskola).
Endokrinologoarekin batera, gaixoak obstetrikoa-ginekologoarekin kontsultatzen du haurdunaldia jasateko aukera erabakitzeko.
Diabetesa duen haurdun dagoen emakumea endokrinologia sailean ospitaleratu beharko da une jakin batean, egoerak okerrera egin ezean.
- 4-6 asteetan lehen ospitalizazioa. Haurdunaldiaren aurretik emakumea aztertu ez bada edo haurdunaldia espontaneoa eta planifikatu gabea bada, arazo berdinak konpontzen dira aurretiko prestaketarekin (kalte-ordaina, konplikazioak eta jasotzeko aukera), edo haurdunaldiko konplikazioak hasierako faseetan gertatu badira.
- Bigarren ospitaleratzea 12-14 astetan, intsulina beharra gutxitzen denean eta hipogluzemia arriskua handitzen denean.
- Hirugarren ospitaleratzea haurdunaldiaren 23-24 asteetan: intsulina dosiak zuzentzea, angiopatia (gernuaren proteina, mikroalbuminuria, fundusaren azterketa, etab.) Kontrolatzea, haurdunaldiko konplikazioen identifikazioa eta tratamendua (jaiotza goiztiarraren mehatxua, polihidramnioak, gernu-traktuko infekzioak) fetuaren jarraipena (ultrasoinuak, dopplerometria)
- Laugarren ospitaleratzea 30 - 32 astean: intsulinaren doikuntza doitzea, diabetiko konplikazioen jarraipena egitea, fetuaren egoera kontrolatzea (III ultrasoinu emanaldia, dopplerometria, CTG), azterketa orokorra (odol eta gernuko azterketa orokorrak, odol azterketa biokimikoak, odol koagulazioa) , zantzuen arabera, dexametazona fetuaren arnasketa ezinegonaren sindromearen profilaxia (jaiotza goiztiarraren mehatxua dagoenean) egiten da, emateko modua aukeratu eta emateko prestatzea.
Haurdun dagoen dieta, kasu honetan, diabetesa duten paziente guztientzako berdina da. Proteina eta kaloria kopuru nahikoa kontrolatu behar da.

Zenbat eta gehiago konpentsatu amaren karbohidratoen metabolismoa haurdunaldian eta zehar, orduan eta konplikazio horiek guztiak izateko arriskua txikiagoa izango da, edo gutxiago larritasuna nabarmen eta arriskutsua izan daiteke.
2. motako diabetesa haurdunaldia
2. motako diabetesa gorputzeko zelulek intsulinarekiko intentsitatea duten gaixotasuna da. Pankrea ez da gaixotasun honetan kaltetuta, intsulinaren produkzioa guztiz normala izan daiteke, baina gorputzeko zelulek (nagusiki gantz zelulek) intsulinaren hartzaileei kalte egiten diete (zelula hormetan puntu sentikorrak). Horrela, intsulinarekiko erresistentzia sortzen da, hau da, zelulek intsulinarekiko intentsitatea.
Intsulina sortzen da, baina ezin ditu zelulekin harremanetan jarri eta glukosa xurgatzen lagunduko die. Hipergluzemiak eragindako odol hodietan eta nerbioak kaltetutako mekanismo fisiopatologikoa hemen 1 motako diabetearen kasuan ere berdina izango da.
Gehienetan, 2 motako diabetesa gehiegizko pisua da, obesitate morbo (mingarria) izan arte. Gehiegizko pisuak, karbohidratoen metabolismoaren narriadura izateaz gain, sistema kardiobaskularrean eta artikulazioetan karga handiagoa sortzen du. Gainera, haurdunaldian gehiegizko pisua edo gehiegizko pisua handitzearekin batera, tromboflebita eta barizeak izateko arriskua handitzen da.
Kexak 1. motako diabetearen sintomen antzekoak dira. Baina 1 motako diabetesa ez bezala, ez da pisu galerarik ikusten, aitzitik, gosearen maiz erasoak direla eta, gaixoak behar baino askoz ere jan handiagoa jaten du. Intsulina-mailetan egindako jauziak direla eta gose-erasoak gerta daitezke. Gorputzak kopuru egokia sortzen du, zelulek ez dute hautematen, intsulina maila are gehiago handitzen da. Zelula batzuek, hala ere, intsulinarekiko sentikorra izaten jarraitzen dute. Bere dosi handiak haiei “iristeko” gai dira; odol glukosa asko jaisten da eta gosearen "otsoa" sentitzen da. Gose eraso batean, emakume batek janari ugari jaten du eta, normalean, erraz digeritzen da (karbohidrato sinpleak ogia, gozokiak eta beste gozogintza moduan), gosea benetan kontrolaezina baita eta ez dago denborarik janari osasuntsuak prestatzeko) eta orduan mekanismoa ixten da "zirkulu zakarra" moduan. ".
2. motako diabetesa, lehen esan bezala, obesitatearekin batera doa eta hasieran intsulina kantitate nahikoa da. Baina, orduan, intsulinak kantitate handiak sortzeko pankrearen estimulazio etengabeak beta zelulak agortzen ditu (intsulina sortzen duten pankreako zelula espezializatuak). Beta zelulak agortzen direnean, bigarren mailako intsulina gabezia gertatzen da. Tratamenduetan baldintza horien arteko aldea. Bigarren kasuan, intsulina ezinbestekoa da.
Diagnostikorako neurriak 1 motako diabetearen antzekoak dira. Odol glukosa, glukaturiko hemoglobina maila zehaztea ere beharrezkoa da, azterketa plan orokorra jasan (ikus goiko), baita mediku espezialistekin (batez ere oculista bat) kontsultak egin ere.
2. motako diabetesa amaren eta fetuaren ondorioak 1. motako diabetearen kasuan ere berdinak dira, epe luzeko odol azukre handiaren ondorioak direlako, eta kasu honetan ez da hain garrantzitsua zergatik.
2 motako diabetesa tratamendua haurdunaldian
Baina 2 motako diabetesa izateko tratamendua 1 motakoa izan daiteke. Haurdunaldiaren aurretik, gaixoak odol azukrea jaisten eta pisuari eragiten dion (pisua galtzen laguntzen duten) eta dieta berezi batean atxikitzen diren drogak jaso zituen.
Ez du zentzurik 2 motako diabetesa tratatzeko erabiltzen diren sendagaiak zerrendatu aurretik, haurdunaldian kontraindikatuta daudelako.
Haurdunaldia gertatzen denean, gaixoari intsulina edo (diabetesa eta obesitatea hasieran I - II gradua baino gehiago) transferitzearen arazoa erabaki da. Itzulpena azukrearen eta emakumeen egoera orokorraren azpian zaindutako endokrinologoak egiten du.
2. motako diabetesa dieta 1 motako diabetesaren berdina da.
Konplikazioen prebentzioa
Odoleko azukreen autokontrola berme bat da gorputzean gertatzen ari denaren jakitun izango zarela eta zure medikuari garaiz informatu ahal izango duzula. Ez aurreztu kontagailua erosteko. Hau da, haurraren osasunean eta osasunean zentzuzko inbertsio bikoitza da. Batzuetan, haurdunaldian 2 motako diabetesa izanda ez dago aurreikuspenik eta baliteke edozein unetan intsulina aldatzeko beharrezkoa izatea. Ez galdu une hau. Neurri odol azukrea gutxienez goizean urdail huts batean eta egunean 1 ordu jan ondoren.
1 motako diabetes mellitusaz gain, azukre trukea zenbat eta konpentsatuagoa izan, orduan eta onuragarriagoa izango da haurdunaldiaren emaitza eta zure osasunak gutxiago izango du.
Beste mota batzuetako diabetesa (askoz ere arraroagoak) atzean dauden haurdunaldiak arau berak jarraitzen ditu. Intsulina beharra medikuak zehazten du - endokrinologoak.
Edozein motako diabetesa duen emakume baten ondorengo haurdunaldia 1,5 urte igaro ondoren gomendatzen da.
Edozein motako diabetesa bizitzeko modu bihurtzen den gaixotasuna da. Egunerokotasunean 1 eta 5 - 6 eguneko intsulina injekzioak jartzeko beharrarekin oso zaila da, batez ere haurdunaldi honetan bat-bateko beharra sortzen bada. Baina hori onartu behar duzu, osasuna eta haurra jasotzeko eta erditzeko gaitasuna mantentzeko. Zenbat eta diziplinatuago egon dieta, drogak eta autokontrolean, orduan eta arrakasta handiagoa izango duzu. Zure obstetrikoa-ginekologoak endokrinologoarekin batera lagunduko dizu honekin. Zaindu zaitez eta izan osasuntsu!
Gaixotasunaren ezaugarriak
1 motako diabetesa edo intsulinaren menpeko diabetesa gaixotasun autoimmune konplexu bat da, zeinean pankreako beta zelulek gaizki funtzionatzen duten. Horrek glukosaren erabilera okertzea eta odol glukosaren maila kronikoki areagotzea (hiperglicemia) dakartza.
Hiperglizemiak konplikazioak garatzea eragiten du, kalte baskularrak gertatzen dira, giltzurrunak, erretina eta nerbio periferikoak askotan jasaten dituzte.
Intsulina dosi kalkulatuak erregularki glukosa maila doitzeko, odolaren edukia normalizatzeko eta konplikazioak izateko arriskua murrizteko aukera ematen du. Baina pazientea sendagaiaren menpe dago etengabe, tratamendua ez da haurdunaldian gelditu behar.
Haurdunaldien plangintza
Plangintza urratsik garrantzitsuenetarikoa da itxaroten duen amak diabetea badu.
Diabetesarekin lotutako konplikazioak edo aldi baterako beste gaixotasun batzuk diagnostikatzen badira, haurdunaldirako terapia doitzeko tratamendua eta kontsulta behar dira.
Odol glukosa-maila egonkortzeko bereziki arreta jarri behar da.
Kontzepzioa hiru hilabetez glukosaren kontrol fidagarria denean soilik planifikatu daiteke.
Ezin bada gaixotasunaren ibilbidea kontrolatu - dieta berrikusi, erabilgarri dagoen jarduera fisikoa, endokrinologoarekin batera, aukeratu intsulina mota eta injekzioen egutegia.
Ez dena amaren egoeraren araberakoa da.
Etorkizuneko aitak mediku azterketa bat ere egin behar du eta odol azukreak egonkortzea lortu eta hilabete batzuen buruan.
Ez baduzu diabetesa hobetzeko diagnostikorik, baina badaude diagnostiko honen ezaugarri nagusiak, hala nola egarria, larruazala azkura, maiz urinatu edo haurtxo handi bat aurreko haurdunaldian jaio, egin glukosaren erabilera.
Nola aurreratzen da haurdunaldia 1 motako diabetearekin?
Diabetesa amaren haurdunaldiaren kudeaketak hainbat ezaugarri ditu. Haurdunaldiaren arrakastatsua eta fetuaren osasuna haurdun dauden emakumeak medikuaren gomendio guztiak betetzearen araberakoak dira, kontsultara joateko aldizka.
 Bikain sentitzen baduzu ere, ez ezazu diabetearekin lotutako konplikaziorik eta odol azukre normala mantendu, eguneroko gernu-glukosa eta zetonaren jarraipena egin behar da azterketekin. Sartu emaitzak taula batean.
Bikain sentitzen baduzu ere, ez ezazu diabetearekin lotutako konplikaziorik eta odol azukre normala mantendu, eguneroko gernu-glukosa eta zetonaren jarraipena egin behar da azterketekin. Sartu emaitzak taula batean.
Endokrinologoaren kontsulta ez da izan behar
hilean behin baino gutxiago Beharrezkoa izanez gero, medikuak gernu proba orokor bat eta kreatinina lortzeko proba bat aginduko ditu eta hemoglobina glikatua biokimikarekin batera zehaztuko da aldi berean.
Elikadura: zein garrantzitsua da dieta?
Garrantzitsua haurdunaldi arrakastatsua dieta da. Diabetikoak ez du funtsezko ezberdintasunik ohiko dietatik, baina garrantzitsuena pisuaren kontrola da. Ezin dugu bere gorabehera zorrotzak eta guztizko bolumen handia haurdunaldi osoaren emaitzak jarraituz.
Azken hiruhilekoan 2-3 kg dira bigarren hiruhilekoan, 250-300 g astean bigarrenean eta pixka bat gehiago - astean 370 eta 400 g bitartekoak - azken hiruhilekoan. Gehiago irabaziz gero, elikagaien kaloria kontsumitu beharko zenuke.
Intsulina beharra
Dieta ez bezala, haurdun dauden emakumeek intsulina beharra ez da sinetsi aurretik. Gestazio-adinaren arabera aldatzen da. Gainera, lehen hiruhilekoan haurdunaldia baino txikiagoa izan daiteke.
Hori dela eta, oso kontuz ibili behar da odol azukrearen kontrolarekin eta intsulina dosi batekin, hipogluzemia ekiditeko.
Egoera hori arriskutsua izango da emakumearentzat eta fetuaren kasuan. Ongizatean ongizatean eta glukosaren jauzi posthipogluzemiko konpentsatzailean.
Gogoratu, ordea, intsulina beharra gutxitzeko aldiak ez duela asko irauten, baina bigarren hiruhilekoaren ordezkoa dela, medikuntzaren beharra, aitzitik, nabarmen handitu daitekeela.
Odol azukrearen balioak aldizka kontrolatzeaz gain, ez duzu une hau galduko. Epe horretan batez besteko intsulina eguneroko dosia 100 unitate artekoa izan daiteke. Sendagaiaren forma luze eta laburraren banaketa zure medikuarekin eztabaidatu behar da.
Hirugarren hiruhilekoaren arabera, berriz ere intsulina dosia txikiagoa izan daiteke.
Odol azukrearen gorabeherak emakumearen egoera emozionalaren eraginpean egon daitezke. Fetoaren osasunarentzako sentimenduak argiak dira, batez ere haurdunaldiko lehen hilabeteetan.
Gogoratu, ordea, estresarekin glukosa-maila handitzen dela eta horrek haurdunaldiaren bidea zaildu dezakeela. Diabetesa duen haurdun dagoen emakumeentzako erosotasun emozionalak garrantzi berezia du. Baina itxarote amak ezin badu bere buruari ilusioari aurre egin, sedazio arinak agindu ahal izango zaizkio.
Ospitalizazio planifikatuak
 1 motako diabetesa duen emakumearen egoera eta haurdunaldiaren jarraipena egiteko, egutegiak aurreikusitako 3 ospitalizazio aurreikusten ditu.
1 motako diabetesa duen emakumearen egoera eta haurdunaldiaren jarraipena egiteko, egutegiak aurreikusitako 3 ospitalizazio aurreikusten ditu.
Beharrezkoak dira emakumea ondo ari denean ere, eta azterketek glukosa kontrol handia erakusten dute.
- Lehen ospitalizazioa haurdunaldia diagnostikatzen denean bakarrik gertatzen da.
Amaren azterketak erakutsiko du gorputzak hasitako aldaketa hormonalei nola erantzuten dion, bere osasunarentzako mehatxurik dagoen ala ez haurdunaldiak aurrera egin dezakeen. Normalean, klinika espezializatuek emakume bat ospitalizaziora joateko "diabetesa eskola" eskolak antolatzen dituzte, bere egoera berriarekin lotutako gaiak eztabaidatzeko.
- Aurreikusitako bigarren ospitalizazioa 22-24 asteetan izango da.
Normalean epe horretan intsulina dosia berrikusi behar da eta, agian, dietan aldaketak egin. Ultrasoinu bidez jada posible izango da haurra behar bezala garatzen den, abortatzeko zantzurik dagoen ala ez.
- Hirugarren ospitalizazioa hirugarren hiruhilekoaren erdialdera dago aurreikusita, 32-34 aste.
Beharrezkoa da entregatzeko modua eta erditzearen ordutegia zehaztea. Mediku askok uste dute hobe dela diabetesa duen amak eta haurtxoak haurdunaldia aurreikusitako zertxobait aurretik amaitzen bada, 36-37 asteetan. Baina emakumearen egoerak kezkarik sortzen ez badu, erditzea posible da 38-40 asteetan.
Emakume batek diabetes mellitusarekin lotutako konplikazioak diagnostikatzen baditu, erretinako lesioak badaude edo giltzurruneko funtzioa urritzen bada, aldaketa baskularrak gertatzen dira, orduan zesareari buruzko atala aginduko zaio.
Emakumearen egoerak ez badu kezka sortzen eta haurdunaldia konplikaziorik gabe igaro bada, jaiotza modu naturalean konpondu daiteke (posible da une jakin batean lana suspertzea).
Programatutako jaiotzaren egunean, emakumea ez da goizean jango eta ez da beharrezkoa intsulina injekzio bat. Baina zehatzago esanda, jaiotza egunean izan beharreko portaera endokrinologoarekin eztabaidatu behar da aldez aurretik. Emakume baten ezinegona hurrengo jaiotzarekin lotuta glukosa-adierazleen gorakada gogorra eragin dezake. Hori dela eta, egun honetan azukrea kontrolatzea derrigorrezkoa da, jan eta injekzioa egiteko gaitasuna edozein dela ere.
Arrisku posibleak ama eta haurrarentzat
Diabetesa amaren gorputzean nahaste metabolikoekin lotuta dago eta, noski, ezin du haurdunaldiaren eta fetuaren garapenean eragina izan.
- Lehenengo hiruhilekoan, plazentaren hesia oraindik funtzionatzen ez duenean, haurraren organo guztiak jartzen dira.
Horregatik, bereziki garrantzitsua da aldi honetan glukosa-balioak egonkortzea. Garapen-nahasteak ahosabaia, ornodun-herniak, organoen gabezia edo kokapen-aldaketetan adieraz daitezke.
- Diabetearekin lotutako emakume baten gaixotasun baskularrek fetuaren garapenean eragina izan dezakete bigarren eta hirugarren hiruhilekoan.
Hipoxia kronikoa, garapenaren atzerapena edo fetuaren heriotza izan daitezke.
- Jaioberritan, haurra amaren osaerarekin lotutako metabolismoaren nahasteak izateko arriskua ere izan daiteke.
Hau hipogluzemia, kaltzio edo magnesiaren beharra handitu daiteke, jaioberri jaundizea. Jaio ondorengo jaioberriaren heriotza mehatxua dago. Neonatologo eskudun batek alferrikako konplikazioak ekiditen lagunduko du. Beraz, diabetesa duten emakumeen jaiotza ospitale espezializatu batean egin beharko litzateke.
Haurdunaldian gertatzen diren aldaketak estresa eta estresa dira edozein emakumerentzat. Hau egia da are gehiago 1 motako diabetesa duten pazienteentzat.
- Toxikosi haurdunaldiko lehen hilabeteetan, batez ere maiztasunarekin, ketoakidosia eragin dezake.
- Odoleko azukre-kontrol nahikoa ez izateak, intsulina-beharren aldaketek hipogluzemia ekar dezakete.
- Diabetesa duten maiz agertzen den kolpitisak eta kandidiasiak kontzepzioa oztopatu dezakete, haurdunaldi ektopiko bat edo plazenta previa eragin dezakete.
- Diabetesak odolaren propietate erreologikoak eragiten ditu. Erditzea (edo okerra) hemorragia gogorra konplikatu daiteke.
- Haurdunaldian, nefropatia eta neuropatia garatzeko arriskua handitzen da eta erditze naturala askotan kontraindikatuta dago erretinopatia eta ikusmena galtzeko arriskua dela eta.
Gaixotasun metaboliko larri bat - 1 motako diabetes mellitus - ez da gehiago haurdunaldiaren kontraindikazioa. Baina haurtxo osasuntsu bat erditu nahi baduzu, aldez aurretik kontzepziorako prestatu beharko zenuke eta haurdunaldian medikuak nahiko maiz bisitatu beharko dituzu.
Haur jaioberri batek espezialisten arreta handiagoa ere beharko du. Odol kopurua kontrolatu eta intsulina dosi egoki zuzentzearekin batera, haurrak ez du diabetesa jasango (gaixotasunaren aurkako predisposizio hereditarioa mantendu egingo da).
Gaixotasuna garatzeko mekanismoak
1 motako diabetesa (insulinaren menpekoa) haurdunaldia baino askoz lehenago emakume gazteetan garatzen da. Gehienetan, patologia hori haurtzaroan agertzen da, eta haurraren kontzepzio garaian, emakumea endokrinologoarekin erregistratu da urte askotan. Haur baten itxaropen garaian diabetes mellitusaren agerpena ez da ia gertatzen.
Intsulinaren menpeko diabetesa gaixotasun autoimmune bat da. Patologia horrekin, pankreako zelula gehienak suntsitzen dira. Egitura berezi hauek intsulina ekoizteaz arduratzen dira, karbohidratoen metabolismoan parte hartzen duen hormona garrantzitsua. Odolaren faltarekin, glukosa-maila nabarmen handitzen da eta horrek ezinbestean du haurdun dagoen emakume baten gorputz osoaren lana.
Pankreako zeluletan kalte autoimmuneak predisposizio genetiko batekin lotzen dira batez ere. Haurtzaroan transmititutako hainbat infekzio birikoren eragina ere ikusi da. Lehenengo motako diabetes mellitusaren garapenaren kausa pankreako gaixotasun larriak izan daitezke. Faktore horiek guztiek, azken batean, intsulina sortzen duten zelulei kalte egiten diete eta hormona hori gorputzean erabateko gabezia izatera.
Odoleko gehiegizko azukreak osasun arazo ugari dakar. Lehenik eta behin, diabetesa eta odol hodiak eta nerbioak sufritzen dute eta horrek funtzionamenduan eragina du ezinbestean. Hiperglicemia giltzurrunak, bihotza eta nerbio sistemaren funtzionamendu okerrak ere laguntzen du. Konplexua den horrek emakumearen bizitza nabarmen zailtzen du eta haurdunaldian hainbat konplikazio garatzea dakar.
Haurdunaldiaren ezaugarriak
Intsulina menpeko diabetetzatik sortutako haurdunaldiak ezaugarri propioak ditu. Lehen hiruhilekoan Ehunek intsulina hormonarekiko duten sentsibilitatea pixka bat handitzen da eta horrek beharraren gutxitzea eragiten du. Haurdun dagoen emakumeak intsulina kopuru bera hartzen jarraitzen badu, hipogluzemia (odoleko azukrearen beherakada bat) izateko arriskua dago. Egoera honek kontzientzia galtzearekin eta baita koma batekin ere mehatxatzen du, haurra espero duten emakumeentzat oso beharrezkoa ez dena.
Bigarren hiruhilekoan Haurdunaldian plazenta funtzionatzen hasten da eta intsulinaren beharra berriro handitzen da. Epe horretan, emakumeak berriro hartu du hartutako hormonaren doikuntza. Bestela, gehiegizko glukosa ketoacidosisaren garapena ekar dezake. Egoera honekin, odolean gorputz ketonikoen kopurua nabarmen handitzen da eta, ondorioz, komaren garapena ekar dezake.
Hirugarren hiruhilekoan berriro haurdun dagoen emakumearen intsulinarekiko beharrizan txikia da. Etapa honetan ere, giltzurrunak askotan huts egiten du eta horrek konplikazio larriak garatzea erditzen du aurretik. Epe horretan, hipogluzemia izateko arriskua (odol azukrearen beherakada nabarmena) eta ahultasun baldintzen garapena berriro ere itzultzen dira.
Haurdunaldiaren konplikazioak
Haurdun dauden emakumeek diabetearen eragin nahi ez duten guztia odol zirkulazio urriarekin lotzen da ontzi txiki eta handietan. Angiopatia garatzeak horrelako baldintzak agertzea eragiten du:
- haurdunaldia edozein unetan amaitzea,
- preeklampsia (22 aste igaro ondoren),
- eclampsia,
- polyhydramnios,
- plazentzia gutxiegitasuna,
- placental urratzea eta hemorragia.
1 motako diabetearen fetuaren ondorioak
Amaren gaixotasunak ez dira oharkabean pasatzen haurraren sabelean. Intsulinaren menpeko diabetes mellitus-a garatzen da kasu gehienetan hipoxia fetalaren kronikoa. Baldintza hori plazentaren lan desegokiarekin lotuta dago, haurra haurdunaldian zehar beharrezko oxigeno kopuruarekin hornitzeko gai ez dena. Mantenugai eta bitamina gutxiagok fetuaren garapenean atzerapen handia dakar.
Haur batentzako konplikazio arriskutsuenetakoa da fetopatia diabetikoaren eraketa. Patologia honekin, haur oso handiak garaiz jaiotzen dira (4 eta 6 kg bitartekoak). Sarritan, horrelako erditzea zesarearekin amaitzen da, haurtxo handi batek ezin baitu amaren jaiotza kanalik ezin zauritu gabe pasa. Halako jaioberriek arreta berezia behar dute, izan ere, pisu handia izan arren, nahiko ahulak dira.
Ume askotan jaio eta berehala, odol azukrea asko jaisten da. Baldintza hori umbilikoko kablea zintzilikatzerakoan, haurren gorputzean glukosa amaren hornidura gelditzen da. Aldi berean, intsulinaren ekoizpena handia izaten jarraitzen du eta horrek odol azukrea gutxitzea eragin dezake haurtxoan. Komaren garapenera arte ondorio larriak mehatxatzen ditu hipogluzemiak.
Emakume askok kezkatuta dago gaixotasuna haurtxo jaioberriari transmitituko ote zaion. Uste da gurasoetako batek patologia jasaten badu, orduan haurrari gaixotasuna helarazteko arriskua% 5etik 10era bitartekoa da.. Diabetea amaren eta aitaren kasuan gertatzen bada, haurraren gaixotasun probabilitatea% 20-30 ingurukoa da.
Haurdunaldiaren kudeaketa 1 motako diabetesa duten emakumeetan
Intsulinaren menpeko diabetesa ez da haur bat edukitzearen kontraindikazioa. Medikuek ez dute gomendatzen giltzurruna, gibela eta bihotzaren funtzio larriak dituzten pazienteak soilik ematea. Beste kasu batzuetan, emakumezkoek haurra nahiko osasuntsua izan eta erditzea lortzen dute espezialisten kontrolpean.
Haurdunaldiarekin batera, 1 motako diabetesa duten emakume guztiei gomendatzen zaie lehenbailehen izena ematea. Lehenengo txandaren arabera, odol periferikoan azukrearen maila zehazten da nahitaez, eta medikuaren ekintza guztiak emaitzaren araberakoak dira.
Itxaropenezko ama bakoitza espezialista hauen kontrolpean dago:
- Ginekologoa,
- endokrinologoa (bi astean behin bilakaera),
- terapeuta (hiruhilabetean behin).
1 motako diabetesa intsulina etengabe erabiltzea eskatzen duen baldintza da. Haurrari aurrea hartuta, hormona honen beharra etengabe aldatzen ari da eta emakume batek noizean behin bere dosia zuzendu behar du. Sendagaiaren dosi optimoaren aukeraketa endokrinologoak egiten du. Agerraldi bakoitzean, etorkizuneko amaren egoera ebaluatzen du eta, beharrezkoa izanez gero, tratamendu erregimena aldatzen du.
Intsulinarekiko menpeko diabetesa duten emakume guztiei gomendatzen zaie odol glukosa neurgailu eramangarri bat egitea. Odoleko azukre-mailaren jarraipen etengabe denborarekin desbideratzeak nabarituko dituzu eta horiek zuzentzeko neurriak hartu. Planteamendu horri esker, garaiz segurtasunez haur bat erditzea eta haurra erditzea da.
Jakin behar duzu fetuaren hazkundearekin, intsulinaren beharra hainbat aldiz handitzen dela. Ez zenuke beldurrik izan behar hormonaren dosi handiei, hori baita fetuaren osasuna zaintzeko modu bakarra. Haurra jaio ondoren, intsulinaren beharra gutxitu egiten da berriro, eta emakumea hormonaren bere ohiko dosietara itzultzeko gai izango da.
Posible al da haurdunaldia 1 motako diabetearekin?

Amaren gaixotasun kronikoen aurrekariak haurdunaldia arrisku handia da beti emakumearentzat eta erditu gabeko haurraren osasunerako.
Baina diagnostiko asko, 1 motako diabetesa bezain larriak, ez dira jadanik amatasunerako eragozpen erabatekoak.
Planifikazio fasean ondo portatu eta espezialisten gomendioak jarraitu behar dira haurdunaldi osoan zehar.
1 motako diabetesa duten haurdunaldiaren ezaugarriak

Gestazio aldian, intsulina eskariaren gorabeherak ikusten dira, batzuetan gorabehera horiek oso nabarmenak dira, haurdunaldiaren fase desberdinetan intsulina beharra nabarmen eta izugarri aldatu da. Haurdunaldiaren aurretik normoglicemia epe luzea lortzen bazen, orduan errazagoa izango da haurdunaldian horrelako gorabeherei aurre egitea kalte-ordainik egongo ez balitz baino.
Intsulina eskakizunen aldaketa guztiak oso indibidualak dira, agian ez dira batere. Baina, funtsean, beharra aldatu egiten da hiruhilekoaren arabera.
Lehen hiruhilekoan, beharra murriztu ohi da. Behar murriztuek hipogluzemia eta, ondorioz, azukre altuak ekar ditzakete - hiperglicemia postglycemic. Intsulinaren beharra ehuneko 25-30 inguru murrizten da.
(gehiago ...)
Haurdunaldian ospitalizazioa 1 motako diabetesa duten
Haurdunaldian, hiru aldi daude ospitaleratzea burutzeko.
Detektatu berri duten haurdunaldiarekin ospitalizatzen duten lehen aldia. Epe horretan, azterketa egiten dute eta haurdunaldiaren jarraipena erabakitzen dute.
Bigarren aldiz 22-24 astez ospitaleratzen dute, intsulinaren beharra gero eta handiagoa da.
Hirugarren ospitaleratzea 32-34 astez gomendatzen da, entrega metodoaren arazoa erabakita dagoeneko.
Beharrezkoa bada, ospitaleratze osagarriak posible dira osasun txarra edo kalte-ordaina eskasa izanez gero.
Dieta haurdunaldian

Haurdunaldian, zure dieta arreta handiz kontrolatu behar duzu jan ondoren eta hipogluzemia gailur altuak saihesteko intsulina gaindosi baten ondorioz.
Haurdunaldian, intsulinaren eragina alda daiteke: intsulina motza eta ultrasoinuak haurdunaldia baino motelago jokatzen hasten dira. Hori dela eta, etenaldi luzeagoak egin behar dituzu jan aurretik. Goizean bereziki nabaritzen da hau, injekzioaren eta elikagaien arteko etenaldia ordubete arte hel daiteke.
Karbohidratoak azkar kontsumitzeari uko egitea gomendatzen da (hipogluzemia kasuetan izan ezik): zuku, gozoki, cookie eta abarretatik.
Baina dena nahiko indibiduala da - norbaitek lasai jaten du fruitua, beste norbaitek ez du konpentsatzen.
Gantz erlazioa: proteina: karbohidratoak 1: 1: 2 izan behar du.
Jan zati txikietan egon behar da, baina egunean 6-8 aldiz.
Elikadura osoa izan behar da, bitamina eta mineraletan aberatsa.
Haurdunaldiak diabetearen konplikazioetan duen eragina
Emakume osasuntsu batentzat ere, haurdunaldia gorputza estresagarria da. Diabetesarekin batera, gorputzean karga handitzen da eta horrek zailtasunak ditu lehendik dauden konplikazioak eta horrek bere progresioa eragin dezake.
Begiek (erretinopatia aurrera egiten dute) eta giltzurrunak (gernuan proteina, nefropatia aurrera egiten du) karga berezia izaten dute.
Erditzea 1 motako diabetesarekin
Diabetesaren eta haurdunaldi arruntaren kalte-ordain egokiarekin, jaiotza naturala garaiz egiten da.
Konpentsazio eskasa edo haurdunaldia ahulduta (adibidez, polihidramnioekin), erditzea aurretiaz egin daiteke - 36-38 astetan.
Sarritan, cesarearen atala behar izaten da. Erretinopatia eta nefropatia ontzien gaineko presio larria duten egoeretan gertatzen den konplikazioetarako aginduta dago.
Askotan, diabetesa duten emakumeek oso fetu handia garatzen dute, eta hori zesareen atalarentzat ere adierazten da.
Garapen fetala diabetesa duten ametan
Garrantzia handia du kontzepzio aldia eta haurdunaldiaren lehen hiruhilekoa. Une honetan, haurrak oraindik ez du bere pankreorik eta amaren azukre handiagoa plazentziatik igarotzen da eta haurrarengan hipergluzemia garatzea eragiten du.
Epe horretan, hainbat organo eta organo sistemen kokatzeak gertatzen dira, eta azukre handiak negatiboki eragiten du prozesu horretan, eta horrek haurrengan sortutako organo akatsak garatzea eragiten du (beheko eta goiko muturreko malformazioak, nerbio sistema, bihotza ...).
12. astetik aurrera, pankreak fetuan funtzionatzen hasten da. Amaren azukrea handituta, fetuaren pankrea bi lan egitera behartuta dago, eta horrek hiperinsulinemia sortzen du eta horrek fetuaren edema garatzea eta pisua gehitzea dakar.
Jaiotzerakoan, hiperinsulinemia duen haur batek hipogluzemia izaten du maiz. Bere azukreak etengabe kontrolatu behar dira, eta beharrezkoa izanez gero, haurra glukosa injektatzen zaio.
Pisua irabaztea Haurdunaldian
Haurdunaldi arruntarekin, pisua handitzeak ez du 12-13 kg gainditu behar.
- Lehen hiruhilekoan, arauaren igoera 2-3 kg da;
- Bigarrenean - 250-300g / astean,
- Hirugarrenean - 370-400g / astean.
1 motako diabetesa duten haurdunaldiaren ezaugarriak

Gestazio aldian, intsulina eskariaren gorabeherak ikusten dira, batzuetan gorabehera horiek oso nabarmenak dira, haurdunaldiaren fase desberdinetan intsulina beharra nabarmen eta izugarri aldatu da. Haurdunaldiaren aurretik normoglicemia epe luzea lortzen bazen, orduan errazagoa izango da haurdunaldian horrelako gorabeherei aurre egitea kalte-ordainik egongo ez balitz baino.
Intsulina eskakizunen aldaketa guztiak oso indibidualak dira, agian ez dira batere. Baina, funtsean, beharra aldatu egiten da hiruhilekoaren arabera.
Lehen hiruhilekoan, beharra murriztu ohi da. Behar murriztuek hipogluzemia eta, ondorioz, azukre altuak ekar ditzakete - hiperglicemia postglycemic. Intsulinaren beharra ehuneko 25-30 inguru murrizten da.
(gehiago ...)
Haurdunaldian ospitalizazioa 1 motako diabetesa duten
Haurdunaldian, hiru aldi daude ospitaleratzea burutzeko.
Detektatu berri duten haurdunaldiarekin ospitalizatzen duten lehen aldia. Epe horretan, azterketa egiten dute eta haurdunaldiaren jarraipena erabakitzen dute.
Bigarren aldiz 22-24 astez ospitaleratzen dute, intsulinaren beharra gero eta handiagoa da.
Hirugarren ospitaleratzea 32-34 astez gomendatzen da, entrega metodoaren arazoa erabakita dagoeneko.
Beharrezkoa bada, ospitaleratze osagarriak posible dira osasun txarra edo kalte-ordaina eskasa izanez gero.
Dieta haurdunaldian

Haurdunaldian, zure dieta arreta handiz kontrolatu behar duzu jan ondoren eta hipogluzemia gailur altuak saihesteko intsulina gaindosi baten ondorioz.
Haurdunaldian, intsulinaren eragina alda daiteke: intsulina motza eta ultrasoinuak haurdunaldia baino motelago jokatzen hasten dira. Hori dela eta, etenaldi luzeagoak egin behar dituzu jan aurretik. Goizean bereziki nabaritzen da hau, injekzioaren eta elikagaien arteko etenaldia ordubete arte hel daiteke.
Karbohidratoak azkar kontsumitzeari uko egitea gomendatzen da (hipogluzemia kasuetan izan ezik): zuku, gozoki, cookie eta abarretatik.
Baina dena nahiko indibiduala da - norbaitek lasai jaten du fruitua, beste norbaitek ez du konpentsatzen.
Gantz erlazioa: proteina: karbohidratoak 1: 1: 2 izan behar du.
Jan zati txikietan egon behar da, baina egunean 6-8 aldiz.
Elikadura osoa izan behar da, bitamina eta mineraletan aberatsa.
Haurdunaldiak diabetearen konplikazioetan duen eragina
Emakume osasuntsu batentzat ere, haurdunaldia gorputza estresagarria da. Diabetesarekin batera, gorputzean karga handitzen da eta horrek zailtasunak ditu lehendik dauden konplikazioak eta horrek bere progresioa eragin dezake.
Begiek (erretinopatia aurrera egiten dute) eta giltzurrunak (gernuan proteina, nefropatia aurrera egiten du) karga berezia izaten dute.
Haurdunaldiaren zailtasunak diabetesarekin
Gaixotu gabeko diabetesa duten emakumeek zenbait aldiz litekeena da haurdunaldiaren hasierako faseetan okerrak izatea, gestosia garatzen dutela eta 6 aldiz toxikoagoa izaten dela haurdunaldi amaieran.
Gestosiaren adierazpenak: hipertentsio arteriala, edema agertzea, giltzurrunak proteinaren jariaketa. Gestosia nefropatiarekin konbinatzeak giltzurruneko porrotaren garapena ekar dezake, hau da, giltzurruneko porrota.
Gestosia ere erditzearen arrazoietako bat da.
Diabetesa konpentsazio eskasak polihidramniosen sorrera dakar (diabetesa ez duten emakumeetan polihidramnios bakanak dira, baina diabetesa duten emakumeen kasuan, haurdun dauden emakumeen ia erdiek hori jasaten dute).
Polyhidramniosek fetuaren desnutrizioa dakar, fetuaren gaineko presioa areagotzen du, fetuaren malformazioak eta erditzeak sor ditzake eta erditze goiztiarra sor dezake.
Erditzea 1 motako diabetesarekin
Diabetesaren eta haurdunaldi arruntaren kalte-ordain egokiarekin, jaiotza naturala garaiz egiten da.
Konpentsazio eskasa edo haurdunaldia ahulduta (adibidez, polihidramnioekin), erditzea aurretiaz egin daiteke - 36-38 astetan.
Sarritan, cesarearen atala behar izaten da. Erretinopatia eta nefropatia ontzien gaineko presio larria duten egoeretan gertatzen den konplikazioetarako aginduta dago.
Askotan, diabetesa duten emakumeek oso fetu handia garatzen dute, eta hori zesareen atalarentzat ere adierazten da.
Garapen fetala diabetesa duten ametan
Garrantzia handia du kontzepzio aldia eta haurdunaldiaren lehen hiruhilekoa. Une honetan, haurrak oraindik ez du bere pankreorik eta amaren azukre handiagoa plazentziatik igarotzen da eta haurrarengan hipergluzemia garatzea eragiten du.
Epe horretan, hainbat organo eta organo sistemen kokatzeak gertatzen dira, eta azukre handiak negatiboki eragiten du prozesu horretan, eta horrek haurrengan sortutako organo akatsak garatzea eragiten du (beheko eta goiko muturreko malformazioak, nerbio sistema, bihotza ...).
12. astetik aurrera, pankreak fetuan funtzionatzen hasten da. Amaren azukrea handituta, fetuaren pankrea bi lan egitera behartuta dago, eta horrek hiperinsulinemia sortzen du eta horrek fetuaren edema garatzea eta pisua gehitzea dakar.
Jaiotzerakoan, hiperinsulinemia duen haur batek hipogluzemia izaten du maiz. Bere azukreak etengabe kontrolatu behar dira, eta beharrezkoa izanez gero, haurra glukosa injektatzen zaio.
Haurrengan diabetesa garatzeko arriskua
Diabetea duten amak edo aitak bakarrik badute, orduan seme-alabei pasatzeko arriskua txikia da -% 2-4 inguru.
Bi gurasoak diabetesa duten gaixoak badira, orduan arriskua nabarmen handitzen da eta ehuneko 18-20 artekoa da.
Pisua irabaztea Haurdunaldian
Haurdunaldi arruntarekin, pisua handitzeak ez du 12-13 kg gainditu behar.
Lehen hiruhilekoan, arauaren igoera 2-3 kg da;
Bigarrenean - 250-300g / astean,
Hirugarrenean - 370-400g / astean.
Erditzea intsulina menpeko diabetesa duten emakumeetan
Haurraren jaiotza kanal naturalaren bidez, posible da ondorengo baldintzetan:
- fetuaren pisua 4 kg baino gutxiago,
- haurraren baldintza egokiak (hipokxia nabarmenik ez)
- konplikazio obstetriko larriak ez izatea (gestosis larria, eklampsia),
- odol glukosa maila kontrolatzeko ona.
Emakumearen eta fetuaren osasun eskasa, baita konplikazioak garatzearekin batera, zesarean atala egiten da.
Emakume haurdunen diabetesa konplikazioen prebentzioa gaixotasuna detektatzeko garaia da. Odol azukrearen jarraipen etengabeak eta sendagilearen gomendio guztiekiko atxikimenduak nabarmen handitzen ditu emakumeak bere haurra osasuntsu egoteko aukerak garaiz.
1 motako diabetesa eta haurdunaldi posiblea
1 motako diabetesa haurdunaldia oso arriskutsua izan daiteke. Baina diabetesa diagnostikatzeak ez du emakumea ama izateko aukera erabat kentzen.
Prozesua leuntasunez eta ondorio gabe aurrera egin ahal izateko, beharrezkoa da dena aldez aurretik planifikatzea. Emakume batek jakin behar du zer konplikazio posible daitezkeen haurra jasotzeko garaian eta nola jokatu behar duen bere burua eta haurra babesteko. Hamaiketakoa aurreikusitako haurdunaldia baino urtebete lehenago hastea komeni da. Etorkizuneko amak osasun onean egon beharko luke, beraz, medikuaren argibide guztiak jarraitu behar dira immunitatea bera indartzeko eta osasun egoera egonkortzeko. Hau haurdunaldiaren ibilbidea normalerako beharrezkoa da. Bestela, konplikazioak posible dira. 1 motako diabetearekin, emakume bati haurdunaldia amaitzea gomendatzen zaio batzuetan. Hau da, zenbait kasutan, konplikazio larriak posible direla haurdunaldian zehar eta ondoren. Gehienetan horrelako egoeratan, kalteak ez zaizkio haurrari egiten, emakumearen osasunari zuzenean lan eginez. Zure medikuak haurdunaldia amaitzea iradoki dezake:Haurdunaldia gomendagarria ez denean?
Haurdun dagoen emakumearen odolak substantzia toxikoen eduki handia badu, horrek fetuaren egoerari kalte egin diezaioke.
Oso kasu bakanetan, gaixotasunaren larritasun zorrotza eginez, haurdunaldia modu tragikoan ama daiteke haurrarentzat eta haurrarentzat.
Fenomeno bat izateko arrisku handia badago, medikuak haurdunaldia amaitzea edo seme-alabak modu naturalean ez izatea gomendatu dezake.
Askotan, 1 motako diabetesa duten gaixoek giltzurrunen funtzionamenduari kalte egiten dioten konplikazioak izan ditzakete. Lesio hori aurrera egiten bada, giltzurrunak erabat funtziona dezake. Medikuak emakumearen edo fetuaren bizitza arriskuan jartzen duten faktoreak ikusten baditu, haurdunaldia amaitzeko aukera eskaini behar zaio.
Diabetesarekin haurdunaldiaren ezaugarriak
Normalean, gestazio aldian, emakumea edozein botika hartzen denean kontraindikatuta dago. Diabetesa duten gaixoen kasuan, egoera ezberdina da.
1 motako diabetesa izanik, haurdunaldia eta erditzea gaixoaren osasunaren araberakoak dira erabat. Eta hori mantentzeko, nahikoa intsulina lortu behar duzu.
Behar den dosia aldatu egiten da gestazio-aldi osoan.
Normalean, intsulinaren eskakizunak hiruhilekoetan aldatu egiten dira, baina organismo bakoitza indibiduala da eta gaixoek ikuspegi ezberdina behar dute. 1 hiruhilekoan, normalean intsulinaren sarrerako beharra jaisten da.
Baina arau hau ez da emakume guztiei aplikatzen. Odol proba egin behar da aldizka zure odol azukrea kontrolatzeko.
Batzuetan, haurdunaldiaren lehen hiruhilekoan intsulina faltak bigarren mailako gaixotasunak eta ondorioak sor ditzake.
Injekzioak zaindu behar dira aldi horretan. Jakingo duzuen bezala, lehen hiruhilekoan emakumeen normalean toxikosi. Hausturaren bidez, elementu kopuru nahikoa gorputzetik irteten da. Injekzioa dagoeneko egin bada eta emakumeak eraso emetikoa badu, baliteke karbohidratoak ez izatea beharrezko zenbatekoan hornitzen, gorputza utziko baitute.
2 hiruhilabeteetan intsulinaren beharra handitu egin daiteke. Epe hori denbora luzea edo luzea izan daiteke. Intsulina handitzea oso dramatikoa izan daiteke. Hori dela eta, ez da ahaztu behar odol azukrea aldizka neurtzea eta zure ongizatea kontrolatzea.
3. hiruhilekoan zehar, intsulinaren beharra desagertzen hasten da poliki-poliki. Pazientearen egoera arretaz kontrolatu behar da eta ez hipogluzemira eraman. Azukrea gutxitzeko unea saltatzeko aukera dago hipogluzemiaren sintomak 3. hiruhilekoan oso nabarmenak ez direlako.
Medikuek haurdunaldiaren hasieran gaixoaren egoera egonkortzea lortzen badute, konplikazioak izateko aukera oso txikia da.
Gehienetan, odol azukre maila normalekin, haurdunaldia nahiko erraza da.
Diabetea duen amak bakarrik badu, orduan gaixotasuna oinordetzan jasotzeko probabilitatea oso txikia da eta ez du% 4 gainditzen. Bi gurasoak gaixo daudenean, arriskua% 20ra handitzen da.
Amatasun Dieta
Odoleko azukre maila mantentzeko, aurreikusitako haurdunaldiaren aurretik diabetesa tratatzen hasi behar duzu. Tratamendu ikastaroak medikazio bereziak hartzeaz gain. Emakume batek bizimodu osasuntsu bat eraman beharko luke, gutxienez jarduera fisiko hutsalak egin eta, jakina, dieta egokia behatu.
Zure dieta kontrolatu behar da azukre maila erregulatu ahal izateko eta hipogluzemiak ekiditen jakiteko.
Haurdunaldiaren aurretik intsulinaren ekintza nahikoa azkarra balitz, kontzepzioaren unetik prozesu hau nabarmen moteltzen hasten da.
Horregatik, orain injekzioen eta otorduen arteko etenak askoz ere luzeagoak izan beharko lirateke. Hori gertatzen da batez ere goizean. Komeni da intsulina otorduak baino ordubete lehenago administratzea.
Gaixoak hipogluzemia erasoak hasten baditu, orduan komeni zaio karbohidrato bizkorrak jatea. Horrelako urraketarik gertatzen ez bada, hobe da horrelako produktuen kontsumoari uko egitea. Gozamenei uko egin behar zaie: gozokiak, pastak, txokolatea.
Beste edozein murriztapen medikuarekin eztabaidatu beharko lirateke, emakumearen gorputzak haurdunaldikoarekin modu ezberdinean erreakzionatzen duelako eta produktuen erreakzioa ezaugarria izan daiteke.
Haurdunaldia eta 1 motako diabetesa
Emakume bati 1 motako diabetesa diagnostikatzen bazaio, horrek ez du esan nahi haurdunaldia ahazten denik. Medikuntza modernoak aukera ematen die emakume gazteei haurra osasuntsu jasan dezaten gaixotasun larri batekin.
Etorkizuneko haurdunaldia arretaz planifikatu behar da, aldez aurretik halako gertaera garrantzitsu bat prestatzeko.
Itxaropenak amak kalte konpentsazio iraunkorra ikusi behar du, fetua muga normaletan garatu dadin, eta ezerk ez du emakumearen osasuna arriskuan jartzen.
1 motako diabetesa duten emakumeen haurdunaldiaren ezaugarriak
Kontzepzioa egin baino sei hilabete lehenago, emakumeak honako hau egin beharko luke:
- Beharrezkoa da gorputzaren diagnostiko oso bat jasan eta beharrezko probak gainditzea,
- Bisita ezazu nefrologo bat, egiaztatu giltzurruneko funtzioa. Seme-alaba edukitzerakoan organo honen gainean zama bikoitza erortzen da eta, beraz, oso garrantzitsua da haien egoera kontrolatzea;
- Begiratu begiaren funtsak oftalmologoarekin; behar izanez gero, tratatu
- Presioaren jarraipena egin, igoera handiak egin behar dira medikua ikustea.
Duela hamarkada 1 motako diabetesa eta haurdunaldia bateraezinak ziren kontzeptuak ziren. Hala ere, medikuntzak ez du geldirik, eta halako diagnostiko batekin ere, haurtxo osasuntsu baten jaiotza kontatu dezakezu. Intsulina terapia egokiarekin, erditzearen heriotza tasa ia zero da, baina haurraren bizitzarako mehatxua handia izaten jarraitzen du -% 6 inguru.
Haurdunaldian arriskuak izan litezke
Intsulinarekiko menpeko diabetesa duten haurtxo bat espero duten eta, aldi berean, arriskua dute arrazoi hauek direla eta:
- Abortatzeko probabilitate handia,
- Haurra sortzetiko malformazioen portzentaje handia,
- Haurdunaldian, 1 motako diabetearen konplikazioak posible dira,
- Genitourinary sistemaren gaixotasunak agertzea,
- Entregak aste batzuk lehenago has daitezke,
- Zesarearen atala da entrega mota hoberena.
Posizioa duten emakumeak prest egon behar dute haurdunaldiaren zatirik handiena ospitale batean igarotzeko, espezialisten kontrolpean. Hau beharrezkoa da haurdunaldi arrakastatsua izateko. Ospitaleratzea hiru zatiz osatuta dago:
- Lehen ospitalizazioa epearen lehen asteetan egiten da. Emakume batek organo guztien azterketa sakona egiten du, probak egiten dira. Diagnostikoaren emaitzen arabera, sendagileek erabaki dezakete ume osasuntsua izatea eta amaren osasunerako arriskua dagoen ala ez. Ondoren, haurdunaldian aurrera egiteko beharrezkoak diren prebentzio ekintzak burutzen dira.
- Ospitaleratzearen bigarren etapa 20 asteren buruan burutzen da. Une horietan gorputzaren intsulinaren beharraren jauzi zorrotzak egin behar dira medikuen gainbegiratzean.
- Azken etapa. 1 motako diabetesa haurdun dagoenean haurdunaldiaren azken asteetan emakumea ospitalizatzea eskatzen du. Medikuek fetuaren garapena kontrolatzen dute; konplikazioak izanez gero, jaiotze goiztiarraren gaineko erabakia hartzen da.
Zientzia nola garatzen den kontuan hartu gabe, intsulina menpeko diabetesa duten emakumeen kategoria dago, haurdunaldia kontraindikatuta dagoena.
- Hainbat organotako ontzien kaltearekin (mikroangiopatia),
- Gaixotasun moduan, intsulina tratamenduak nahi ez duen efektua ez duenean,
- Bi ezkontideek diabetea badute,
- Rhesus bat badago - gatazka,
- Aldi berean tuberkulosia eta diabetearekin.
- Aurreko haurdunaldiak hildako haurra edo jaiotza akatsak dituzten haurraren jaiotzean amaitu badira.
Erditze ikastaroa
Medikuak jaiotza naturalaren inguruko erabakia har dezan, faktore hauek bete behar dira:
- Haurdunaldi osoan zehar diabetearen ikastaroaren izaera,
- Badago konplikaziorik?
- Fetoaren egoera. Bere masak ez du 4 kg baino gehiago izan behar.
Hormonaren erabilera lanaren suspertzea posible da. Erditze prozesuan, itxaropenaren amaren egoera kontrol zorrotza da - odolean glukosa-maila eta haurraren taupadak CTGaren laguntzaz neurtzen dira etengabe.
Odolean azukrearen gehikuntza nabarmena hautematen bada, haurdun dagoen emakumeari intsulina injekzioa egiten zaio. Zurbelaren ezagutza kaskarrarekin eta lan eskasarekin, cesarea egiten da.
Horrek konplikazioak ekidingo ditu bai ama eta haurrarentzat.
Gehienetan intsulinaren menpeko emakumeetan haur handiak jaiotzen dira. Hau da, haurtxoek beste haurrek baino ehun adiposo gehiago daukatelako. Gainera, haur batek azalaren leuntasuna izan dezake, hantura. Bizitzako lehen egunetan, haurra ez da ingurunera ondo moldatzen, jaundisa agertzea eta pisuaren beherakada nabarmena posible dira.
Haur baten malformazio probabilitatea bikoiztu egiten da haurdunaldi arrakastatsuarekin alderatuta. Bihotzeko gaixotasunak, traktu gastrointestinalaren eraketa anormala, giltzurruneko kalteak. Hauek dira intsulina menpeko emakumeek dituzten umeetan gertatzen diren gaixotasun nagusiak.
Postpartoian, intsulina beharra aldatu da. Hipogluzemia saihesteko, intsulina dosiak murrizten dira. Odol azukrearen neurketa etengabearekin dosi optimoa aukeratu dezakezu.
Hipogluzemiarekin, odol-fluxua gutxitzea guruin mamarioetara eta sortutako esne-kantitate horren ondorioz. Egoera hori ekiditeko, emakume batek etengabe kontrolatu behar du bere osasuna.
Bere osaketan, intsulinaren menpeko emakumearen esnea ez da desagertzen ama osasuntsu baten esnea glukosa altuan. Baina faktore horrekin batera, edoskitzea onuragarriagoa da haurrarentzat.
Gaur egun, 1 motako diabetesa eta haurdunaldia nahiko kontzeptu konparagarriak dira. Intsulinaren menpeko diabetesa gizakiaren jardueraren arlo guztietan eragiten duen gaixotasun kroniko larrienetako bat da.
Baina medikuntzak ez du geldirik, eta orain 1 motako diabetesa ez da oztopoa haurdunaldirako.
Gaixotasun hau jasaten duten emakumeei medikuei gomendio nagusia da aldez aurretik haurraren jaiotza planifikatzea, gorputzaren azterketa osoa egitea eta bere osasuna zaintzea aldi osoan. Mediku baten argibide guztiak jarraitzen badituzu, haurtxo osasuntsu bat eman dezakezu.
Haurdunaldia 1 motako diabetesa
Diabetes mellitus gaixotasun endokrino larria da, odolean glukosa gehiegizko zenbatekoa sortzen baita. Haurdunaldian egoera horrek arazo larriak sor ditzake emakumearentzat eta haurrarentzat. Nola dago 9 hilabete 1 motako diabetesa duen etorkizuneko ama batek?
Lehenengo hiruhilekoa
Intsulina beharra murriztu egiten da. Batez beste,% 27 jaisten da. Baldintza hau arriskutsua da, ezin baita hormona zenbatekoa aurretiaz aurreikusi. Horrek esan nahi du ohiko unitate kopurua sartzen dela. Honek egoera hipogluzemikoa dakar. Ondorioa hipergluzemia izango da. Sintoma multzo honi hiperglicemia postglycemic deritzo.
Azukrearen kontzentrazioan izandako gorabeheraz gain, toxikozia antzematen da, eta, aldi berean, ohiko sintomak jotzen dira. Baldintza hau arriskutsua da gag erreflexuak urdaileko eduki guztiak askatzen dituelako eta produktu guztiak kanpoan joaten dira xurgatzeko astirik izan gabe.
Toma egin ondoren, karbohidratoen kopurua beharrezkoa izan behar da, intsulina injektatu ondoren hormona jokatzen hasten baita, eta glukogeno bihurtzeko ezer ez dagoenez, egoera hipogluzemikoa agertzen da eta horrek ahulak eta konbultsioak sor ditzake.
Hirugarren hiruhilekoa
Hirugarren hiruhilekoa lehenengoaren antzekoa da, berriro intsulinaren beharra txikiagotzen baita. Baldintza hau hipogluzemiaren maiz garatzeak arriskutsua da. Hirugarren hiruhilekoaren ezaugarria zera da: azukre baxuen aurkako suszeptibitatea murriztu egiten dela, beraz, garrantzitsua da odolean glukosa-kontzentrazioa kontrolatzea etengabe, ahulak eta bestelako ondorio negatiboak ekiditeko.
Erditzea eta ondoren
Umearen urtebetetzean bertan, glukosaren gorabeherak oso gogorrak dira, beraz, hormona injekzioak alde batera utzi behar dituzu edo dosia minimoa izan behar duzu. Azukrearen kontzentrazioaren gehikuntza gertatzen da esperientziengatik, eta gutxitzea ariketa fisiko gogorra dela eta, batez ere erditzean. Baina intsulina unitate kopuruan aldaketarik egin beharko da espezialista bati kontsultatu ondoren.
1 motako diabetean gerta daiteke glukosa-kontzentrazio etengabea ez izatea. Askotan kontzentrazio jaitsiera izaten da. Horregatik, elikatu aurretik, karbohidratoen produkturen bat jatea gomendatzen da, karbohidrato azkarrak baino hobeak.